En los últimos meses, las recomendaciones para el tratamiento de pacientes no hospitalizados con COVID-19 leve-moderada con alto riesgo de progresión a enfermedad grave incluían varios fármacos antivirales (nirmatrelvir/ritonavir, remdesivir y molnupiravir) y anticuerpos monoclonales (mAB) (fundamentalmente sotrovimab en Europa)1. Sin embargo, hay poco documentado sobre su eficacia en vida real en receptores de trasplante renal (TR)2,3.
Realizamos un estudio de cohortes retrospectivo de todos los TR con COVID-19 leve-moderada durante el periodo del 1 de enero de 2022 al 31 de diciembre de 2022 que recibieron tratamiento ambulatorio en nuestra área hospitalaria. Definimos COVID-19 leve-moderada cuando los pacientes presentaban síntomas relacionados con la infección por SARS-CoV-2 (diagnosticada por PCR y/o antígeno) sin indicación de ingreso hospitalario. Consideramos progresión a COVID-19 grave cuando los pacientes requirieron hospitalización y/o fallecieron. La indicación de tratamiento farmacológico se realizó según factores de riesgo conocidos de progresión de la enfermedad: edad >60años y/o tiempo post-TR <2años y/o comorbilidades. La elección del fármaco dependió de los títulos de IgG anti-S (<1.000BAU/ml: sotrovimab) y del filtrado glomerular estimado (FGe) (>30ml/min/1,73m2: remdesivir en pauta de 3días; <30ml/min/1,73m2: molnupiravir). No consideramos utilizar nirmatrelvir/ritonavir debido a las fuertes interacciones farmacológicas descritas con los fármacos inmunosupresores. Por otro lado, recogimos datos de todos los pacientes TR que requirieron hospitalización por COVID-19 durante el periodo del estudio, tanto los tratados como los no tratados antes del ingreso, como grupo de comparación.
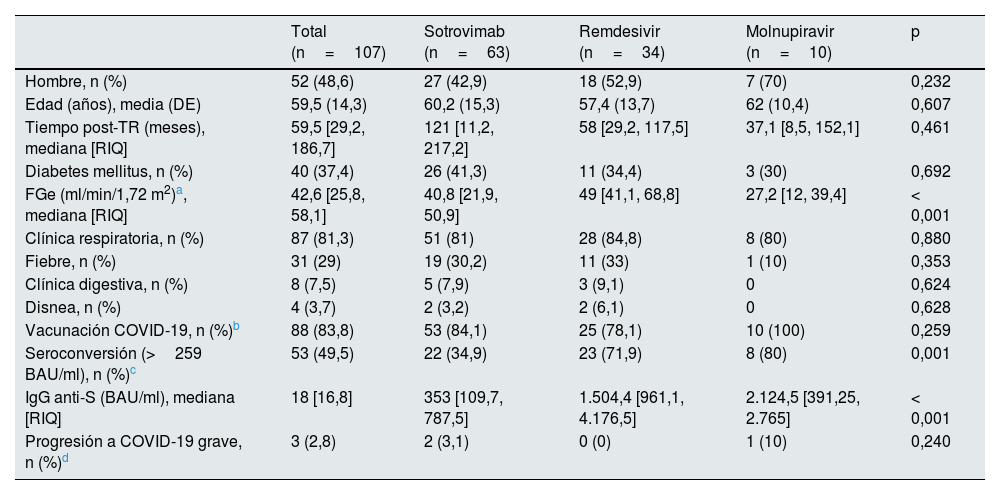
Durante 2022, 107 TR con COVID-19 leve-moderada recibieron tratamiento ambulatorio (sotrovimab n=63, remdesivir n=34, molnupiravir n=10) (tabla 1). El 83,8% estaban vacunados según la pauta indicada por el Ministerio de Sanidad en el momento de la infección. No había diferencias en las características de los pacientes ni en las manifestaciones clínicas según el fármaco recibido, salvo en los criterios de indicación de cada fármaco (función renal, IgG anti-S).
Características de los pacientes tratados con cada una de las terapias anti-COVID-19
| Total (n=107) | Sotrovimab (n=63) | Remdesivir (n=34) | Molnupiravir (n=10) | p | |
|---|---|---|---|---|---|
| Hombre, n (%) | 52 (48,6) | 27 (42,9) | 18 (52,9) | 7 (70) | 0,232 |
| Edad (años), media (DE) | 59,5 (14,3) | 60,2 (15,3) | 57,4 (13,7) | 62 (10,4) | 0,607 |
| Tiempo post-TR (meses), mediana [RIQ] | 59,5 [29,2, 186,7] | 121 [11,2, 217,2] | 58 [29,2, 117,5] | 37,1 [8,5, 152,1] | 0,461 |
| Diabetes mellitus, n (%) | 40 (37,4) | 26 (41,3) | 11 (34,4) | 3 (30) | 0,692 |
| FGe (ml/min/1,72 m2)a, mediana [RIQ] | 42,6 [25,8, 58,1] | 40,8 [21,9, 50,9] | 49 [41,1, 68,8] | 27,2 [12, 39,4] | < 0,001 |
| Clínica respiratoria, n (%) | 87 (81,3) | 51 (81) | 28 (84,8) | 8 (80) | 0,880 |
| Fiebre, n (%) | 31 (29) | 19 (30,2) | 11 (33) | 1 (10) | 0,353 |
| Clínica digestiva, n (%) | 8 (7,5) | 5 (7,9) | 3 (9,1) | 0 | 0,624 |
| Disnea, n (%) | 4 (3,7) | 2 (3,2) | 2 (6,1) | 0 | 0,628 |
| Vacunación COVID-19, n (%)b | 88 (83,8) | 53 (84,1) | 25 (78,1) | 10 (100) | 0,259 |
| Seroconversión (>259 BAU/ml), n (%)c | 53 (49,5) | 22 (34,9) | 23 (71,9) | 8 (80) | 0,001 |
| IgG anti-S (BAU/ml), mediana [RIQ] | 18 [16,8] | 353 [109,7, 787,5] | 1.504,4 [961,1, 4.176,5] | 2.124,5 [391,25, 2.765] | < 0,001 |
| Progresión a COVID-19 grave, n (%)d | 3 (2,8) | 2 (3,1) | 0 (0) | 1 (10) | 0,240 |
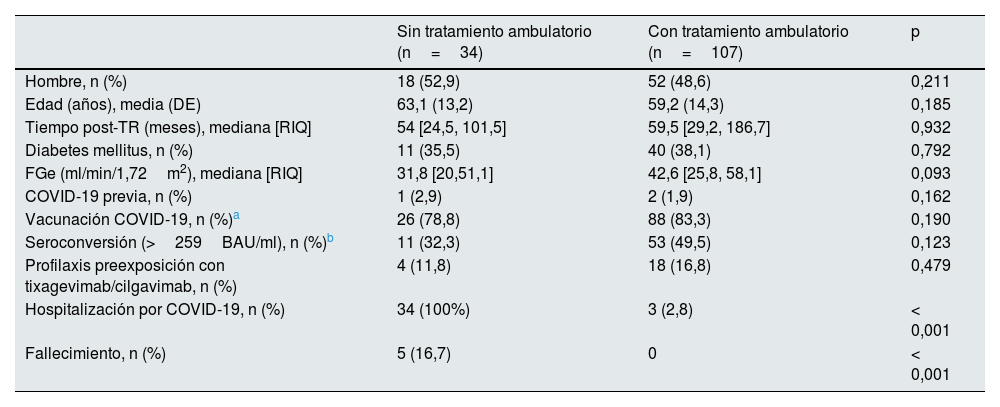
Por otro lado, 37 TR fueron hospitalizados a lo largo del año por COVID-19. Solo 3 de ellos habían recibido tratamiento ambulatorio previamente (sotrovimab n=2, molnupiravir n=1); el resto no contactaron previamente con la consulta de TR y ya presentaban COVID-19 grave cuando acudieron al hospital, precisando ingreso. Al comparar los factores de riesgo reconocidos para la progresión a COVID-19 grave, no encontramos diferencias entre los dos grupos, tratados y no tratados de forma ambulatoria (tabla 2). Cinco pacientes fallecieron, todos ellos del grupo que no había recibido tratamiento ambulatorio.
Comparación de las características y evolución de los pacientes con tratamiento ambulatorio vs. los no tratados
| Sin tratamiento ambulatorio (n=34) | Con tratamiento ambulatorio (n=107) | p | |
|---|---|---|---|
| Hombre, n (%) | 18 (52,9) | 52 (48,6) | 0,211 |
| Edad (años), media (DE) | 63,1 (13,2) | 59,2 (14,3) | 0,185 |
| Tiempo post-TR (meses), mediana [RIQ] | 54 [24,5, 101,5] | 59,5 [29,2, 186,7] | 0,932 |
| Diabetes mellitus, n (%) | 11 (35,5) | 40 (38,1) | 0,792 |
| FGe (ml/min/1,72m2), mediana [RIQ] | 31,8 [20,51,1] | 42,6 [25,8, 58,1] | 0,093 |
| COVID-19 previa, n (%) | 1 (2,9) | 2 (1,9) | 0,162 |
| Vacunación COVID-19, n (%)a | 26 (78,8) | 88 (83,3) | 0,190 |
| Seroconversión (>259BAU/ml), n (%)b | 11 (32,3) | 53 (49,5) | 0,123 |
| Profilaxis preexposición con tixagevimab/cilgavimab, n (%) | 4 (11,8) | 18 (16,8) | 0,479 |
| Hospitalización por COVID-19, n (%) | 34 (100%) | 3 (2,8) | < 0,001 |
| Fallecimiento, n (%) | 5 (16,7) | 0 | < 0,001 |
Presentamos la serie más extensa de pacientes TR con COVID-19 leve-moderada tratados de forma ambulatoria. Nuestros resultados sugieren que las terapias anti-COVID-19 en fase temprana pueden detener la progresión a enfermedad grave en pacientes de alto riesgo. Muy pocos pacientes de los tratados ambulatoriamente precisaron ingreso y ninguno falleció. Los pacientes ingresados sin tratamiento previo tenían factores de riesgo para desarrollo de COVID-19 grave similares a los del grupo tratado ambulatoriamente. Teniendo en cuenta la buena evolución de estos, es posible que el tratamiento precoz en fases más tempranas de la enfermedad hubiera disminuido también en ellos la necesidad de ingreso y mejorado su evolución.
No obstante, recientemente se ha informado de la pérdida de eficacia de algunos de estos fármacos1,4,5. Además, la incidencia de enfermedad renal crónica (ERC) entre los TR es elevada, y únicamente molnupiravir y los mAB no son contraindicados en pacientes con FGe <30ml/min/1,73m21,6. Pero estudios recientes han cuestionado la eficacia de estos dos fármacos en el momento actual, y ambos están ya desautorizados en muchos países4,5. Nirmatrelvir/ritonavir, además de estar contraindicado en estadios de ERC superiores a G3b, provoca importantes interacciones medicamentosas que han limitado su uso en trasplantados7. Por último, remdesivir ha mostrado eficacia en el tratamiento de la COVID-19 leve-moderada, como también hemos observado en la serie que presentamos8. Pero, de nuevo, este fármaco no se recomienda con FGe <30ml/min/1,73m2. Sin embargo, experiencias iniciales en pacientes con FGe reducido, incluso en hemodiálisis, muestran una eficacia y una seguridad adecuadas1,9.
Nuestro estudio tiene limitaciones. Se trata de una cohorte retrospectiva, con las limitaciones inherentes a este diseño. No disponemos de grupo control, si bien analizamos como grupo de comparación todos los pacientes ingresados por COVID-19 durante el periodo de estudio, que representan la población que desarrolló enfermedad grave entre los pacientes TR de nuestra área. Además, se trata de una cohorte con COVID-19 adquirido durante el periodo ómicron, por lo que los resultados no pueden extrapolarse a posibles nuevas variantes.
En conclusión, el tratamiento precoz en pacientes TR parece reducir el riesgo de progresión a COVID-19 grave y su mortalidad. La falta de eficacia observada recientemente con algunos fármacos y la contraindicación de otros plantea interrogantes sobre cómo tratar a los TR de alto riesgo con ERC. Hasta que no dispongamos de nuevas terapias eficaces y seguras, creemos que puede ser necesario extender la experiencia con remdesivir también a este grupo de TR con ERC, dados los buenos resultados clínicos observados.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.