La hemodiálisis domiciliaria comienza en la década de 1960 y tiene su apogeo en la de 1970, favorecido por la ausencia de una estructura hospitalaria que pudiera asumir la creciente demanda por parte de los pacientes. Posteriormente, coincidiendo con la expansión de unidades de hemodiálisis y el desarrollo de la diálisis peritoneal, se observa una reducción de la proporción de pacientes en hemodiálisis domiciliaria hasta unos valores casi testimoniales. Desde finales de la década de 1990 se asiste a un resurgir de la hemodiálisis domiciliaria. Cada vez son mayores las evidencias de beneficios clínicos (reducción de morbimortalidad, mejor control de la presión arterial y reducción de la hipertrofia de ventrículo izquierdo, mejor control de la anemia y del metabolismo óseo mineral, mejor estado nutricional, aumento de la calidad de vida, etc.), sociales y económicos con el desarrollo de esta.
Se realiza una revisión de las indicaciones, ventajas y beneficios de la hemodiálisis domiciliaria, así como un análisis de las posibles barreras o dificultades en su implantación, y se hace hincapié en la necesidad de programas formativos, tanto para pacientes como para profesionales sanitarios, que faciliten su desarrollo.
HISTORIA Y SITUACIÓN ACTUAL
El tratamiento de la enfermedad renal crónica (ERC) avanzada con hemodiálisis (HD) comienza en 1960 en Seattle, cuando Scribner y colaboradores desarrollan el primer shunt arteriovenoso de teflón. En 1962, poco tiempo después, se crea la primera unidad de HD para pacientes ambulatorios1.
La historia de la HD domiciliaria discurre de manera paralela a la de la HD en unidades hospitalarias, y en el año 1961 se documenta el primer caso de una HD domiciliaria realizada por el Dr. Yuki Nose en Japón1.
Puesto que no había reembolso por parte de los seguros privados y no existía ningún tipo de financiación para realizar este tratamiento, la demanda de la HD rápidamente excedió su disponibilidad en los centros hospitalarios; de esta manera se favoreció el desarrollo de programas de HD domiciliaria, entre los que destacan el de Shaldon en Londres, Merrill en Boston y el propio Scribner en Seattle1.
Durante la década de 1960 y primera parte de la de 1970, la HD domiciliaria alcanza su máximo apogeo, y la técnica más utilizada fue la HD nocturna realizada 3 veces por semana. En el año 1973, más del 30% de los pacientes en HD de Estados Unidos realizaba HD domiciliaria1. En Australia y Nueva Zelanda la proporción superaba el 50%2.
En España, en el año 1979, de un total de 3.661 pacientes en HD, tan solo 231 (6,3%) realizaban HD en su domicilio3. En esa misma fecha, existía en nuestro hospital un programa consolidado de HD domiciliaria que llegó a tener una veintena de pacientes, la mitad del total de pacientes en HD.
En esa misma época, en Estados Unidos se crea el Medicare, que proporciona una cobertura casi universal en la financiación de los gastos derivados de la HD y el trasplante renal. Aumenta, por tanto, el número de pacientes subsidiarios de recibir esta terapia, por lo que se incrementa el número de unidades de HD por todo el país. Al mismo tiempo se inicia el desarrollo de la diálisis peritoneal, una nueva técnica de diálisis con un aprendizaje más sencillo, que también se realiza en el ámbito domiciliario4 .
La suma de todos estos factores propicia que se produzca un rápido descenso del número de pacientes en HD domiciliaria. En el año 2005, la proporción de pacientes en HD domiciliaria de Estados Unidos era menor del 1%5. En Europa, la evolución fue similar y la proporción bajó del 15% en 1975 a menos del 5% en 19946.
Es en la década de 1990 cuando nuevamente se despierta el interés por la HD domiciliaria. Con el objetivo de mejorar la morbimortalidad de los pacientes, se comienzan a explorar nuevas pautas de diálisis en las que la frecuencia y duración juegan un papel determinante, en un intento de reducir los largos períodos entre las sesiones de HD. Para hacerlo sostenible, se potencia nuevamente la HD domiciliaria, y solamente algunos casos seleccionados serán candidatos a realizar HD de alta frecuencia en el ámbito hospitalario7.
En el año 1994, el Dr. Robert Uldall, del Toronto Western Hospital en Canadá, publica los beneficios de la HD realizada durante el sueño, 6 sesiones por semana, en el domicilio de los pacientes. Fue el primer proyecto que combinó el aumento de la frecuencia y la duración de las sesiones de HD, y describió un mayor control de la presión arterial [PA], una menor necesidad del uso de captores del fósforo y una mejoría del estado general de los pacientes8.
Desde entonces abundan los estudios que muestran los beneficios clínicos de la HD domiciliaria, facilitando la sostenibilidad desde el punto de vista económico9-10.
La incorporación de nuevos equipos de HD, más sencillos para los pacientes y específicamente diseñados para el tratamiento domiciliario, también ha jugado un importante papel en el resurgir de la HD domiciliaria4.
Aunque la HD domiciliaria está creciendo de manera significativa en el ámbito internacional, continúa habiendo importantes diferencias entre los distintos países, e incluso dentro de un mismo país. En Australia y Nueva Zelanda, donde las tremendas distancias geográficas juegan un papel muy importante, la proporción de pacientes en HD domiciliaria se mantiene elevada: 9,4 y 18,3%, respectivamente. En los países del norte de Europa (Dinamarca, Finlandia, Suecia, Países Bajos y Reino Unido) y en Canadá, la proporción de pacientes en HD domiciliaria oscila entre un 3 y un 6%11. En Estados Unidos, la proporción se redujo del 30% en 1973 a menos del 0,5% en 2005; desde entonces se aprecia un lento pero constante crecimiento hasta una proporción del 1,8% en el año 2013.
DEFINICIÓN DE HEMODIÁLISIS DOMICILIARIA
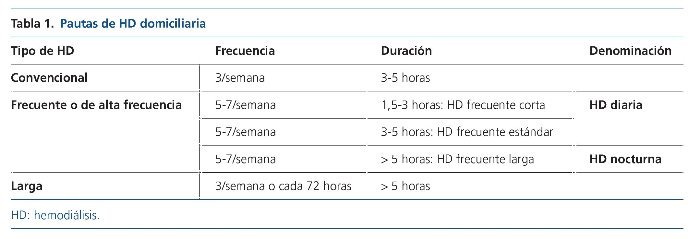
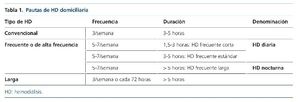
Cuando se habla de la HD domiciliaria se hace referencia a la terapia renal sustitutiva con depuración extracorpórea realizada en el ámbito domiciliario. La técnica puede ser realizada por el propio paciente, por un cuidador o por personal sanitario. Es un concepto muy amplio, pues engloba pautas diferentes, entre las que destacan12:
• HD convencional: 3-5 h, 3 veces por semana.
• HD frecuente o de alta frecuencia: entre 5 y 7 veces por semana.
– Corta: 1,5-3 h por sesión.
– Estándar: 3-5 h por sesión.
– Larga: > 5 h por sesión.
• HD larga (> 5 h): 3 veces por semana o cada 3 días.
Tanto a la HD frecuente corta como a la HD frecuente estándar se las denomina “HD diaria”, y a la HD frecuente larga, “HD nocturna”12 (tabla 1).
En consecuencia, cuando se habla y se revisan estudios comparativos entre la HD domiciliaria y la HD convencional, se tiene que considerar que no siempre se está hablando de lo mismo.
BENEFICIOS Y VENTAJAS DE LA HEMODIÁLISIS DOMICILIARIA
Cualquier mejoría aplicada a la técnica de HD debe reducir la morbimortalidad de los pacientes y aumentar su calidad de vida. Si además se consigue una reducción en los costes, se estaría ante una actuación coste-eficiente.
La HD de alta frecuencia, que en nuestro país se realiza mayoritariamente en el ámbito domiciliario, cumpliría estos requisitos. Se administra a los pacientes una mayor dosis de diálisis, con una clara mejoría en su calidad de vida, y se les evitan los traslados a los centros de diálisis y las largas esperas; así se reducen de forma significativa los costes de la terapia.
Clínicos
Se han realizado muchos estudios, una gran mayoría de ellos observacionales, que muestran mejores resultados de la HD de alta frecuencia con respecto a la HD convencional en centro.
Se ha observado mejoría en la morbimortalidad13-17, la calidad de vida18-20, el control de las cifras de PA y la reducción (y en algunos casos, la suspensión) de la toma de fármacos antihipertensivos21-24, la disminución de la hipertrofia ventricular izquierda21-24 y el mejor control de la anemia con menor dosis de agentes estimulantes de la eritropoyesis21,25.
Asimismo, se evidencia un mejor control del metabolismo óseo mineral con descenso en la toma de captores del fósforo22,26,27, mejoría del estado nutricional y mejor control del peso seco18,28-30, mantenimiento de la función renal residual21-24, mejoría en la tolerancia a las sesiones de diálisis21-22, 25-26 y reducción de los costes9-10,31.
Sin embargo, no hay muchos estudios aleatorizados que confirmen estos supuestos7; además, algunos de ellos tienen defectos metodológicos. En todos los estudios fue muy difícil aleatorizar la HD domiciliaria frente a la HD en el centro; en algunos casos se trataba de técnicas completamente diferentes (convencional en el centro frente a nocturna domiciliaria).
En el Frequent Hemodialysis Network Trial, desarrollado por el National Institute of Diabetes and Digestive and Kidney Diseases, se estudiaron 2 grupos de pacientes. En el primero, 245 pacientes se aleatorizaron a recibir tratamiento con HD corta en el centro 6 veces por semana frente a HD convencional en el centro 3 veces por semana. En el segundo grupo se estudiaron 87 pacientes, tratados con HD convencional en el centro 3 veces por semana frente a HD nocturna en domicilio 6 veces por semana. Tras un período de seguimiento de 12 meses, en la primera parte del estudio se observaron resultados favorables a la HD de alta frecuencia en las variables combinadas de muerte o reducción de la masa ventricular izquierda medida por resonancia magnética cardíaca, así como en muerte o mejoría en la función física del cuestionario de salud SF-36 (objetivos primarios). Asimismo, se observó un mejor control de la PA y de la hiperfosforemia en el grupo de la HD frecuente, pero también un incremento en el número de actuaciones sobre el acceso vascular22. En el segundo grupo, cuando se compararon los pacientes tratados con HD frecuente nocturna frente a la HD convencional, no se objetivaron diferencias en los objetivos primarios, pero sí se continuó observando mejoría en el control de la PA e hiperfosforemia, así como un mayor número de actuaciones sobre el acceso vascular. En esta segunda parte del estudio hubo problemas de reclutamiento, así como pacientes que no completaron el estudio, y el poder estadístico resultó escaso32.
La hipertrofia ventricular izquierda (HVI) es un factor de riesgo independiente para mortalidad y morbilidad cardiovasculares, que tiene un importante valor pronóstico en los pacientes con ERC33. En diversos estudios observacionales se muestra una clara mejoría en la HVI, tanto con la HD corta diaria como con la nocturna domiciliaria23,24,34,35. El hecho de aumentar la frecuencia de las sesiones de HD hace que desaparezca el período largo entre ellas, habitualmente asociado a mayor morbimortalidad36; se reduce, por tanto, el riesgo de hiperpotasemia y disminuye la tasa de ultrafiltración. Un mejor control de la PA con menor uso de agentes antihipertensivos se ha observado en pacientes en HD domiciliaria, lo que favorece la reducción de la HVI23,32,34,37,38.
Estudios de cohortes de pacientes en HD nocturna en Canadá muestran unas tasas de supervivencia a 1 y 5 años del 95,2 y el 80,1%, respectivamente39. En otra cohorte de 286 pacientes en Australia, los resultados son similares, con una supervivencia a 1 y 5 años del 98 y el 83%, respectivamente40.
Un estudio de Nesrallah et al compara a 338 pacientes del IQDR (International Quotidian Dialysis Registry) tratados con 4,8 sesiones por semana con una duración de 7,4 h por sesión, frente a 1.388 pacientes del DOPPS (Dialysis Outcomes and Practice Patterns Study) tratados con 3 sesiones por semana con una duración de 3,9 h por sesión; se observa una supervivencia un 45% mayor en el primer grupo17. Resultados similares (riesgo de mortalidad un 33% menor) se observan en un estudio de cohortes reciente, realizado en Estados Unidos, que compara nuevamente HD de larga duración con HD convencional41.
Sociales
El hecho de dializarse en el propio domicilio hace que se eviten los traslados a las unidades de HD, con el consiguiente ahorro en tiempo y recursos. Esto juega un papel muy importante en países con grandes distancias a los centros de HD, como Australia, Nueva Zelanda o Canadá. Actualmente en España esto no supone un gran problema, pero sí lo fue, por ejemplo, en Asturias en la década de 1970 y primeros años de la de 1980, debido a las dificultades de acceso por carretera a las unidades de HD localizadas en el centro de la región.
Asimismo, también se evitan los tiempos de espera previos e inmediatamente posteriores a la realización del tratamiento. El paciente se convierte en gestor de su propio tiempo, pasando de los horarios rígidos de las unidades de HD a la flexibilidad horaria propia de la HD domiciliaria, adecuando la terapia a su propio estilo de vida e incrementando su autonomía. Todo ello contribuye a una mejor conciliación familiar, así como a facilitar el acceso al mercado laboral42.
Por otra parte, no se pueden olvidar los beneficios adicionales que aportan las técnicas que potencian el autocuidado43: aumento de la responsabilidad en los tratamientos, disminución de la dependencia, aumento de la autoestima, mejoría de la calidad de vida, etc.
Económicos
Plantearse pasar sistemáticamente de una HD convencional en el centro 3 veces por semana a una HD de alta frecuencia también en el centro tendría un importante sobrecoste (material fungible, personal, transportes, etc.), que en el momento actual, con la creciente limitación de recursos económicos, en nuestro medio sería inasumible.
Sin embargo, realizar esa misma técnica en el ámbito domiciliario es coste-eficiente. A pesar del incremento del gasto en material fungible, derivado del aumento del número de sesiones de HD, el coste total puede reducirse, pues desaparece el gasto relacionado con el transporte al centro y el gasto de personal. Estudios realizados en diferentes países (Canadá, Australia, Estados Unidos) han demostrado un menor coste de la HD domiciliaria en comparación con la HD convencional10. También se reduce el gasto en tratamiento farmacológico (agentes estimulantes de la eritropoyesis, fármacos antihipertensivos y captores del fósforo) y se disminuye el gasto derivado de hospitalizaciones por la reducción de la morbimortalidad9,42.
INDICACIONES Y LIMITACIONES DE LA TERAPIA
No existen guías de práctica clínica basadas en la evidencia que den una respuesta al abordaje de la elección de la modalidad terapéutica en la ERC avanzada12.
La HD domiciliaria puede estar indicada para un amplio y heterogéneo grupo de pacientes, en el que deben estar representados tanto los pacientes jóvenes con una vida activa como los pacientes adultos y ancianos que, independientemente del grado de morbilidad, prefieren recibir la terapia en su domicilio y tienen el apoyo necesario para hacerlo. No se debe ser restrictivo en las indicaciones de la técnica y, en la medida de lo posible, se debe facilitar a los pacientes soluciones que les ayuden a superar las barreras que se encuentren en el desarrollo de esta.
Es nuestra obligación informar a todos los pacientes con ERC avanzada de todas las opciones terapéuticas, incluyendo el tratamiento conservador sin diálisis, el trasplante renal anticipado, las terapias domiciliarias (tanto la HD domiciliaria como la diálisis peritoneal) y la HD en el centro de HD12.
En caso de que no se vaya a realizar el trasplante de manera inmediata, se pueden ofrecer las terapias domiciliarias como una primera opción, y se deja al paciente la decisión de elección entre ellas según sus gustos y preferencias personales, siempre que no exista algún condicionante médico que haga preferible una de ellas.
Asimismo puede realizarse HD domiciliaria tras el fracaso del trasplante o de la diálisis peritoneal, y la indicación también puede surgir desde la propia unidad de HD, en un intento de intensificar la terapia para un mejor control del volumen, de la hipertensión arterial y de la hiperfosforemia.
Como en la HD convencional, la primera opción del acceso vascular debe ser la fístula arteriovenosa nativa, seguida de la protésica y finalmente el catéter venoso central tunelizado44. En algunos centros, ante la dificultad por parte de algunos pacientes o cuidadores de la punción y canulación de la fístula arteriovenosa, se ha desarrollado con éxito la técnica de punción buttomhole, que consiste en canalizar la fístula arteriovenosa repetidamente en los mismos puntos con agujas romas, a diferencia de la clásica “punción en escalera”, en la que los puntos de punción se van rotando. Esta técnica es fácil de aprender y la puede realizar el propio paciente. Como último recurso queda el catéter tunelizado, y siempre hay que informar al paciente de los riesgos de infección y morbimortalidad asociados a este7.
No son muchas las contraindicaciones absolutas para realizar la técnica. Es imprescindible disponer de agua y luz en el domicilio del paciente, así como unas condiciones higiénicas mínimas, tanto personales como del domicilio. La enfermedad mental grave, así como la existencia de eventos frecuentes que puedan poner en peligro la vida del paciente (convulsiones, angina, inestabilidad hemodinámica, etc.) y que en ningún caso deben ser abordados en un domicilio ni tratados por un cuidador, también contraindican la técnica7. Si el paciente es candidato a trasplante renal de donante vivo tampoco merece la pena iniciar el aprendizaje de esta técnica.
No todo son ventajas en la HD domiciliaria. En muchos casos se requieren modificaciones (generalmente obras menores) en el sistema eléctrico y de agua del domicilio.
Cuando el paciente se dializa 5-6 días por semana, su hogar termina convirtiéndose en un hospital. Y no se debe olvidar la figura del cuidador, a menudo infravalorado en el desarrollo de esta técnica. Como en todos los tratamientos crónicos de larga duración, el cuidador sufre un importante desgaste. Quizás se deberían plantear actuaciones complementarias para facilitar el descanso de los cuidadores, sustituciones temporales de estos o incluso traslados temporales de los pacientes a la unidad de diálisis.
DIFICULTADES/BARRERAS EN LA IMPLEMENTACIÓN DE LA HEMODIÁLISIS DOMICILIARIA
Si se revisa a los pacientes que se dializan en nuestros centros, se ve que muchos de ellos podrían dializarse en su domicilio sin demasiados problemas. Pero cuando se les propone, es frecuente que todos mencionen los mismos temores y preocupaciones: piensan que tendrán que asumir demasiada responsabilidad, no se sienten capaces de aprender a manejar el monitor y tienen miedo al fracaso, creen que se van a encontrar solos ante cualquier contrariedad, no se sienten capaces de canalizar la fístula arteriovenosa, etc.
Tal como se ha comentado anteriormente, es muy importante que, en la consulta de ERC avanzada, los pacientes reciban información reglada sobre las distintas modalidades terapéuticas, haciendo hincapié en los posibles beneficios, la eficacia y la seguridad de las técnicas domiciliarias. Hay estudios que demuestran que este tipo de programas educacionales facilita la elección de estas técnicas45. Es más, también son eficaces cuando se aplican a pacientes que han tenido que comenzar la diálisis de manera urgente no programada, observando cómo hasta un tercio de ellos posteriormente se cambia a una modalidad domiciliaria46.
Otro tipo de actuaciones, como reuniones con pacientes y familiares que ya están realizando la técnica, asistencia a sesiones de aprendizaje de otros pacientes, prácticas de canulación de fístula arteriovenosa, etc., también pueden resultar eficaces42.
En algunos países existe la monitorización remota por vía telemática de las sesiones de HD, pero en nuestro medio no es habitual. Los pacientes y cuidadores no deben sentirse solos en ningún momento y deben tener acceso telefónico las 24 h del día, tanto al servicio técnico de mantenimiento como a la unidad de HD, para solventar cualquier tipo de duda o problema que se presente durante el desarrollo de la técnica.
Cualquier monitor de HD sirve para hacer HD domiciliaria, y hasta hace poco se hacía con los mismos equipos que había en las unidades de HD. En los últimos años hay un creciente interés por parte de la industria en el diseño de equipos de diálisis más adaptados al entorno domiciliario: tamaño reducido y transportable, manejo sencillo e intuitivo, con mejorías en la accesibilidad y visualización de la pantalla, con programas de mantenimiento y desinfección sencillos, sin menoscabo de su seguridad y fiabilidad12.
Una importante barrera en el desarrollo de la HD domiciliaria es la ausencia de formación entre los profesionales sanitarios. En una encuesta reciente entre más de 400 nefrólogos de todo el mundo, un 56% de los que respondieron a la encuesta reconocía que en sus unidades no había ningún paciente en HD domiciliaria47.
En los países con mayor implementación de la técnica, Australia y Nueva Zelanda, los nefrólogos en formación deben acreditar conocimientos sobre la diálisis peritoneal y la HD domiciliaria48.
Sin embargo, en una encuesta realizada a nefrólogos en formación de Estados Unidos, apenas un 16% se sentía capacitado para el abordaje de los pacientes en HD domiciliaria49.
Parece muy poco probable que profesionales sanitarios con falta de experiencia y formación en una técnica determinada sean capaces de promover entre los pacientes el desarrollo de esta.
Una encuesta realizada a nefrólogos en nuestro país en el año 2015 revela un creciente interés por la HD domiciliaria. Tras analizar 142 encuestas de 76 unidades de diálisis diferentes, se confirmó la existencia de un programa de HD domiciliaria en 32 centros (42,1%). Casi la mitad de estos centros inició el programa después del año 2011 y un 60,5% de las unidades de nefrología respondió que serían capaces de disponer de un programa propio de HD domiciliaria a 1 año vista. De manera similar a lo que se describe en otros estudios realizados, consideran que la falta de información de los pacientes, así como la ausencia de formación de profesionales y las barreras de tipo económico (falta de espacio físico y ausencia de personal), son los principales problemas en el desarrollo del programa50.
El análisis de la supervivencia de la técnica también muestra importantes diferencias entre los distintos países. En una cohorte canadiense de HD domiciliaria nocturna, la supervivencia de la técnica a 1 y 5 años fue del 98 y el 95%39. Estudios del Reino Unido51 y Australia muestran resultados similares. Por el contrario, en Estados Unidos, la tasa de fallo de la técnica al primer año es del 24,9%52. Esto se podría atribuir a la mayor prevalencia de diabetes y enfermedad cardíaca en los pacientes que comienzan HD domiciliaria, pero hay estudios que muestran que los principales motivos del fallo de la técnica no son razones médicas sino interferencias en la vida familiar, pérdida del soporte facilitado por el cuidador, pérdida de confianza en la realización de tareas complicadas, etc.51.
La experiencia en diálisis peritoneal muestra que las unidades de pequeño tamaño tienen una mayor tasa de fallo de la técnica que las grandes. Es posible que centralizar la HD domiciliaria en unidades con mayor experiencia pueda mejorar los resultados. El uso de equipos de HD pequeños, portátiles y de fácil manejo también puede contribuir a una mayor supervivencia de la técnica4.
REFLEXIONES Y CONCLUSIONES FINALES
No cabe duda de que la popularidad de la HD domiciliaria está aumentando en los últimos años. Se trata de una técnica eficaz, que aporta una serie de ventajas para los pacientes y para el sistema sanitario.
Al igual que en la HD convencional, hay que individualizar el tratamiento prescribiendo la dosis de diálisis necesaria para alcanzar los objetivos terapéuticos programados, con el convencimiento de que si un paciente puede estar bien dializado en una unidad hospitalaria, también lo puede estar en el ámbito domiciliario.
Se debe hacer un esfuerzo en la educación y formación de pacientes y profesionales sanitarios, para que, cuando llegue el momento de elegir la técnica de diálisis, ambos estén capacitados en la toma de decisiones.
Aún persisten importantes barreras en el desarrollo de esta técnica, pero un abordaje multidisciplinar (educación de pacientes, formación de profesionales, mejoras técnicas como la monitorización de la diálisis y el desarrollo de equipos de diálisis de más fácil manejo, etc.) puede hacer que esta perspectiva vaya cambiando en los próximos años.
Conflicto de intereses
Los autores declaran que no tienen conflicto de intereses potencial relacionado con los contenidos de este artículo.
Conceptos clave
1. La HD domiciliaria es un concepto muy amplio que incluye varias técnicas muy diferentes.
2. Cada vez son mayores las evidencias de beneficios clínicos, sociales y económicos con la HD diaria y la HD nocturna (ambas, HD frecuente).
3. Es necesario informar y educar a los pacientes con ERC avanzada en todas las opciones terapéuticas, incluyendo el tratamiento conservador.
4. Es necesario promover las terapias domiciliarias (diálisis peritoneal y HD domiciliaria) como primera opción, siempre que sea posible.
5. Es necesario implementar programas formativos en técnicas domiciliarias para todos los especialistas en formación.
6. Importancia del desarrollo por parte de la industria de equipos de HD que sean “más amigables” para el paciente, con el objetivo de facilitar el aprendizaje de estos.
Correspondencia: Pedro Vidau Argüellles
Unidad de Hemodiálisis.
HUCA-Hospital Universitario Central de Asturias.
Avda. de Roma, s/n. 33011 Oviedo.
pedro.vidau@sespa.es
Revisión por expertos bajo la responsabilidad de la Sociedad Española de Nefrología.