INTRODUCCIÓN
La Enfermedad Renal Crónica (ERC) es un problema de salud pública importante. Según los resultados preliminares del estudio EPIRCE (Epidemiología de la Insuficiencia Renal Crónica en España) diseñado para conocer la prevalencia de la ERC en España y promovido por la Sociedad Española de Nefrología (SEN) con el apoyo del Ministerio de Sanidad y Consumo, aproximadamente el 11% de la población adulta sufre algún grado de ERC1. Esta enfermedad se asocia a una importante morbi-mortalidad cardiovascular, así como costes muy significativos. En España el coste anual asociado al tratamiento de las fases más avanzadas de ERC se estima en más de 800 millones de euros.
Una idea generalizada asume que la ERC es una patología rara y compleja, pero la realidad es que en sus fases tempranas es frecuente y de fácil tratamiento. Sólo una pequeña proporción de enfermos evoluciona hacia la insuficiencia renal terminal con sus complicaciones asociadas y necesidad de tratamiento renal sustitutivo. Esta evolución hacia la pérdida de función renal tiene un curso progresivo, en el que podemos influir mediante una actuación precoz sobre sus principales causas: hipertensión arterial (HTA) y diabetes mellitus. El control de estas dos afecciones debe ser estricto y adecuado a las recomendaciones de las guías en vigor2-6, no sólo para minimizar su progresión y tratar las complicaciones inherentes a la insuficiencia renal, sino también para reducir el riesgo vascular asociado a la ERC. El descenso de la función renal se asocia de forma significativa con un mayor riesgo cardiovascular7-9.
Un número importante de pacientes con ERC están sin diagnosticar (se estima que alrededor del 20% de la población con más de 60 años tienen insuficiencia renal, esto es ERC avanzada), bien por que no se efectúan controles de función renal, bien porque tienen una ERC oculta (tienen enfermedad renal a pesar de que las creatininas séricas están en el rango de normalidad del laboratorio)10-12. En pacientes seguidos en atención primaria con enfermedades tan frecuentes como la HTA o la diabetes mellitus, la prevalencia de insuficiencia renal puede alcanzar cifras del 35-40%.
Estudios realizados durante los últimos 5 años han confirmado que la detección precoz y la remisión adecuada a nefrología de los pacientes con ERC mejoran la morbilidad a largo plazo y disminuye los costes tanto para el paciente como para el sistema sanitario13-17 ya que permiten:
¿ Identificar precozmente causas reversibles de insuficiencia renal.
¿ Disminuir la velocidad de progresión de la enfermedad renal.
¿ Reducir la morbi-mortalidad cardiovascular asociada a la insuficiencia renal.
¿ Preparar al paciente de forma adecuada para la diálisis en caso de que ésta sea necesaria.
¿ Reducir las estancias hospitalarias.
¿ Disminuir los costes sanitarios asociados a la ERC.
La mejoría de la atención y el pronóstico de la ERC deben hacerse mediante planes de detección temprana en la población en riesgo de desarrollo de ERC, lo que implica una estrecha coordinación y colaboración entre Atención Primaria y Nefrología.
OBJETIVO Y CAMPO DE APLICACIÓN
El objetivo general de este documento es proporcionar recomendaciones que permitan:
¿ Promover el tratamiento óptimo de los pacientes con ERC en el Sistema Nacional de Salud.
¿ Aportar criterios unificados y concisos de definición y derivación de la ERC, fácilmente asumibles por todo el personal sanitario.
METODOLOGÍA UTILIZADA EN LA REALIZACIÓN DEL DOCUMENTO
Las recomendaciones que se presentan en este documento son el resultado de la búsqueda, evaluación crítica y síntesis de la evidencia científica existente sobre la ERC, su estimación mediante el filtrado glomerular (FG) y los beneficios de la intervención sobre ésta. Siempre que ha sido posible, se ha incluido el nivel de evidencia científica y la fuerza que sustenta cada una de las recomendaciones siguiendo los criterios de la Kidney Disease Improving Global Outcomes (KDIGO) y que son los Grades of Recommendation, Assessment, Development and Evaluation (GRADE) modificados para la ERC. En el Anexo I se muestra el significado de los niveles de evidencia y de la fuerza de las recomendaciones utilizadas en este documento18.
CONCEPTO DE ENFERMEDAD RENAL CRÓNICA (ERC)
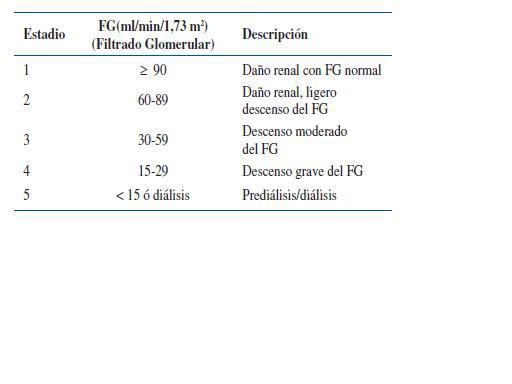
La ERC se define como la disminución de la función renal, expresada por un FG < 60 ml/min/1,73 m2 o como la presencia de daño renal de forma persistente durante al menos 3 meses. Por tanto incluye:
¿ Daño renal diagnosticado por método directo (alteraciones histológicas en biopsia renal) o de forma indirecta por marcadores como la albuminuria o proteinuria, alteraciones en el sedimento urinario o alteraciones en pruebas de imagen.
¿ Alteración del FG (< 60 ml/min/1,73 m2).
De acuerdo al FG calculado o estimado con distintas fórmulas, se clasifica en los siguientes estadios2 (ver tabla 3).
Los estadios 3-5 constituyen lo que se conoce habitualmente como Insuficiencia Renal. Estas alteraciones deben confirmarse durante al menos 3 meses.
RECOMENDACIONES
1. Todo paciente con ERC (insuficiencia renal (FG < 60 ml/min) y/o daño renal) debe seguir estudios que determinen el estadio evolutivo, la potencial reversibilidad de la enfermedad, el pronóstico y permitan optimizar las opciones terapéuticas (Fuerza de Recomendación: C).
2. En todo varón mayor de 60 años con ERC debe descartarse mediante ecografía la presencia de patología obstructiva urinaria (Fuerza de Recomendación: A).
3. Los grupos de pacientes en riesgo de desarrollar ERC y a los que se debe efectuar cribado son: mayores de 60 años, o hipertensos, o diabéticos, o con enfermedad cardiovascular, o familiares de pacientes con insuficiencia renal (Anexo II) (Fuerza de Recomendación: B). El cribado consiste en evaluar el FG y la albuminuria al menos una vez al año.
4. La determinación de creatinina sérica no debe ser utilizada como único parámetro para evaluar la función renal. La estimación del FG a través de ecuaciones es el mejor índice disponible en la práctica clínica para evaluar la función renal. La medida del aclaramiento de creatinina mediante la recogida de orina de 24 horas no mejora, salvo en determinadas circunstancias, la estimación del FG obtenido a partir de las ecuaciones (Fuerza de Recomendación: A).
5. Para la estimación del FG recomendamos la fórmula del estudio MDRD (Modification of Diet in Renal Disease). Como alternativa puede utilizarse la fórmula de Cockcroft-Gault:
MDRD
FG estimado = 186 x (creatinina (mg/dL)/88,4)-1,154 x (edad)-0,203 x (0,742 si mujer) x (1,210 si raza negra)
Cockcroft-Gault
Ccr = [(140-Edad) x Peso (kg)] / [Crs (mg/dL) x 72] x 0,85 en mujeres
Las ecuaciones predictivas aconsejan dar el resultado numérico sólo si el FG es inferior a 60 ml/min, pero no si es superior.
6. Las ecuaciones no son adecuadas en las siguientes circunstancias:
¿ Peso corporal extremo: índice de masa corporal (IMC) inferior a 19 kg/m2 o superior a 35 kg/m2.
¿ Alteraciones importantes en la masa muscular (amputaciones, pérdida de masa muscular, enfermedades musculares o parálisis).
¿ Insuficiencia renal aguda.
¿ Embarazo.
¿ Hepatopatía grave, edema generalizado o ascitis.
En estos casos se recomienda la utilización de otros métodos para estimar el FG, como el aclaramiento de creatinina convencional (orina de 24 horas) o métodos isotópicos.
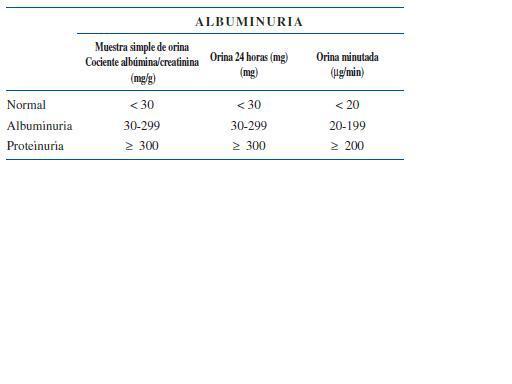
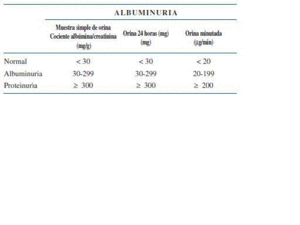
7. La excreción urinaria de proteínas debe valorarse de modo preferente como el cociente albúmina/creatinina en muestra aislada de orina (normal < 30 mg/g), preferiblemente en la primera orina de la mañana. Este cociente representa una buena estimación de la proteinuria y evita utilizar la recogida de orina de 24 horas (Fuerza de Recomendación: A).
8. La ERC representa un factor de riesgo vascular independiente y aditivo. El riesgo de morbi-mortalidad cardiovascular aumenta con el estadio evolutivo de la ERC y es muy superior al riesgo de progresión a insuficiencia renal avanzada.
Por tanto, es recomendable su detección y control en el contexto de la valoración y manejo global del riesgo vascular (Fuerza de Recomendación: A).
9. En el abordaje global del paciente con ERC debe ponerse especial atención al control de factores de riesgo vascular clásicos (Fuerza de Recomendación: B). Los objetivos terapéuticos son:
¿ Control de PA < 130/80 mmHg (125/75 mmHg si el cociente albuminuria/creatininuria es > 500 mg/g).
¿ Reducción de la proteinuria (con el objetivo de conseguir un cociente albuminuria/creatininuria < 300 mg/g) con inhibidores de la enzima conversora de la angiotensina (IECA) o antagonistas de los receptores de angiotensina II (ARAII).
¿ Control de dislipemia: lipoproteínas de baja densidad (LDL) < 100 mg/dL, lipoproteínas de alta densidad (HDL) > 40 mg/dL.
¿ Control de diabetes: HbA1c < 7%.
10. En el abordaje global del paciente con ERC 3-5 (Insuficiencia Renal) debe ponerse, además, especial atención en evitar la yatrogenia (Fuerza de Recomendación: A).
¿ Ajustando los fármacos al FG, especialmente en ancianos.
¿ Evitando en la medida de lo posible la utilización de AINEs.
¿ Usando con precaución la metformina y antidiabéticos orales de eliminación renal (la mayoría) y evitando su uso con FG < 30 ml/min.
¿ Evitando la asociación no controlada de fármacos que retienen potasio: IECA, ARAII, diuréticos ahorradores de potasio, AINE, betabloqueantes.
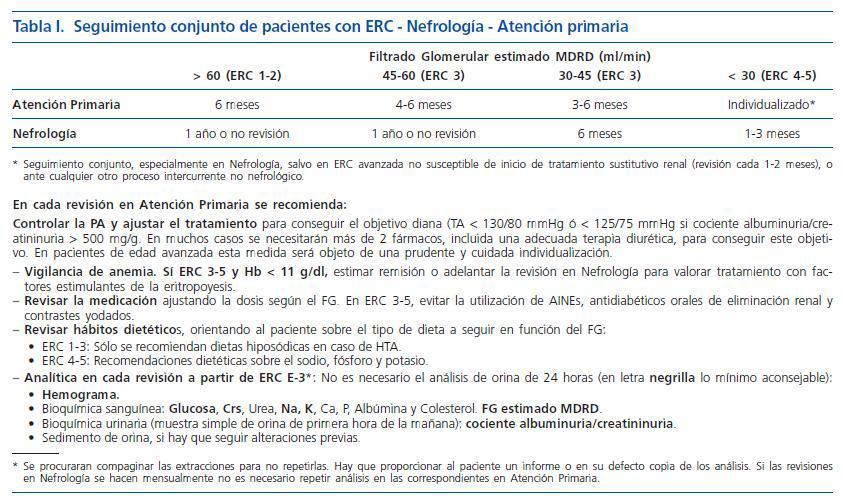
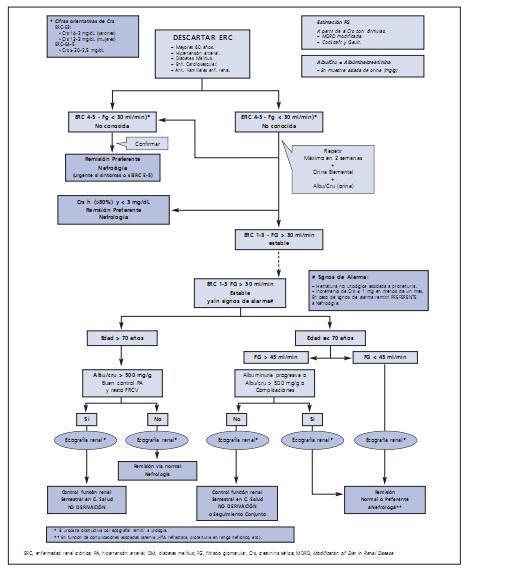
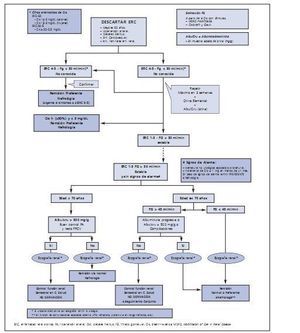
11. La derivación a Nefrología se hará teniendo en cuenta el estadio de la ERC, la edad del paciente, la velocidad de progresión de la insuficiencia renal, el grado de albuminuria y la presencia o aparición de signos de alarma* (fig. 1) (Fuerza de Recomendación: C). En líneas generales:
¿ Edad > 70 años, ERC estadios 1-3 estable (FG > 30 ml/min) y albuminuria < 500 mg/g, pueden seguirse en Atención Primaria sin necesidad de derivación, siempre que se mantenga un adecuado control de la PA y del resto de factores de riesgo vascular.
¿ Edad < 70 años, o FG > 45 ml/min: Remitir si albuminuria creciente o > 500 mg/g, o complicaciones (anemia: Hb < 11 g/dL tras corregir ferropenia, o imposibilidad de controlar factores de riesgo vascular como HTA refractaria). Seguimiento por atención primaria o seguimiento conjunto, según los casos.
¿ FG < 45 ml/min: Remisión a nefrología. Seguimiento conjunto o, en casos seleccionados, en atención primaria.
¿ Estadios 4-5: Remitir a nefrología en todos los casos.
¿ Signos de Alarma: Hematuria no urológica asociada a proteinuria, incremento de la creatininina sérica > 1 mg/dL en menos de 1 mes.
12. La derivación a Nefrología para valoración del paciente diabético se hará teniendo en cuenta los criterios anteriores, si bien se remitirá a todo paciente con: (Fuerza de Recomendación: C):
¿ Albuminuria: cociente albúmina/creatinina (confirmada) > 300 mg/g, a pesar de un adecuado tratamiento y control de la PA.
¿ Aumento de la albuminuria a pesar de un tratamiento adecuado.
¿ HTA refractaria (tres fármacos a dosis plenas y ausencia de control).
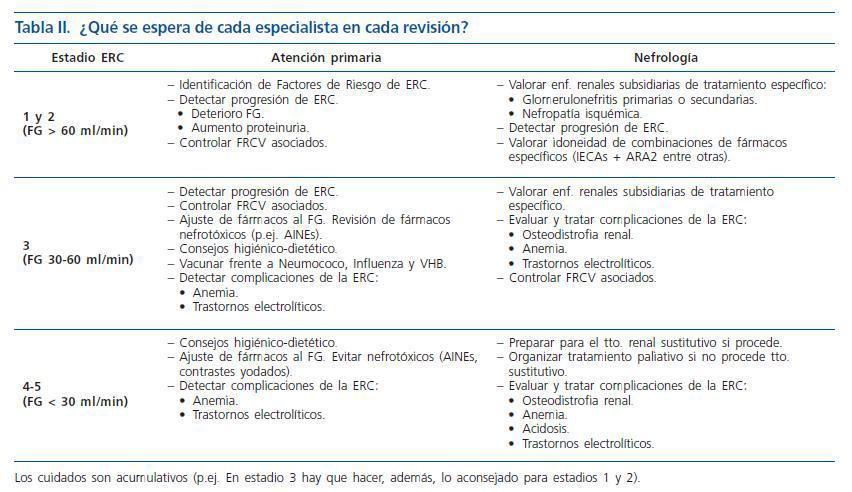
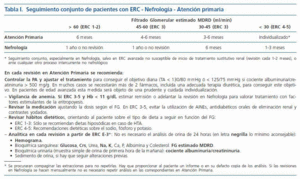
13. En cada área de salud debe protocolizarse el seguimiento conjunto entre atención primaria y nefrología, con unos objetivos que cumplir en función del estadio de ERC (tablas I y II), (Fuerza de Recomendación: C).
JUSTIFICACIÓN DE LAS RECOMENDACIONES
La ERC es una alteración progresiva, con un ritmo de deterioro variable en función de la etiología de la enfermedad renal y del propio paciente. Estudios observacionales han mostrado de forma uniforme un incremento en la morbilidad, en la estancia hospitalaria y en los costes en los pacientes en estadios avanzados de ERC (ERC 4-5) que son remitidos de forma tardía a las consultas de nefrología19-25.
Además, en estadios más precoces (ERC 1-3) se sabe que los pacientes también son subsidiarios de beneficiarse del diagnóstico precoz y del inicio de medidas preventivas de progresión de la ERC y de la patología vascular26-29. El 11% de la población adulta sufre algún grado de ERC, y aproximadamente el 5% tienen ya insuficiencia renal (ERC estadios 3-5)1.
Es por ello por lo que el grupo de expertos que redacta este consenso opina que todo paciente con ERC debe seguir estudios que determinen el estadio evolutivo, la potencial reversibilidad de la enfermedad, el pronóstico y permitan optimizar las opciones terapéuticas (Recomendación 1) (Fuerza de Recomendación: C).
La evaluación final de todo paciente con ERC debe hacerse en función de la evolución analítica en el tiempo. Cualquier control previo permite optimizar el diagnóstico diferencial entre una ERC estable o lentamente progresiva y un proceso agudo, subagudo o de agudización de una ERc.
La uropatía obstructiva es una causa frecuente de ERC, especialmente en varones de edad superior a 60 años30. En un estudio epidemiológico reciente se confirmó una clara asociación entre los síntomas y signos de obstrucción del flujo urinario y el riesgo de ERC31. Además, es una causa tratable, en la que la corrección de la obstrucción retrasa la progresión de la ERC. Es por ello por lo que se recomienda la realización de una ecografía a todo hombre mayor de 60 años con ERC (Recomendación 2) (Fuerza de Recomendación: A).
Diversos estudios epidemiológicos han demostrado un incremento en el riesgo de ERC en individuos con algunas de las siguientes características: mayores de 60 años, hipertensos, diabéticos, o con enfermedad cardiovascular, pacientes con enfermedades autoinmunes, con antecedentes de insuficiencia renal aguda o familiares de pacientes con insuficiencia renal (Anexo II). Es por ello por lo que, de acuerdo a las Guías K/DOQI y las guías KDIGO sobre ERC2, 32, se recomienda efectuar estudios de cribaje de ERC a todos estos pacientes. (Recomendación 3) (Fuerza de Recomendación: B).
La estimación del FG debe hacerse a partir de ecuaciones que tengan en cuenta la concentración sérica de creatinina. La Sociedad Española de Nefrología ha redactado un documento de consenso con la Sociedad Española de Bioquímica Clínica en el que se define qué ecuaciones utilizar y las circunstancias en las que no son útiles estas estimaciones33 (Recomendaciones 4, 5 y 6) (Fuerza de Recomendación: A).
La evaluación del paciente con ERC o con sospecha de padecerla debe de incluir la estimación del FG, un sedimento de orina y la determinación de albuminuria en muestra simple de orina5. Los cálculos efectuados en muestra simple (cociente albúmina/creatinina) se correlacionan de forma adecuada con la albuminuria en 24 horas (Anexo III). Diversos estudios tanto en pacientes diabéticos como no diabéticos han demostrado esta correlación34-39 (Recomendación 7) (Fuerza de Recomendación: A).
La importancia de detectar al paciente con ERC no sólo está en la intervención para evitar la progresión de la enfermedad renal, sino para disminuir el riesgo cardiovascular asociado. De hecho, es muy superior el porcentaje de pacientes con ERC que en el seguimiento fallecen de complicaciones cardiovasculares, que los que progresan a un estadio de ERC subsidiario de tratamiento sustitutivo renal8. La ERC es un factor de riesgo vascular independiente que es tratable y potencialmente prevenible. Los pacientes con ERC deben considerarse en el grupo de mayor riesgo para desarrollar eventos cardiovasculares y así ha sido recogido en las últimas guías sobre HTA del Joint National Committee, y en las guías de la American Heart Association y la National Kidney Foundation40-44 (Recomendación 8) (Fuerza de Recomendación: A).
Las medidas terapéuticas a adoptar en los pacientes con ERC deben adaptarse al grado de ERC. En todos los pacientes deben de controlarse los factores de riesgo vascular clásicos (HTA, dislipemia, diabetes y obesidad). Los objetivos terapéuticos en este sentido son los recogidos en las Guías SEN sobre riñón y enfermedad cardiovascular5 (Recomendación 9) (Fuerza de Recomendación: B).
Una de las principales complicaciones de la ERC en estadios 3-5, especialmente en ancianos, son las derivadas de la yatrogenia, siendo éste uno de los puntos en los que más se debe incidir en el seguimiento de estos pacientes. Tres son los aspectos en los que se debe influir (Recomendación 10) (Fuerza de Recomendación A):
1. Evitar la hiperpotasemia asociada a fármacos43. Especial precaución debe tenerse con la asociación de un diurético ahorrador de potasio (espironolactona, amiloride, eplerenona) a otro fármaco que retenga potasio (IECAs, ARAII, AINEs, Betabloqueantes). En estos casos la monitorización frecuente del potasio sérico es obligada.
2. Evitar pruebas diagnósticas con contrastes yodados y el uso innecesario de AINE, por el riesgo de deterioro de la función renal.
3. Ajustar los fármacos al FG, especialmente en el anciano y en el diabético. En estos pacientes deben utilizarse con precaución la metformina y antidiabéticos orales de eliminación renal (la mayoría) y evitarse su uso si FG < 30 ml/min.
La derivación a Nefrología debe consensuarse en cada área de salud entre los médicos de atención primaria y el servicio de nefrología de referencia, con planes escritos de actuación y revisiones periódicas. En este documento el grupo de expertos opina que la derivación debe de hacerse teniendo en cuenta el estadio de la ERC, la edad, la velocidad de progresión de la insuficiencia renal, el grado de proteinuria y la aparición o no de signos de alarma. En pacientes de edad superior a 70 años, y especialmente en los mayores de 80 años, el riesgo de mortalidad asociado a ERC estadio 1-3 no es tan consistente ni tan elevado como en el paciente de edad inferior a 70 años45, por lo que es aconsejable que la edad sea un aspecto muy importante a tener en cuenta en la derivación (Recomendación 11) (Fuerza de Recomendación: C). Otras recomendaciones importantes en la derivación se recogen en el Anexo IV.
DECLARACIÓN DE INTENCIONES
Estas recomendaciones no pretenden ser un estándar de referencia. Los estándares de tratamiento se determinan en función de todos los datos clínicos disponibles para un caso concreto y cambian a medida que progresan los avances técnicos y del conocimiento científico. Esta publicación es una opinión de expertos de dos Sociedades Científicas, semFYC y SEN, basadas en la mejor evidencia disponible en el momento de su desarrollo. La adhesión a estas recomendaciones puede no asegurar un resultado eficaz en cada caso particular, ni implica que se incluyan todos los métodos apropiados de cuidados, o se excluyan otros métodos aceptables dirigidos a obtener los mismos resultados. El médico es el último responsable en el tratamiento de su paciente en función de los datos clínicos individuales y de las opciones diagnósticas y terapéuticas disponibles.
CONFLICTO DE INTERESES
Ninguno.
ABREVIATURAS
AINE: Antiinflamatorios no esteroideos.
Albu/cru: Cociente albúmina creatinina en muestra aislada de orina.
ARAII: Antagonistas de los receptores de Angiotensina II.
Crs: Creatinina sérica.
ERC: Enfermedad Renal Crónica.
FG: Filtrado Glomerular.
FRCV: Factores de Riesgo Cardiovascular.
HDL: High Density Lipoprotein.
IECA: Inhibidores de la Enzima Conversora de Angiotensina.
IMC: Índice de Masa Corporal.
LDL: Low Density Lipoprotein.
MDRD: Modification of Diet in Renal Disease.
PA: Presión arterial.
VHB: Virus de la Hepatitis B.
ANEXO I. NIVELES DE EVIDENCIA
Fuentes de información
Evidencia alta: Es poco probable que investigaciones posteriores cambien la confianza en la estimación del efecto.
Evidencia moderada: Puede que investigaciones posteriores tengan un impacto en la estimación del efecto y puede cambiar esta estimación.
Evidencia baja o muy baja: Es muy probable que investigaciones posteriores tengan un efecto importante en la estimación del efecto.
Fuerzas de las Recomendaciones recogidas en el documento
Fuerza de Recomendación A. Recomendación fuerte. La calidad de la evidencia disponible es alta, lo que hace que junto con otras consideraciones se recomiende de forma encarecida que se siga esta recomendación. Se espera que la recomendación se siga y puede servir de base para un indicador de calidad.
Fuerza de Recomendación B. Recomendación débil. La calidad de la evidencia disponible es alta o moderada, lo que hace que junto con otras consideraciones se sugiera seguir la recomendación. Se espera que se siga por la mayoría de los clínicos.
Fuerza de Recomendación C. Opinión. La calidad de la evidencia disponible es baja o muy baja. Se trata de una recomendación basada en la opinión de expertos.
Modificado de: Unlig K, MacLeod A, Craig J y cols. Grading evidence and recommendations for clinical practice guidelines in nephrology. A position statement from Kidney Disease: Improving Global Outcomes (KDIGO). Kidney Int 2006; 70: 2058-65.
ANEXO II. SITUACIONES DE RIESGO AUMENTADO DE ENFERMEDAD RENAL CRÓNICA
¿ Edad superior o igual a 60 años.
¿ HTA.
¿ Diabetes Mellitus.
¿ Enfermedad cardiovascular.
¿ Obesidad.
¿ Enfermedades autoinmunes.
¿ Antecedentes de insuficiencia renal aguda.
¿ Antecedentes familiares de insuficiencia renal o enfermedad renal (poliquistosis renal).
¿ Insuficiencia cardíaca.
¿ Neoplasias.
¿ Tratamiento prolongado con alguno de los siguientes fármacos:
¿ Carbonato de litio.
¿ Mesalazina y otros fármacos 5-aminosalicílicos.
¿ Inhibidores de la calcineurina (ciclosporina, tacrolimus).
¿ AINEs.
¿ Infecciones urinarias de repetición.
¿ Litiasis urinarias.
¿ Enfermedades obstructivas del tracto urinario.
¿ Bajo peso al nacer.
¿ Nivel socioeconómico bajo.
¿ Raza afroamericana.
En letra negrita las situaciones de prevalencia elevada en la población.
ANEXO III. DEFINICIONES DE ALBUMINURIA SEGÚN EL TIPO DE MUESTRA UTILIZADA
La aconsejada es el cociente albúmina/creatinina en mg/g. La albuminuria siempre debe confirmarse en al menos dos de tres muestras en el plazo de 3-6 meses. (ver tabla 4).
ANEXO IV. SUGERENCIAS SOBRE LA REMISIÓN DE LOS PACIENTES A NEFROLOGÍA
1. Confirmar los datos obtenidos en la analítica.
2. ¿Cuándo remitir a Nefrología?
En caso de:
¿ Cualquier ERC E- 4-5 (FG < 30 ml/min). Se corresponde con Crs: > 2-2,5 mg/dL. Debe hacerse con carácter preferente/urgente en función de la lista de espera en cada área sanitaria.
¿ ERC E-3-4 (FG < 60 ml/min.) que progrese (incremento de la creatinina sérica mayor de 0,5 mg/dl cada 2-3 meses, en sucesivos controles).
¿ En el caso de ERC estable se aplicarán los criterios de edad siguientes: ¿ Edad > 70 años, ERC estadios 1-3 estable y albuminuria < 500 mg/g (en muestra simple de orina), pueden seguirse en Atención Primaria sin necesidad de derivación, siempre que se mantenga un adecuado control del resto de factores de riesgo vascular.
- Edad < 70 años, ERC estadios 1-3. Si el FG es superior a 45 ml/min y la albuminuria es < 500 mg/g, puede no ser necesario remitir a Nefrología, efectuándose el seguimiento en Atención Primaria con un consenso en el seguimiento y tratamiento. FG inferiores a 45 ml/min deben valorarse en Nefrología, efectuándose un seguimiento conjunto con Atención Primaria.
¿ En el paciente diabético se aplicarán los criterios anteriores, si bien se remitirá a todo paciente con:
¿ Macroalbuminuria: cociente albúmina/creatinina (confirmada) > 300 mg/g, a pesar de adecuado tratamiento y control de la presión arterial.
¿ Aumento de la albuminuria a pesar de tratamiento adecuado.
¿ HTA refractaria.
Remitir al servicio de nefrología los casos con grados de insuficiencia renal menores a los anteriormente expuestos, en presencia de sedimentos activos (micro o macrohematuria) y asociación de manifestaciones sistémicas, tales como fiebre, malestar, artralgias, parestesias o lesiones cutáneas, ya que podrían ser indicativos de patologías tipo vasculitis, entre otras. Un rápido incremento en la creatinina sérica (> 1 mg/dL en un mes) es indicación de remisión preferente-urgente a nefrología.
3. ¿Cómo remitir al paciente?
Es aconsejable remitir al paciente con un breve informe, con analíticas (recientes y antiguas), exploraciones que se le hayan realizado y medicación actual.
4. Indicaciones de solicitud de ecografía renal (en la petición figurará un breve informe del juicio clínico).
¿ Insuficiencia renal (FG < 60 ml/min).
¿ Hematuria o proteinuria persistente.
¿ Infecciones urinarias de repetición con participación renal.
¿ Hipertensión arterial de difícil control, con lesión en órganos diana.
Actitudes compartidas ante la ERC y responsable prioritario Una vez establecido el diagnóstico de ERC, el médico de atención primaria (MAP) y el nefrólogo deben establecer un plan de actuación y revisiones periódicas dirigido a:
¿ Tratar la enfermedad de base si fuera susceptible de tratamiento (enfermedades sistémicas, glomerulonefritis primarias¿) (nefrólogo).
¿ Identificar y tratar factores relacionados con progresión de enfermedad renal (MAP y nefrólogo):
¿ HTA, preferentemente con IECAs o ARA II, y diuréticos desde el inicio. TA objetivo: 130/80 mmHg (125/75 mmHg si el cociente albuminuria /creatininuria > 500 mg/g). Es imprescindible realizar un control de creatinina y potasio séricos una semana después de haber iniciado el tratamiento.
¿ Proteinuria: Utilizar IECAs o ARA II y dieta hiposódica.
¿ Control metabólico en pacientes diabéticos: HbA1C < 7%.
¿ Identificar y tratar las alteraciones secundarias a la ERC (anemia, hiperparatiroidismo secundario, hiperfosforemia, dislipemia, malnutrición, acidosis metabólica) (MAP y nefrólogo).
¿ Preparar al paciente para el tratamiento sustitutivo de la función renal en ERC avanzada (nefrólogo).
Otras actitudes a tener en cuenta:
¿ Ajuste de fármacos a la función renal (especialmente aminoglucósidos, cefalosporinas, quinolonas, digoxina, aciclovir, vancomicina y etambutol).
¿ Evitar, a ser posible, agentes nefrotóxicos (aminoglucósidos) y contrastes radiológicos.
¿ Control periódico de la función renal según protocolo.
¿ Evitar a ser posible la administración de AINE¿s. Si se usan, preferiblemente de vida media corta y durante pocos días.
¿ Si existe ERC, evitar la administración simultánea de IECAs o ARA II con diuréticos ahorradores de potasio (espironolactona, eplerenona, amiloride) por riesgo de hiperpotasemia, especialmente cuando se toman simultáneamente AINEs.
¿ Si hay insuficiencia renal avanzada (FG < 30 ml/min) no reponer con sales de potasio ni recomendar sal de régimen.
¿ Dar los fármacos estrictamente necesarios, a las dosis e intervalos adecuados, el tiempo necesario.
¿ Monitorizar los tratamientos potencialmente peligrosos (control de potasio y creatinina tras inicio de tratamiento con IECAARA II en pacientes de riesgo).
¿ Considerar a todo anciano como un paciente con ERC leve-moderada.
Cualquier duda que se presente en el diagnóstico / tratamiento de un paciente con ERC debe plantearse al Nefrólogo, para lo que se facilitarán los medios de contacto idóneos para cada circunstancia. Nota: Un resumen del Documento de Consenso puede descargarse de la Web de la Sociedad Española de Nefrología, http://www.senefro.org en el apartado Acción Estratégica.
AGRADECIMIENTOS
El presente Documento de Consenso se ha enriquecido con los comentarios y sugerencias de los siguientes socios de la SEN.
¿ Dr. Fernando Álvarez-Ude Cotera
¿ Dra. Francesca Calero González-Nicolás
¿ Dr. Aleix Cases Amenos
¿ Dr. Xavier de las Cuevas Bou
¿ Dr. Francisco Fernández Vega
¿ Dra. Marisol García de Vinuesa
¿ Dr. Francisco Gómez Campderá
¿ Dr. Manuel Gorostidi Pérez
¿ Dr. Víctor Lorenzo Sellares
¿ Dra. Isabel Martínez Fernández
¿ Dr. Rafael Marín Iranzo
¿ Dr. Alberto Martínez Castelao
¿ Dr. Alfonso Santiago Otero González
¿ Dr. Alberto Ortiz Ardúan
¿ Dr. José Portolés Pérez
¿ Dr. Xavier Sarrias Lorenz
¿ Dra. Patricia de Sequera Ortiz
¿ Dr. Fernando Tornero Molina
¿ Dr. José Luis Tovar Méndez
Tabla 1.
Tabla 2.
Tabla 3.
Tabla 4.
Figura 1.