En 2023 se publicó el documento de consenso del Grupo de Estudio de Enfermedades Glomerulares de la Sociedad Española de Nefrología (GLOSEN), que recogía la información y las recomendaciones clínicas más relevantes para el diagnóstico, tratamiento y seguimiento de la nefritis lúpica (NL). GLANCE es un proyecto que surge de la necesidad de evaluar el alcance obtenido en términos de conocimiento y aplicación de estas recomendaciones GLOSEN en la práctica clínica habitual del manejo de la NL. Para ello, se llevó a cabo una encuesta, en línea y autoadministrada, para recoger la opinión sobre las recomendaciones y conocer su impacto en la práctica clínica. Participaron nefrólogos españoles (n=51) con más de 3 años de experiencia en el manejo de la NL que atendieran a más de un paciente con NL al mes. La totalidad de participantes demostró un amplio conocimiento y una elevada aceptación global de las recomendaciones GLOSEN. No obstante, se observaron discrepancias en relación con los criterios de remisión parcial y recaídas, así como con los objetivos de tratamiento durante los primeros meses de evolución, lo que pone en evidencia la necesidad de consensos más elaborados. Otros resultados destacaron el limitado número de nefrólogos que utilizan escalas específicas para evaluar las manifestaciones extrarrenales, y la tendencia a prolongar los tratamientos inmunosupresores más allá del período de 3-5 años, tal y como se recomienda en el documento, resaltando la necesidad de más estudios sobre la retirada de estos fármacos y su asociación con el riesgo de recaídas en la NL.
In 2023, the Spanish Society of Nephrology's Glomerular Diseases Study Group (GLOSEN) published a consensus document containing the most pertinent information and clinical recommendations for the diagnosis, treatment, and follow-up of lupus nephritis (LN). GLANCE is a project that emerged from the need to evaluate the extent of knowledge and application of these GLOSEN recommendations in routine clinical practice for the management of LN. To achieve this, an online self-administered survey was conducted to gather opinions on the recommendations and assess their impact on clinical practice. Fifty-one Spanish nephrologists with more than three years of experience in managing LN and handling more than one LN patient per month, participated in the survey. All participants demonstrated a comprehensive understanding and high overall acceptance of the GLOSEN recommendations. However, discrepancies were noted regarding criteria for partial remission and relapse, as well as treatment goals during the initial months of progression, underscoring the need for a more detailed consensus. Other findings highlighted the limited number of nephrologists using specific scales to assess extrarenal manifestations and the tendency to extend immunosuppressive treatments beyond the recommended 3–5-year period outlined in the document. This emphasizes the necessity for further studies on the discontinuation of these drugs and their association with the risk of relapse in LN.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune sistémica crónica, en la que la formación de autoanticuerpos produce inmunocomplejos circulantes que se depositan en diversos órganos. La aparición de estos depósitos en los glomérulos renales produce la nefritis lúpica (NL), la cual es considerada una de las manifestaciones orgánicas más graves1. La prevalencia de NL entre los pacientes con LES es aproximadamente del 40%, pero oscila entre el 12% y el 69% en diferentes poblaciones2 y su mortalidad es 5-8 veces mayor que en la población general3–5.
En 2023 el Grupo de Trabajo de Enfermedades Glomerulares de la Sociedad Española de Nefrología (GLOSEN) elaboró un documento de consenso para abordar la complejidad creciente en el tratamiento de la NL6. Este documento GLOSEN es una actualización de un consenso anterior, publicado en 20127, y recoge una serie de recomendaciones prácticas, pero rigurosas, basadas en la mejor evidencia disponible para unificar criterios y optimizar el enfoque diagnóstico, terapéutico y de seguimiento de la NL. El enlace a la publicación de las recomendaciones GLOSEN, alojado en la Revista de Nefrología, ha registrado 61.333 visitas desde febrero de 2023 (consultado en enero de 2025). Asimismo, según datos de Research Gate, la publicación ha sido citada en 8 nuevas investigaciones durante este periodo.
Transcurridos unos meses desde su publicación, nace el proyecto GLANCE (encuesta sobre el consenso GLOSEN para el diagnóstico y tratamiento de la NL), surgido de la necesidad de valorar su alcance en términos de conocimiento y aplicabilidad. Esta evaluación es crucial para medir la efectividad de la implementación de las recomendaciones propuestas, identificar sus áreas de mejora y garantizar que las directrices se integren adecuadamente en la práctica clínica, con el objetivo de detectar discordancias u otras causas que puedan condicionar su implementación.
Los objetivos de nuestro trabajo han sido medir el grado de conocimiento del documento de consenso del grupo GLOSEN entre los nefrólogos en España, evaluar el impacto y la implementación de dicho documento en la práctica clínica habitual y, finalmente, analizar la viabilidad de incorporar estas recomendaciones para mejorar el diagnóstico y tratamiento de la NL.
Material y métodosDiseño del estudioSe trata de un estudio descriptivo tipo encuesta, en la que mediante un cuestionario estructurado en línea, autoadministrado y siguiendo una metodología de análisis cuantitativo, se recogieron sistemáticamente datos sobre las recomendaciones recogidas en el Documento de Consenso GLOSEN (anexo 1). La encuesta fue diseñada para evaluar tanto el grado de comprensión de las recomendaciones como su impacto en la práctica clínica. Se recurrió al uso de preguntas cerradas de respuesta única o múltiple, que permitieron obtener resultados cuantitativos sobre el nivel de conocimiento y la frecuencia de aplicación de cada una de las recomendaciones incluidas en el cuestionario. Asimismo, se tuvo en cuenta cuidadosamente el orden de las preguntas para evitar que una respuesta a preguntas previas condicionase respuestas posteriores; es decir, se preguntó sobre la realidad en la práctica clínica antes de interrogar por el conocimiento de las recomendaciones GLOSEN, favoreciendo así una reflexión previa en torno estas cuestiones.
Entre noviembre-diciembre de 2023 un comité científico integrado por 3 autores del consenso GLOSEN supervisó la conceptualización de la encuesta. Tras su revisión y validación, el cuestionario quedó abierto a participación desde el 20 de marzo hasta el 21 mayo de 2024, y el análisis estadístico final de los resultados se completó en junio de 2024.
La invitación de los participantes especialistas se llevó a cabo mediante la solicitud de colaboración a todos los miembros del Grupo GLOSEN, a la Sociedad Española de Nefrología (SENEFRO), que avala este estudio, y a otras sociedades regionales de Nefrología.
Justificación de la metodologíaSe escogió la encuesta porque permite alcanzar fácilmente un amplio grupo de nefrólogos y recopilar datos de manera sistemática y eficiente para posteriormente realizar la evaluación de datos agregados. Además, permite a los profesionales expresar sus perspectivas de forma anónima sin condicionarse, facilitando una comprensión más profunda del impacto real de las recomendaciones sobre el diagnóstico y tratamiento de la NL.
Población y muestraLa encuesta fue dirigida a nefrólogos de España con una experiencia directa y relevante en el manejo de la NL. Mediante preguntas de selección se descartó la participación de otras especialidades médicas o médicos internos residentes, nefrólogos con menos de 3 años de experiencia, que derivasen a los pacientes tras la primera visita, que no participasen en el abordaje de la NL y/o que atendiesen a un número de pacientes con NL igual o inferior a uno al mes.
Los nefrólogos fueron invitados por GLOSEN a participar en el cuestionario a través de un enlace enviado por correo electrónico, garantizando la confidencialidad de las respuestas. Si bien se trató de una muestra no calculada de forma sistemática ni aleatorizada, la invitación de los especialistas se realizó cubriendo todo el territorio nacional, para conseguir una representación geográfica homogénea y de hospitales de distinto nivel, dando así una mayor validez a los resultados. Se dieron instrucciones para completar la encuesta y asistencia para resolver posibles dudas.
Todos los participantes seleccionados (n=51) cumplieron los criterios de inclusión y no hubo inconsistencia en ninguna de sus respuestas. De 119 expertos que iniciaron la encuesta 68 se excluyeron (fig. 1 del material suplementario), debido principalmente a una encuesta incompleta (n=41).
Análisis de datosSe realizó un análisis estadístico descriptivo para preguntas cuantitativas. En las variables ordinales/nominales se calculó la frecuencia absoluta (número) y relativa (porcentaje de respuestas para cada categoría en relación con el total de respuestas [%]).
Los datos recogidos fueron volcados a una base de datos centralizada y se analizaron usando el programa IBM SPSS Statistics Base 27. Posteriormente, se realizaron los gráficos correspondientes mediante Microsoft Excel.
ResultadosDatos demográficos y perfil de los participantesLas características demográficas y el perfil de los participantes se representan en la tabla 1. Un 43% (n=51) de los nefrólogos invitados cumplimentaron íntegramente el cuestionario. El panel de expertos estuvo constituido mayoritariamente por mujeres (65%), mayores de 35 años y con más de 10 años de experiencia en NL. El 53% de los nefrólogos se declaró decisor principal del tratamiento de la NL, atendiendo un mínimo de 2-10 pacientes al mes y, mayoritariamente, en hospitales públicos (92%), donde en el 37% de los casos los expertos atienden a sus pacientes en consulta monográfica de enfermedades glomerulares. Además, el 49% tenía una unidad monográfica para el manejo de la NL y un 45% tenía un manejo multidisciplinar de la enfermedad con Reumatología y/o Medicina Interna.
Características demográficas y perfil de los participantes
| Variable | Porcentaje (n/total) |
|---|---|
| GéneroMujeresHombres | 65 (33/51)35 (18/51) |
| Edad de los participantes | |
| De 24 a 35 años | 4 (2/51) |
| De 36 a 45 años | 31 (16/51) |
| De 46 a 55 años | 24 (12/51) |
| De 56 a 65 años | 37 (19/51) |
| Mayor de 65 años | 4 (2/51) |
| Experiencia profesional | |
| Responsabilidad del tratamiento | |
| Decisor principal | 53 (27/51) |
| Parte del equipo decisor | 47 (24/51) |
| Años de experienciaDe 3 a 10 añosMás de 10 años | 31 (16/51)69 (35/51) |
| Número de pacientes atendidos al mesDe 2 a 10 pacientesDe 11 a 20 pacientesDe 21 a 30 pacientesDe 31 a 40 pacientesMás de 40 pacientes | 59 (30/51)27 (14/51)8 (4/51)0 (0/51)6 (3/51) |
| Tipo de consultaConsulta de nefrología generalConsulta monográfica en enfermedades glomerularesAmbos: consulta general y monográfica en enfermedades glomerularesConsulta monográfica de nefritis lúpicaConsulta multidisciplinar de nefritis lúpica | 24 (12/51)37 (19/51)39 (20/51)49 (25/51)45 (23/51) |
| Tipo de hospitalGrupo 1Grupo 2Grupo 3Grupo 4Grupo 5 | 0 (0/51)10 (5/51)41 (21/51)12 (6/51)37 (19/51) |
| Tipo de centroPúblicoPrivadoGestión mixta | 92 (47/51)2 (1/51)6 (3/51) |
Todos los participantes conocían el contenido del documento GLOSEN (82% pertenece a GLOSEN). Es considerada una guía de práctica clínica habitual para el 92% de los encuestados y altamente valorada (considerada necesaria, de fácil comprensión y práctica), siendo la más utilizada frente a otras guías como European Alliance of Associations for Rheumatology (EULAR)8,9 o Kidney Disease Improving Global Outcomes (KDIGO)10.
Impacto de las recomendaciones GLOSEN en la práctica clínica actualDiagnóstico y seguimientoTodos los encuestados coincidieron con la necesidad de realizar una biopsia renal para un mejor diagnóstico y clasificación de la NL, salvo contraindicaciones. A la hora de considerar los criterios para hacer una biopsia, un 86% se adhiere a los parámetros indicados de proteinuria de>0,5g/24h (fig. 2 del material suplementario).
El 100% de los encuestados indica la rebiopsia renal en algún momento del seguimiento de la enfermedad, ya sea por recaídas, refractariedad al tratamiento o en aquellos casos de sospecha de una nefropatía distinta a NL (fig. 1). La rebiopsia podría también ayudar a decidir la retirada del tratamiento inmunosupresor (IS) (45%).
Prácticamente todos los participantes (98%) evalúan las manifestaciones extrarrenales durante el seguimiento de la NL, aunque el 63% no utiliza ninguna escala específica. Solo el 31% usa el índice Systemic Lupus Erythematosus Disease Activity Index (SLEDAI).
Los objetivos que deberían alcanzarse en cuanto a proteinuria, tasa de filtración glomerular estimada (TFGe), sedimento urinario y actividad inmunológica a los 3, 6 y 12 meses, y a lo largo del curso clínico, se han recogido en la figura 2. Hubo consenso en intentar alcanzar la normalización de los valores de proteinuria (<0,5-0,7g/24h), sedimento urinario (inactivo) y de la actividad inmunológica (baja o ausente) a los 12 meses de tratamiento y a lo largo del curso clínico de la enfermedad. No obstante, los expertos fueron más exigentes de lo indicado en las guías en cuanto a la evolución de la TFGe en los primeros meses de tratamiento (normal o≤50% inferior al valor prebrote). En relación con objetivos intermedios el 78% de los participantes se plantea como objetivo una reducción del 25% del valor inicial de proteinuria antes del tercer mes de tratamiento.
Objetivos del tratamiento de la NL. Pregunta formulada: En su opinión, ¿qué objetivos deberían alcanzarse en cuanto a: a) proteinuria; b) TFGe; c) sedimento urinario; d) actividad inmunológica en distintos momentos: a los 3, 6 y 12 meses y a lo largo del curso clínico?.
Los resultados se expresan en forma de porcentaje (%).
H/C: hematíes/campo; TGFe: tasa de filtración glomerular estimada.
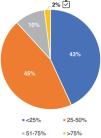
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.Respecto a la definición de respuesta completa (RC), un 88% demostró una fuerte adhesión a los criterios que definen este objetivo. Sin embargo, hubo más controversia en la definición de la respuesta parcial (RP) (fig. 3). Los expertos estuvieron mayoritariamente alineados con las guías en cuanto a la concentración de albúmina sérica (el 75% coincidió en que debe ser≥3g/dl) y la TFGe (el 67% optó por un valor normal o al menos un 25% inferior al valor prebrote). De la misma forma, existieron diferentes niveles de exigencia para la proteinuria, aunque el 67% de los nefrólogos se adhirió a la recomendación del consenso GLOSEN (≥50% de reducción de proteinuria). Respecto a la hematuria el 49% siguió la recomendación GLOSEN (≤10 hematíes/campo [H/C]).
Criterios para la definición de respuesta parcial (RP) al tratamiento de la NL. Pregunta formulada: En su opinión, ¿en función de qué valores determinaría si un paciente suyo ha alcanzado la respuesta parcial (RP)? Piense en un perfil de paciente habitual que visita usted en consulta: a) concentración de albúmina sérica (g/dl); b) niveles de reducción/rangos de valores de proteinuria (g/día; o g/g ratio proteína-creatinina en orina [uPCR]); c) función renal (tasa de filtración glomerular estimada [TFGe]); y d) reducción de hematuria (hematíes/campo).
Los resultados se expresan en porcentaje (%).
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.Por otro lado, los criterios indicadores de recaída de la NL fueron muy dispares. En la figura 4 podemos observar cómo alrededor de solo el 30% de los expertos coinciden con el consenso en cuanto a los valores de hematuria (>15H/C) y disminución de TFGe (≥25% no atribuible a otras causas).
Criterios para la definición de recaída del paciente con NL. Preguntas formuladas: En su opinión, ¿cuáles de los siguientes criterios y valores considera indicativos de recaída en la práctica clínica? Para la definición de recaída, los criterios de evaluación fueron: el incremento sostenido de la proteinuria (g/día o g/g), la reaparición o incremento significativo de la hematuria y la disminución de la tasa de filtración glomerular estimada (TFGe). Los resultados se expresan en porcentaje (%).
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.A pesar de que en el consenso GLOSEN no hay una recomendación específica sobre cuál debe ser la frecuencia de reevaluación del paciente con NL, la mayoría coincidió en la reevaluación mensual durante el tratamiento de inducción (96%) y cada 3 meses durante el mantenimiento (86%). Se observó una mayor discrepancia respecto a la reevaluación de la enfermedad tras la suspensión del tratamiento IS, la tendencia es de una frecuencia de cada 6 meses, mientras que un tercio de la muestra indica cada 3 meses.
Tratamiento farmacológico y no farmacológico de la nefritis lúpicaSe encontró una adherencia casi total al consenso GLOSEN respecto a las pautas del tratamiento no farmacológico (ausencia de tabaco, dieta controlada, ejercicio aeróbico) y farmacológico (fármacos cardio y nefroprotectores e hidroxicloroquina [HCQ] de la NL).
Los encuestados, de acuerdo con su práctica clínica habitual, indicaron la frecuencia de uso de los posibles regímenes de tratamiento de inducción y mantenimiento para la NL clases iii y iv±v (fig. 5).
Manejo farmacológico de la NL. Preguntas formuladas: a) Pensando en su práctica clínica habitual indique la frecuencia de uso de los siguientes regímenes de tratamiento de inducción para las NL clases iii, iv con o sin v; b) pensando en su práctica clínica habitual, indique la frecuencia de uso de los siguientes tratamientos inmunosupresores para la terapia de mantenimiento de la NL clases iii, iv con o sin v. El grado de acuerdo ha sido valorado conforme a una escala de Likert del 1 al 5 (1: nunca; 2: raramente; 3: en algunas ocasiones; 4: frecuentemente; 5: mayor frecuencia).
Los resultados se expresan en porcentaje (%).
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.Hubo una clara preferencia por la doble terapia inmunosupresora inicial frente a la triple en todas las clases, optándose por la combinación de glucocorticoides (GC) y micofenolato de mofetilo (MMF; 88%) sobre ciclofosfamida (CYC; 24%). El uso de CYC, mayoritariamente la pauta euro-lupus (CYC a dosis bajas), se plantea sobre todo en los casos de no respuesta al tratamiento o manifestaciones sistémicas graves (78%). Otros perfiles contemplados incluyen la no adherencia (66%) o un segundo brote de NL (20%). En cuanto a la triple terapia, si esta estaba basada en MMF y GC, el uso de belimumab (BEL) o inhibidores de la calcineurina (ICN) fue similar, sin embargo, cuando la pauta se basaba en CYC y GC se prefirió el uso de BEL. Para la fase de mantenimiento la mayoría tiene preferencia por el tratamiento con MMF, seguida de GC y BEL para las clases proliferativas (fig. 5b) y de los ICN para la clase v.
Cuestionado el momento de uso de estos tratamientos, un 73% de los expertos utilizaron ICN a los 2-3 meses tras el comienzo de la NL y un 59% desde el inicio, mientras que el uso mayoritario de BEL fue, también, a los 2-3 meses desde el inicio de la NL (73%) o ante una recaída (57%). Solo un 37% se planteaba el uso del biológico desde el momento mismo de aparición de la enfermedad (fig. 6).
Momento de uso terapéutico de belimumab, inhibidores de calcineurina y rituximab. Preguntas formuladas: ¿en qué momento suele añadir belimumab?; ¿en qué momento suele añadir inhibidores de la calcineurina?; ¿en qué momento suele añadir rituximab? Los resultados se expresan en porcentaje (%).
NL: nefritis lúpica.
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.*n=49 han respondido que usan rituximab en su práctica clínica.
Con relación a este punto, también se analizó en qué perfiles de pacientes se plantea el uso de BEL e ICN. El uso de la triple terapia desde el inicio con BEL es amplio en pacientes con manifestaciones sistémicas (84%), o con necesidad de reducir corticoides (80%), pero no lo es tanto, por ejemplo, en perfiles de pacientes con brotes previos (63%) (fig. 7a). Con respecto al uso de BEL en el mantenimiento, la mayoría lo utilizan en pacientes con manifestaciones extrarrenales (94%) o actividad serológica persistente (82%), así como en pacientes con recaídas frecuentes (84%). Con respecto al uso de triple terapia con ICN es utilizada sobre todo en perfiles de pacientes con NL clase V (>90%) y/o síndrome nefrótico (90%), y en aquellos en los que la proteinuria no descendió más del 25% tras 3 meses de tratamiento IS (67%) (fig. 7b).
Manejo terapéutico de la NL de acuerdo a distintos perfiles de pacientes. Preguntas formuladas: a) ¿En qué perfil de paciente con NL suele emplear belimumab en su práctica clínica?; b) ¿En qué perfil de paciente emplea inhibidores de la calcineurina en su práctica clínica?
CYC: ciclofosfamida; GC: glucocorticoides; MMF: micofenolato mofetilo; NL: nefritis lúpica.
Los resultados se expresan en porcentaje (%).
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.El uso de azatioprina se planteó en pacientes intolerantes a MMF, en mujeres gestantes o con deseo gestacional.
Con respecto a rituximab fue uno de los fármacos de elección para los casos de NL refractaria, no respondedores a terapias anteriores o que desarrollasen efectos secundarios a otros tratamientos. Además, un 67% lo utiliza para recaídas de la enfermedad (fig. 6).
Suspensión de glucocorticoides y del tratamiento inmunosupresorLa figura 3 del material suplementario refleja la opinión del panel sobre la dosis de GC de mantenimiento empleada en pacientes con NL. El 92% sigue la dosis recomendada de GC de mantenimiento para la NL (≤5mg/día). Solo un 2% de expertos suspende completamente el tratamiento IS (esteroides incluidos) en más del 75% de sus pacientes, tras un período de mantenimiento de 3-5 años (fig. 8).
Manejo terapéutico de la NL respecto a la suspensión de la inmunosupresión. Pregunta formulada: ¿en qué porcentaje de sus pacientes estima que ha podido suspender completamente el tratamiento inmunosupresor (incluidos esteroides) tras el tratamiento de mantenimiento de 3-5 años?
Los resultados se expresan en porcentaje (%).
Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.Esta encuesta muestra el impacto del consenso GLOSEN en la práctica clínica. El grado de variabilidad y discrepancia en algunos resultados ha puesto de manifiesto que persisten 3 desafíos importantes: a) definición de los objetivos de tratamiento y seguimiento: unificar definiciones de RP y recaída; realizar o no rebiopsias en el seguimiento; b) uso de estrategias terapéuticas combinadas vs. terapias secuenciales: la doble terapia o secuencial sigue siendo más utilizada que la triple terapia o estrategia combinada en todos los perfiles de paciente; y c) suspensión del tratamiento IS a largo plazo: ¿sí o no?, ¿cuándo? Solo un 2% de los encuestados suspende el IS.
Definición de los objetivos del tratamiento y seguimiento de la nefritis lúpicaLa opinión del panel sobre los objetivos de tratamiento de la NL muestra distintos niveles de exigencia, probablemente debido a la variedad de los parámetros incluidos en las distintas guías. Actualmente la proteinuria es el marcador más utilizado para analizar la eficacia del tratamiento de la NL11,12. No obstante, se pueden utilizar diferentes técnicas para su determinación, lo que conllevaría cierta disparidad entre los métodos posibles de evaluación para este y otros parámetros. GLOSEN advierte que debe evitarse el uso de tiras reactivas de orina, o de cuantificaciones por volumen de orina, porque aportarán mediciones imprecisas6. Respecto al sedimento urinario, las técnicas automatizadas, de uso en la cuantificación de hematíes y leucocitos por campo, han sustituido a las manuales tradicionales, superiores para la detección de cilindros y anomalías morfológicas13,14.
La eficacia del tratamiento se evalúa por el tipo de respuesta del paciente, ya sea completa o parcial. En todos los casos se busca alcanzar la respuesta completa lo más rápidamente posible para extender la supervivencia renal6. Es muy importante contar con una definición clara de la respuesta al tratamiento y de su adherencia por parte de todos los profesionales sanitarios para homogeneizar la toma de decisiones sobre el abordaje terapéutico de la NL. Se tuvo un conocimiento más claro de la definición de RC que el de la RP, ya que la de este último concepto presenta mayor vaguedad. A pesar de que la mejoría o normalización del sedimento urinario no se incluye en las guías EULAR8 o KDIGO10, la mayor parte de los encuestados describen a la hematuria como un marcador sensible de actividad clínica, especialmente en casos de recaída previa y proteinuria residual6.
Entre un 10-50% de los pacientes con NL presentan recaídas15–17. Las diferencias entre los parámetros incluidos en las distintas guías para definir una recaída de la NL son aún mayores que en las definiciones de RC o RP8,10. La disparidad demostrada por los participantes sobre los indicadores de recaída pone de manifiesto la necesidad de reforzar los criterios y valores de proteinuria, hematuria y TFGe que definen la recaída para una implementación más uniforme en la práctica clínica, así como para garantizar un manejo adecuado del paciente. Aunque el riesgo de recaída es superior en los primeros años tras el comienzo de la NL, puede ocurrir en cualquier momento, incluso después de varios años de inactividad. Por ello, se recomienda que haya controles periódicos permanentes6. Aunque GLOSEN no especifica la frecuencia de seguimiento, se mostró una clara necesidad de la vigilancia del paciente durante todas las fases, optándose por programar un régimen de visitas cada mes o cada 3 meses, según la fase terapéutica de inducción o de mantenimiento, respectivamente.
Los parámetros clínicos y analíticos habituales no son suficientes para identificar las alteraciones histológicas renales en muchos casos de NL6, por lo que se recurre a la biopsia renal. Esta técnica es clave para determinar la clase histológica de NL, establecer un pronóstico y planificar el tratamiento. Según la encuesta realizada existió un alto nivel de acuerdo respecto a los criterios de indicación de biopsia que se expresan en las recomendaciones GLOSEN6 (pacientes con LES y una proteinuria>0,5g/24h, sedimento activo en orina y/o rápido deterioro de la función renal).
Por otra parte, la rebiopsia sigue siendo objeto de debate por sus posibles complicaciones y su influencia en el tratamiento del paciente18, considerándose innecesaria en caso de una buena evolución o respuesta adecuada19. Aunque su implementación progresa y cuenta con buena adhesión a las guías/consensos, su uso depende de los recursos disponibles en cada hospital. Algunos expertos prefieren biomarcadores serológicos (citoquinas, factores de crecimiento y/o autoanticuerpos en orina)20–23 como alternativa a la rebiopsia24.
Los resultados de la encuesta muestran que un 45% de los expertos prefiere la rebiopsia antes de decidir la retirada del tratamiento IS. Uno de los riesgos de la retirada de la inmunosupresión es que la NL puede reagudizarse y requerir la reintroducción del tratamiento25. Una biopsia renal realizada antes de la retirada de la inmunosupresión puede ayudar a esta decisión, valorando la existencia de lesiones de actividad que pueden predecir recaídas26. Sin embargo, se trata de un tema controvertido, pues otros autores defienden una retirada gradual de la inmunosupresión con una cuidadosa valoración de los datos analíticos y serológicos sin necesidad de biopsia27.
La identificación, valoración y seguimiento de las manifestaciones clínicas extrarrenales es fundamental en la NL. Sin embargo, la mayor parte de los encuestados lo hace sin escala. Este es un problema que quizá pueda deberse al tiempo requerido de consulta y a la falta de entrenamiento de nefrólogos y pacientes. Una mejor formación en este sentido ayudaría en la sistematización de esta evaluación, en línea con lo recomendado en el consenso GLOSEN.
Uso de triple terapiaEl algoritmo terapéutico del documento GLOSEN recomienda seleccionar el esquema terapéutico en función del perfil clínico y analítico del paciente, pudiéndose optar por una doble (GC+MMF o CYC en pauta Eurolupus) o triple (GC+MMF+BEL o GC+MMF+ICN) terapia inmunosupresora inicial según estos perfiles. Durante los últimos años los ensayos clínicos BLISS-LN28 (BEL) y AURORA29 (voclosporina) nos han permitido hablar de una terapia multitarget o triple terapia de la NL30, cambiando el manejo habitual de esta enfermedad. Sin embargo, y tal como se refleja en los resultados de esta encuesta, todavía el uso de doble terapia sigue siendo la preferencia general en todos los perfiles de paciente.
En cuanto al perfil de paciente candidato a BEL o ICN, en general hubo una buena concordancia global entre las recomendaciones del documento GLOSEN y la opinión de los encuestados: BEL de manera preferente para pacientes con manifestaciones extrarrenales, actividad serológica persistente, necesidad de reducir la dosis de GC o prevención de recaídas; e ICN para pacientes con proteinuria>3g/día o síndrome nefrótico completo.
Respecto al tratamiento de mantenimiento, los encuestados concuerdan con el documento GLOSEN acerca del uso de MMF con dosis bajas de GC como base fundamental del tratamiento IS. Un 43% se plantea el uso de BEL en esta fase de mantenimiento, lo que coincide con la demostrada capacidad de este fármaco para disminuir el riesgo de recaída y de pérdida progresiva de función renal31.
A pesar de la falta de consenso internacional en la definición y tratamiento de la NL refractaria32, los expertos siguieron las recomendaciones GLOSEN, empleando principalmente rituximab. Es importante resaltar que a pesar de la evidencia reportada de la eficacia de rituximab en enfermedad refractaria33,34, la triple terapia con GC+MMF+rituximab no logró demostrar superioridad sobre la doble terapia con GC+MMF35. Sin embargo, un subanálisis del este estudio sugirió que esto se debió a una depleción incompleta de los linfocitos CD19+36. Otros estudios demuestran que la respuesta a rituximab queda sujeta a una depleción completa de los linfocitos CD2037.
Otro resultado llamativo de la encuesta es el uso de rituximab como tratamiento de primera línea para las recaídas de la NL, lo que no concuerda con las recomendaciones del documento GLOSEN. Una posible explicación es que los encuestados han podido confundir los términos recaída y refractariedad al responder la encuesta, ya que el fármaco está indicado en GLOSEN como tratamiento de primera línea para la NL refractaria. Otra posibilidad es la no disponibilidad de BEL como terapia oficialmente aceptada para pacientes con NL y recaídas frecuentes antes de 2021.
Suspensión del tratamiento inmunosupresorEl documento GLOSEN recomienda la retirada del tratamiento IS de mantenimiento (tanto GC como MMF) tras al menos 3 a 5 años de terapia, siempre con la debida flexibilidad y atendiendo a la posibilidad de recaída. Sin embargo, los resultados de la encuesta reflejan una importante tendencia a mantener el uso de IS y esteroides a largo plazo por el temor a recaídas, aun cuando los beneficios de reducir su uso en términos de efectos secundarios son ampliamente reconocidos. Son varios los desafíos clínicos que se presentan a la hora de investigar las razones de esta baja suspensión de la inmunosupresión. Este es un tema controvertido y complejo por la naturaleza de la enfermedad y en el que las guías/consensos nacionales e internacionales muestran ciertas discrepancias, dejando patente una falta de directrices claras al respecto. Debe resaltarse también la necesidad de estudios prospectivos sobre la retirada de IS en la NL y, no menos importante, la validación prospectiva de biomarcadores séricos y/o urinarios emergentes que reflejen con alta fiabilidad la presencia o ausencia de la actividad histológica y que justifiquen, de manera no invasiva y más segura, las decisiones terapéuticas de mantener o retirar el tratamiento IS.
Muchos especialistas apuestan empíricamente por mantener la inmunosupresión de por vida, por tratarse de una enfermedad autoinmune que cursa con brotes, pues abandonar la inmunosupresión supondría la reagudización de la enfermedad y un mayor riesgo de recidivas. Estudios como el MAINTAIN muestran que más del 50% de los pacientes mantenían algún tipo de inmunosupresión después de 10 años38. Otros autores, en cambio, aconsejan mantener o reducir gradualmente la inmunosupresión hasta la suspensión en pacientes con NL en remisión clínica completa o parcial, después de los resultados de una biopsia renal24. Esta nueva perspectiva de uso reciente de terapias ahorradoras, no solo de GC, sino también de IS, podría permitir una mejor gestión del tratamiento a largo plazo, contribuyendo a disminuir el daño orgánico derivado del uso prolongado de GC30.
Este estudio no está exento de limitaciones. Los participantes incluidos no representan todas las zonas geográficas de España, y más de la mitad de los nefrólogos que inicialmente respondieron la encuesta fueron finalmente excluidos de los análisis, todo lo cual podría generar sesgo de opinión y de selección. No obstante, se establecieron criterios de inclusión orientados a asegurar que los encuestados tuvieran una experiencia directa y relevante en el manejo de la NL, con el objetivo de obtener respuestas fundamentadas y útiles para el propósito del estudio y buscando mantener un equilibrio entre la amplitud de la participación y la calidad de la información recogida. Asimismo, la naturaleza voluntaria y no remunerada de la participación hizo que el tamaño final de la muestra dependiese de la disponibilidad y motivación de los profesionales para completar el cuestionario. Si bien es cierto que el tamaño muestral no permitió hacer subanálisis estadísticos robustos, sí se exploraron las tendencias según las variables clasificatorias, como los años de experiencia profesional o el número de pacientes atendidos, sin observarse diferencias significativas entre los grupos.
No existió una interacción directa entre los participantes, lo que limita la posibilidad de discutir y debatir diferentes puntos de vista, pudiendo perder información valiosa, de manera que, para mitigar esta limitación, se ha contado con un comité científico responsable de diseñar y evaluar todo el proceso e interpretar los resultados obtenidos. Sin embargo, la obtención sistemática y anónima de los datos sobre profesionales que tratan de manera frecuente pacientes con NL le da fortaleza a los resultados encontrados.
Finalmente, el consenso GLOSEN 2023 tiene una alta valoración por su utilidad y claridad, aunque no se prevé un aumento en su impacto en el futuro, poniendo de relieve que todavía se puede maximizar su potencial en cuanto a su practicidad en la clínica y facilidad de implementación en aquellas áreas donde conviene reforzar una serie de mensajes clave dirigidos tanto a especialistas como a gestores. Así, según los encuestados, la principal barrera para su implementación es la resistencia al cambio de los gestores debido al coste de algunos tratamientos o técnicas, por lo que sería conveniente discutir con los mismos el beneficio de aplicar estas recomendaciones con información objetiva de tipo coste-efectividad y coste-utilidad.
En este sentido, se debe asegurar una difusión fácilmente aplicable en la práctica clínica y una actualización del consenso según la retroalimentación de expertos y los avances terapéuticos en NL. Se propone crear resúmenes o infografías con puntos clave y formatos visuales desde las sociedades médicas, además de organizar seminarios, talleres y sesiones clínicas para facilitar su implementación.
En conclusión, el grado de variabilidad y discrepancia en algunos resultados de la encuesta ha puesto de manifiesto aspectos de la NL pendientes de una definición más consensuada, como es el caso de los criterios de remisión parcial y de recaídas, y la realización de rebiopsias a lo largo del seguimiento. Otro aspecto a destacar es el escaso porcentaje de nefrólogos que utilizan escalas específicas para evaluar las manifestaciones extrarrenales. Los expertos encuestados estuvieron de acuerdo con los esquemas iniciales de tratamiento inmunosupresor (doble o triple terapia) propuestos por el documento GLOSEN en función del perfil del paciente, aunque con un mayor uso de la doble terapia, principalmente con GC+MMF, frente a la triple terapia inicial (añadiendo BEL o ICN en función del perfil clínico). Por último, otro dato relevante es el escaso número de encuestados que suspende la medicación inmunosupresora tras el período de 3-5 años de mantenimiento aconsejado en GLOSEN. Esta importante discrepancia pone de manifiesto la necesidad de más estudios acerca de este aspecto pobremente estudiado de la NL.
AutoríaM.M., G.F.J y M.P. contribuyeron a la concepción, diseño, análisis e interpretación de los resultados de la encuesta, así como a las aportaciones científicas e intelectuales en la redacción y revisión del manuscrito inicial y revisado. A.I.A, M.E, M.E, X.F, C.G.C, M.G, E. M, L.F.Q.P y J.E.R.R contribuyeron con revisiones científicas e intelectuales en la redacción y revisión del manuscrito. Todos los autores aprobaron la versión final aceptada del manuscrito para esta publicación.
Consideraciones éticasEl cuestionario se cumplimentó de forma voluntaria por el profesional, manteniendo la confidencialidad y el anonimato de las respuestas recogidas, de acuerdo con el código ético de conducta de ESOMAR y AEDEMO, el Reglamento General de Protección de Datos y la normativa nacional vigente.
Esta encuesta, al tratarse de una encuesta de opinión anónima dirigida exclusivamente a profesionales y no involucrar a pacientes, ni intervenciones, ni recopilación de muestras biológicas o datos sensibles, no requiere la revisión por parte de un comité de ética. Este enfoque es consistente con ejemplos de estudios similares publicados previamente, donde no se compromete la privacidad, la confidencialidad ni la seguridad de los participantes.
FinanciaciónEste trabajo ha sido financiado por el laboratorio farmacéutico GSK, que revisó esta publicación sin influir en los resultados de la encuesta GLANCE.
Conflicto de interesesM.M. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto. Además, ha recibido becas/soportes a la investigación.
G.F.J. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto. Además, ha recibido becas/soportes a la investigación.
A.I.A. ha recibido honorarios por servicios de participación en comités, simposios y otros servicios como experto. Además, ha recibido becas/soportes a la investigación.
M.E. ha recibido honorarios por servicios de consultoría.
M.E. ha recibido honorarios por servicios de consultoría.
X.F. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto.
C.G.C. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto. Además, ha recibido becas/soportes a la investigación y es miembro del consejo editorial de varias organizaciones.
M.G. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto. Además, ha recibido becas/soportes a la investigación.
E.M. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto. Además, ha recibido becas/soportes a la investigación por el Instituto de Salud Carlos III (ISCIII) (RD24/0004/0018).
L.F.Q.P ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto.
J.E.R.R. no tiene conflicto de intereses.
M.P. ha recibido honorarios por servicios de consultoría, participación en comités, simposios y otros servicios como experto.
AgradecimientosLos autores de este documento desean agradecer a todos los participantes de la encuesta GLANCE, cuyo anonimato ha sido preservado en todo momento, y de manera especial a todos los miembros del grupo de trabajo GLOSEN, por ser un referente en el estudio de la enfermedad glomerular y por su valiosa contribución, que ha hecho posible tanto la elaboración del cuestionario como la posterior redacción de este manuscrito. Por último, queremos agradecer a Maria Ruart, PhD, Maria Coll, MSc, y Ana Fernández, MSc de Adelphi Targis SL su contribución al diseño de la encuesta, la recogida de datos, el análisis y la interpretación de los datos, así como la preparación y el apoyo a la redacción médica de este manuscrito.
Aval de la Sociedad Española de NefrologíaEste proyecto y su publicación están avalados por la SEN.

















![Criterios para la definición de respuesta parcial (RP) al tratamiento de la NL. Pregunta formulada: En su opinión, ¿en función de qué valores determinaría si un paciente suyo ha alcanzado la respuesta parcial (RP)? Piense en un perfil de paciente habitual que visita usted en consulta: a) concentración de albúmina sérica (g/dl); b) niveles de reducción/rangos de valores de proteinuria (g/día; o g/g ratio proteína-creatinina en orina [uPCR]); c) función renal (tasa de filtración glomerular estimada [TFGe]); y d) reducción de hematuria (hematíes/campo). Los resultados se expresan en porcentaje (%). Adhesión a las recomendaciones proporcionadas en la guía GLOSEN.](https://static.elsevier.es/multimedia/02116995/0000004500000009/v2_202511181221/S0211699525000645/v2_202511181221/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w94GCRvdQBB6xyQjMrWMzrts=)











