La microflora intestinal mantiene una relación simbiótica con el huésped en condiciones normales, sin embargo, su alteración se ha asociado recientemente con numerosas enfermedades.
En la enfermedad renal crónica (ERC) se ha descrito una disbiosis en la microflora intestinal con un aumento de la flora patógena sobre la simbionte. Además, la permeabilidad de la barrera intestinal está aumentada, lo que permite el paso de endotoxinas y otros productos bacterianos a la sangre. La microflora intestinal, mediante la fermentación de productos no digeridos que alcanzan el colon, produce indoles, fenoles, o aminas, entre otros, que son absorbidos por el huésped, se acumulan en la ERC y tienen efectos deletéreos sobre el organismo. Estas toxinas urémicas generadas en el intestino y el aumento de la permeabilidad de la barrera intestinal en la ERC se han asociado a un aumento de la inflamación y el estrés oxidativo, y están implicados en diversas complicaciones asociadas a la ERC, como la enfermedad cardiovascular, la anemia, las alteraciones del metabolismo mineral o la progresión de la ERC. El uso de prebióticos, probióticos o simbióticos, entre otras aproximaciones, podrían mejorar la disbiosis o el aumento de la permeabilidad de la barrera intestinal en la ERC.
En este artículo se revisan la situación de la microflora intestinal en la ERC, la alteración de la barrera intestinal y sus consecuencias clínicas, los efectos deletéreos de las toxinas urémicas derivadas de la microflora intestinal, así como las posibles opciones terapéuticas para mejorar esta disbiosis y reducir las complicaciones de la ERC.
The intestinal microflora maintains a symbiotic relationship with the host under normal conditions, but its imbalance has recently been associated with several diseases.
In chronic kidney disease (CKD), dysbiotic intestinal microflora has been reported with an increase in pathogenic flora compared to symbiotic flora. An enhanced permeability of the intestinal barrier, allowing the passage of endotoxins and other bacterial products to the blood, has also been shown in CKD. By fermenting undigested products that reach the colon, the intestinal microflora produce indoles, phenols and amines, among others, that are absorbed by the host, accumulate in CKD and have harmful effects on the body. These gut-derived uraemic toxins and the increased permeability of the intestinal barrier in CKD have been associated with increased inflammation and oxidative stress and have been involved in various CKD-related complications, including cardiovascular disease, anaemia, mineral metabolism disorders or the progression of CKD. The use of prebiotics, probiotics or synbiotics, among other approaches, could improve the dysbiosis and/or the increased permeability of the intestinal barrier in CKD.
This article describes the situation of the intestinal microflora in CKD, the alteration of the intestinal barrier and its clinical consequences, the harmful effects of intestinal flora-derived uraemic toxins, and possible therapeutic options to improve this dysbiosis and reduce CKD-related complications.
Desde Hipócrates (400 años A.C.) que estableció que «la muerte asienta en los intestinos» es bien conocida su influencia en la salud del ser humano.
Se denomina microbiota a los gérmenes que habitan en nuestro organismo y a sus genomas colectivos, microbioma. Más de 100 trillones de gérmenes (1014) cohabitan con nosotros a lo largo de la vida, lo que representa 10 veces el número de células que conforman nuestro organismo y constituyen 1,5-2kg de nuestro peso1,2. La concentración de gérmenes en el tracto digestivo se incrementa gradualmente desde el estómago hasta el colon, en donde alcanzan la mayor concentración (de hasta 1011 microorganismos/g de heces) y diversidad. Es por ello por lo que la microbiota intestinal juega un papel relevante en procesos metabólicos, nutricionales, fisiológicos e inmunológicos, y constituye un verdadero ecosistema3. El microbioma humano constituye un segundo genoma, con más de 3 millones de genes (100 veces más genes que el propio genoma humano) y es objeto de investigación por el Human Microbiome Project Consortium4–6.
Originalmente, la microbiota intestinal se conforma a través de la placenta, en donde anidan bajos niveles de gérmenes no patógenos especialmente firmicutes, bacteroidetes y Fusobacteria phyla. En los primeros años de vida, la alimentación, tipo de parto, higiene y uso de antibióticos condicionan la formación del microbioma intestinal7,8. Diferentes especies de gérmenes colonizan y se originan en los distintos eventos (tabla 1).
Microflora intestinal en relación con eventos perinatales4,5
| Exposición | Flora intestinal |
|---|---|
| Canal vaginal | Bifidobacterium, bacteroides, Lactobacillus, prevotella, enterococos, estreptococos, Clostridiaecea |
| Parto por cesárea | Staphylococus, Corynebacterium Propionibacterium. Menor cantidad de Bifidobacterium y bacteroides |
| Lactancia materna | Bifidobacterium, bacteroides, Lactobacillus, clostridia, actinobacterias y firmicutes |
| Lactancia artificial | Bacteroides, clostridia, Enterobacteriacea |
La microbiota intestinal se establece en los primeros 2-3 años de vida como un ecosistema dinámico, dominado por las bifidobacterias, y su composición va aumentando en riqueza y diversidad hasta alcanzar su máxima complejidad en la edad adulta, cuando las especies dominantes son bacteroidetes, firmicutes y actinobacterias9–11.
La comunidad bacteriana asentada en el intestino es, pues, una combinación de diferentes tipos y cantidades de bacterias y se han identificado 3 grupos diferentes de microbiota o enterotipos en el ser humano12. La composición filogenética de la microflora intestinal tiende a ser similar entre individuos de la misma región, pertenecientes a la misma familia y entre los que tienen una dieta similar, la cual juega un papel relevante en su composición13,14.
Los hábitos dietéticos afectan la composición de la microbiota intestinal. Dado que la microbiota está en contacto con un importante número de células neurales y de células inmunológicas, dirige la maduración del sistema inmune en la infancia y contribuye al mantenimiento de su homeostasis durante la vida2. Los polisacáridos complejos, que no son digeridos por las enzimas del intestino delgado, son metabolizados por la microflora del colon. Estos polisacáridos son degradados y fermentados en el intestino grueso y convertidos en ácidos grasos de cadena corta (AGCC) y gases (CO2 y H2). Un alto contenido intestinal de fructosa promueve la formación de butirato a través de las bacterias productoras. La suplementación de la dieta con polisacáridos específicos puede promover el crecimiento de gérmenes «saludables» (Bifidobacterium, Lactobacillus), la producción de AGCC y puede disminuir el pH intestinal con el objeto de inhibir el crecimiento de gérmenes patógenos15,16.
En el proceso de envejecimiento se produce un daño progresivo en la morfología y función de los diferentes sistemas y la microbiota se vuelve menos diversa y más dinámica, caracterizada por la predominancia de bacteroides sobre firmicutes, con aumento de Protobacteria spp. y disminución de Bifidobacterium, evidenciado mediante técnicas de rARN y que ha sido analizado en el estudio ELDERMET17–19. Los mayores cambios de la microbiota se encontraron en el colon en personas mayores de 60 años. El significado de estos cambios no ha sido aclarado todavía20.
Bacterias fecales como, E. coli, que se divide cada 20 min, son altamente adaptativas genéticamente, sobreviven siempre incluso aunque su huésped envejezca. Sin esta plasticidad, los humanos probablemente no habríamos sido capaces de afrontar los cambios en el estilo de vida y los hábitos dietéticos, como evidencia la transición desde el Paleolítico hasta los hábitos dietéticos de las sociedades occidentales21.
Funcionalmente, la microbiota intestinal aporta nutrientes y energía al organismo a través de la fermentación en el intestino grueso de los alimentos no digeribles. Los productos de fermentación más relevantes derivados de la fermentación son los AGCC, que sirven como fuente de energía a células intestinales y bacterias, y contribuyen en el gasto energético, la saciedad y la homeostasis de la glucosa22. Otras funciones de la microbiota intestinal relevantes son la síntesis endógena de ciertas vitaminas y aminoácidos, el metabolismo de los ácidos biliares, o el mantenimiento de la integridad de la barrera intestinal, que protegen al huésped frente a gérmenes patógenos.
Así pues, la microbiota intestinal está implicada en la maduración del sistema inmune en la infancia y contribuye al mantenimiento de su homeostasis a lo largo de la vida23.
Microbiota intestinal en la enfermedad renal crónicaEn la enfermedad renal crónica (ERC) y desde los estadios precoces se producen alteraciones de la microflora intestinal (disbiosis) de forma cuantitativa y cualitativa en su composición y actividades metabólicas, lo que constituye un tema candente e innovador en la literatura nefrológica. Estas alteraciones incluyen alteraciones del tránsito intestinal, absorción de proteínas disminuida, descenso en el consumo de fibra dietética, tratamiento con hierro oral y el uso frecuente de antibióticos.
Todo ello contribuye a la inflamación sistémica y a la acumulación de toxinas urémicas absorbidas en el intestino y que se eliminan por el riñón, que pueden jugar un papel central en la fisiopatología de la aterosclerosis, así como en otras complicaciones asociadas a la ERC24–27, como se revisa más adelante.
Los pacientes con ERC están polimedicados. Algunos fármacos frecuentemente prescritos a estos pacientes pueden alterar la microflora intestinal, especialmente los antibióticos28,29, pero también otros que pueden enlentecer el tránsito intestinal, captores del fósforo, resinas de intercambio iónico30, o los suplementos de hierro, cuyo impacto sobre la microflora no es bien conocido31,32.
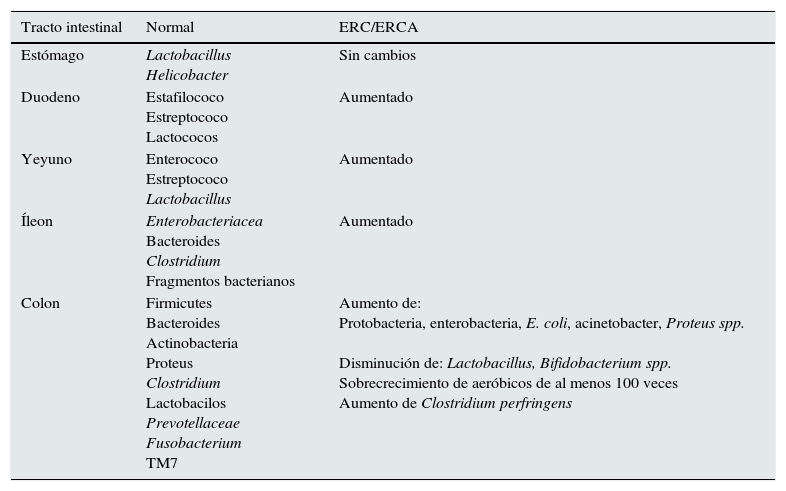
Alteración de la barrera intestinal en la enfermedad renal crónicaLa alteración de la barrera intestinal y un aumento de la permeabilidad intestinal es común en la ERC (tabla 2).
Cambios de la microbiota intestinal en la ERC
| Tracto intestinal | Normal | ERC/ERCA |
|---|---|---|
| Estómago | Lactobacillus Helicobacter | Sin cambios |
| Duodeno | Estafilococo Estreptococo Lactococos | Aumentado |
| Yeyuno | Enterococo Estreptococo Lactobacillus | Aumentado |
| Íleon | Enterobacteriacea Bacteroides Clostridium Fragmentos bacterianos | Aumentado |
| Colon | Firmicutes Bacteroides Actinobacteria Proteus Clostridium Lactobacilos Prevotellaceae Fusobacterium TM7 | Aumento de: Protobacteria, enterobacteria, E. coli, acinetobacter, Proteus spp. Disminución de: Lactobacillus, Bifidobacterium spp. Sobrecrecimiento de aeróbicos de al menos 100 veces Aumento de Clostridium perfringens |
ERC: enfermedadcrenal crónica; ERCA:enfermedad renal crónica avanzada.
El aumento de los niveles de urea y la expansión de bacterias con ureasa aumentan la producción de amonio en la luz intestinal e inducen cambios del pH intestinal, alterando la permeabilidad de la mucosa intestinal al afectar a las tight junctions del enterocito. Vaziri et al. han demostrado un descenso marcado de las proteínas de las tight junctions claudina-1, ocludina y proteína ZO1 en la mucosa colónica en la ERC, la cual se asocia a una infiltración de leucocitos mononucleares en la lámina propia y un marcado engrosamiento de la pared del colon33. Histológicamente existe evidencia de una inflamación crónica en el tracto intestinal que incluye esofagitis, gastritis, etc.33,34.
La presencia de edema e hipervolemia frecuentes en la ERC pueden agravar la disfunción de la barrera intestinal en los enfermos con ERC, hemodiálisis y diálisis peritoneal. Además, la excesiva ultrafiltración y los episodios de hipotensión durante la hemodiálisis pueden ocasionar episodios de isquemia intestinal transitoria y aumentar la permeabilidad de la barrera intestinal y, con ello, favorecer el paso de endotoxinas33.
En pacientes trasplantados renales, la investigación de la microbiota intestinal está en sus albores. Se sabe que los procesos inflamatorios, como el tiempo de isquemia, la enfermedad de base y los fármacos inmunosupresores, pueden tener un papel relevante en la alteración de la barrera intestinal35,36.
La microflora intestinal como causa de inflamación en la enfermedad renal crónicaLa ERC, al disminuir el aclaramiento de citocinas proinflamatorias, se asocia al desarrollo de estrés oxidativo e inflamación, factores contribuyentes a la progresión de la enfermedad y a sus complicaciones, incluyendo la enfermedad cardiovascular, caquexia y anemia, entre otras. El estrés oxidativo y la inflamación crónica estimulan el factor de transcripción NF-kB, que es el regulador clave de las citocinas proinflamatorias y quimiocinas que promueven la inflamación. El aumento de la permeabilidad de la barrera intestinal en los pacientes con ERC favorece la translocación de productos bacterianos de origen intestinal, como lo demuestra la presencia de fragmentos de ADN de gérmenes patógenos (aerobios y anaerobios) de origen intestinal circulantes, tanto en pacientes con ERC como en tratamiento sustitutivo renal37–39. El aumento de los productos bacterianos de origen intestinal circulantes activa la inmunidad innata, favorece el estado inflamatorio asociado a la ERC, aumenta la incidencia de enfermedad cardiovascular y la mortalidad40–42.
Microbiota y toxinas urémicas derivadas del intestino en la enfermedad renal crónicaGeneración intestinal de toxinas urémicasEl origen de las toxinas urémicas en la ERC es múltiple. Cada vez se reconoce más la importancia de las toxinas generadas por el metabolismo microbiano intestinal43. Aproximadamente 10g de proteínas alcanzan el colon diariamente, donde son degradadas por las bacterias intestinales a metabolitos como amonio, aminas, tioles, fenoles e indoles. Estos productos de la fermentación en colon son eliminados por las heces, aunque una parte son absorbidos y son eliminados por el riñón, por lo que se acumulan en la ERC44. Entre las toxinas urémicas derivadas de la microflora intestinal en la ERC están:
Fenoles e indoles: p-cresol e indoxil sulfato. De los fenoles destacan el p-cresol, p-cresil sulfato (PCS), p-cresil glucurónido, el ácido fenilacético, fenil sulfato y fenol45.
- -
p-cresol/p-cresil sulfato: productos del metabolismo de la fenilalanina y la tirosina por bacterias anaerobias intestinales. El p-cresol es conjugado en la pared intestinal a PCS y a p-cresil glucurónido en el hígado. El PCS es el principal metabolito circulante del p-cresol46.
- -
Fenol: procede fundamentalmente de la ingesta, del catabolismo de la tirosina por las bacterias intestinales, así como del consumo de tabaco.
- -
Ácido fenilacético: es el resultado de la degradación de la fenilalanina.
Entre los indoles destacan el indoxil sulfato (IS) y el ácido indolacético45. Ambos se originan de la degradación del triptófano por bacterias intestinales y posteriormente son sulfatados en el hígado a IS. Los indoles y fenoles son toxinas urémicas unidas a proteínas47.
Aminas y poliaminas: las aminas y poliaminas son generadas por el metabolismo microbiano intestinal. Una amina clínicamente relevante y de creciente interés es la trimetilamina N-óxido (TMAO). La TMAO se produce por el metabolismo intestinal de aminas cuaternarias, como colina/fosfatidilcolina, betaína o L-carnitina. La L-carnitina, presente en las carnes rojas, también induce la formación de TMAO y se asocia con un incremento de la enfermedad cardiovascular48. Las fuentes de TMAO en la dieta son las carnes rojas, carnes en general, yema de huevo, hígado, productos lácteos y pescados de agua salada. En la ERC se acumula TMAO y sus niveles se relacionan con el filtrado glomerular, pero su unión a proteínas es baja, y se elimina bien mediante la diálisis.
Las poliaminas son cationes orgánicos entre los que se incluyen la cadaverina, espermina, espermidina y putrescina. Proceden de la decarboxilación de la L-arginina, L-ornitina o lisina en el intestino. En la ERC, la putrescina, espermidina y espermina están aumentadas en suero49. Se ha demostrado que estas moléculas interaccionan con la insulina y las lipoproteínas, y contribuyen, con otros factores de comorbilidad de la ERC tales como la hipertrigliceridemia, a acelerar la aterosclerosis50.
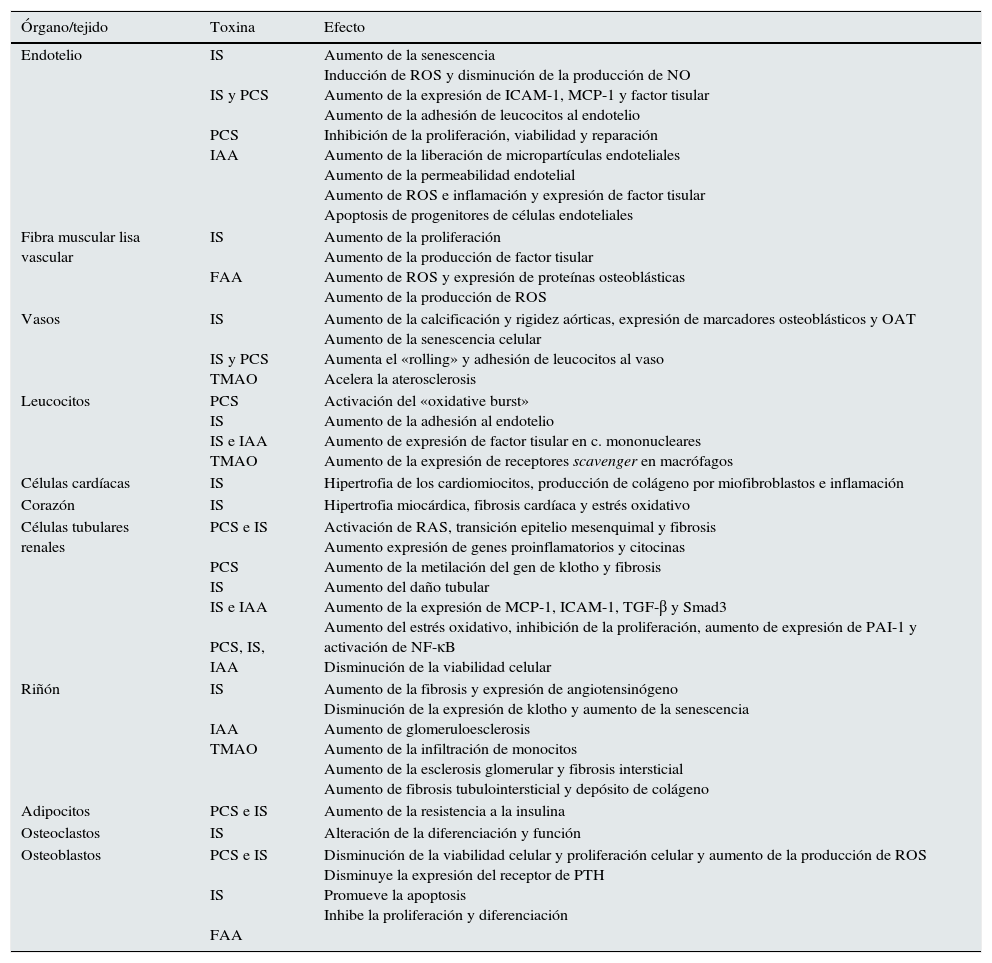
Consecuencias biológicas y clínicas de la acumulación de toxinas urémicasLas toxinas urémicas mencionadas se han asociado con efectos biológicos deletéreos en diferentes tejidos y estirpes celulares51,52 (tabla 3), así como con un aumento del riesgo de progresión de la ERC o de la morbimortalidad.
- a)
Progresión de la ERC: tanto el IS como el PCS se relacionan con el desarrollo de fibrosis, el deterioro de la función renal y la progresión de la enfermedad52,53. También se han descrito sus efectos deletéreos sobre la célula tubular renal en estudios in vitro54. En un estudio prospectivo en pacientes con ERC estadios 1-5 se confirmó el papel predictivo de ambas moléculas en la progresión de la enfermedad55. En animales de experimentación, una dieta rica en colina o TMAO induce una progresiva fibrosis tubulointersticial y disfunción renal56.
- b)
Complicaciones cardiovasculares: el IS se asocia a daño endotelial, rigidez arterial y calcificación aórtica en la ERC57. En hemodiálisis se asocia a aterosclerosis58 y con disfunción endotelial59 tiene efecto profibrótico cardíaco, favorece la hipertrofia de los miocardiocitos60 y es un factor predisponente de fibrilación auricular61. Similares resultados se han descrito respecto al PCS a nivel vascular62, que es predictor de riesgo cardiovascular en la ERC63,64. PCS e IS se han asociado con enfermedad vascular periférica y trombosis del acceso vascular en hemodiálisis65. Un reciente metaanálisis confirma la relación de estas moléculas con el riesgo cardiovascular en la ERC66.
Asimismo, el ácido indolacético se asocia con marcadores de estrés oxidativo y de inflamación, y es un predictor de mortalidad y eventos cardiovasculares en la ERC67.
Niveles elevados de TMAO son predictores de la carga aterosclerótica coronaria56 y de mortalidad en pacientes con ERC68,69, aunque no en todos los estudios70.
- c)
Anemia: El IS se ha relacionado con la anemia del paciente renal al interferir con la adecuada producción de eritropoyetina71,72 y aumenta la eriptosis (muerte celular programada de los hematíes)73. Las poliaminas se relacionan con la anemia del paciente renal, pues tienen, entre otras, una acción intraeritrocitaria74 y están relacionadas negativamente con la eritropoyesis, e inhiben la actividad de la eritropoyetina.
- d)
Alteraciones del metabolismo óseo-mineral: el IS tiene efectos negativos en la formación ósea al promover el estrés oxidativo en los osteoblastos e inducir resistencia a la PTH, con el desarrollo de un hueso adinámico75. Existe una correlación positiva entre niveles de FGF-23 e IS séricos, poniendo en relación estas moléculas con la osteodistrofia del paciente urémico76. Asimismo, se ha observado un menor remodelado óseo en ratas urémicas con mayor IS después de la paratiroidectomía77.
- e)
Resistencia a la insulina: los pacientes con ERC, además de tener un descenso en el catabolismo de la insulina, presentan con frecuencia resistencia a la insulina, la cual se asocia a un aumento del riesgo de mortalidad, y algunas toxinas urémicas pueden ser las responsables78.
Efectos de las diferentes toxinas urémicas a nivel celular y tisular
| Órgano/tejido | Toxina | Efecto |
|---|---|---|
| Endotelio | IS IS y PCS PCS IAA | Aumento de la senescencia Inducción de ROS y disminución de la producción de NO Aumento de la expresión de ICAM-1, MCP-1 y factor tisular Aumento de la adhesión de leucocitos al endotelio Inhibición de la proliferación, viabilidad y reparación Aumento de la liberación de micropartículas endoteliales Aumento de la permeabilidad endotelial Aumento de ROS e inflamación y expresión de factor tisular Apoptosis de progenitores de células endoteliales |
| Fibra muscular lisa vascular | IS FAA | Aumento de la proliferación Aumento de la producción de factor tisular Aumento de ROS y expresión de proteínas osteoblásticas Aumento de la producción de ROS |
| Vasos | IS IS y PCS TMAO | Aumento de la calcificación y rigidez aórticas, expresión de marcadores osteoblásticos y OAT Aumento de la senescencia celular Aumenta el «rolling» y adhesión de leucocitos al vaso Acelera la aterosclerosis |
| Leucocitos | PCS IS IS e IAA TMAO | Activación del «oxidative burst» Aumento de la adhesión al endotelio Aumento de expresión de factor tisular en c. mononucleares Aumento de la expresión de receptores scavenger en macrófagos |
| Células cardíacas | IS | Hipertrofia de los cardiomiocitos, producción de colágeno por miofibroblastos e inflamación |
| Corazón | IS | Hipertrofia miocárdica, fibrosis cardíaca y estrés oxidativo |
| Células tubulares renales | PCS e IS PCS IS IS e IAA PCS, IS, IAA | Activación de RAS, transición epitelio mesenquimal y fibrosis Aumento expresión de genes proinflamatorios y citocinas Aumento de la metilación del gen de klotho y fibrosis Aumento del daño tubular Aumento de la expresión de MCP-1, ICAM-1, TGF-β y Smad3 Aumento del estrés oxidativo, inhibición de la proliferación, aumento de expresión de PAI-1 y activación de NF-κB Disminución de la viabilidad celular |
| Riñón | IS IAA TMAO | Aumento de la fibrosis y expresión de angiotensinógeno Disminución de la expresión de klotho y aumento de la senescencia Aumento de glomeruloesclerosis Aumento de la infiltración de monocitos Aumento de la esclerosis glomerular y fibrosis intersticial Aumento de fibrosis tubulointersticial y depósito de colágeno |
| Adipocitos | PCS e IS | Aumento de la resistencia a la insulina |
| Osteoclastos | IS | Alteración de la diferenciación y función |
| Osteoblastos | PCS e IS IS FAA | Disminución de la viabilidad celular y proliferación celular y aumento de la producción de ROS Disminuye la expresión del receptor de PTH Promueve la apoptosis Inhibe la proliferación y diferenciación |
Fuente: Modificado y ampliado de Biagi et al.17.
FAA: ácido fenilacético; IAA: ácido indol acético; IS: indoxilsulfato; OAT: transportadores de ácidos orgánicos; PC: p-cresol; PCS: p-cresil sulfato; PTH: parathormona; RAS: sistema renina- angiotensina; ROS: radicales libres de oxígeno; TMAO: trimetilamina N-óxido.
En los últimos años existe un interés creciente por restablecer la simbiosis de la microflora intestinal en la ERC a fin de reducir la generación de toxinas urémicas, el estrés oxidativo y la inflamación79.
- a)
Dieta rica en fibra: una dieta rica en fibra aumenta la producción de AGCC, que proporcionan energía a la flora intestinal y permite que los aminoácidos que llegan al colon se incorporen a las proteínas bacterianas y sean excretados, en lugar de ser fermentados a solutos urémicos; además, los AGCC son utilizados como sustrato por la mucosa intestinal y mantienen su funcionalidad e integridad. La fibra aumenta el tránsito intestinal, reduciendo el tiempo de fermentación de los aminoácidos y mejora la composición de la microflora, reduciendo la producción de solutos indeseables. En pacientes con ERC existe una relación directa entre el cociente proteína/fibra de la dieta y los niveles de PCS e IS, por lo que una dieta con un índice proteína/fibra menor podría ser beneficiosa80. En sujetos sanos, una dieta vegetariana vs. una omnívora reduce la generación de IS o PCS, lo que se relacionó con la mayor ingesta de fibra y menor de proteína de la primera81. Una dieta muy baja en proteínas (0,3g/kg peso/día) suplementada con cetoanálogos de aminoácidos también reduce los niveles de IS en pacientes con ERC82.
Recientemente se han explorado diversas intervenciones terapéuticas a fin de mejorar la disbiosis de la microflora intestinal, reducir la absorción de toxinas urémicas o el paso de endotoxinas desde la luz intestinal.
- b)
Prebióticos, probióticos y simbióticos: la generación de toxinas urémicas podría reducirse incrementando selectivamente las bacterias sacarolíticas (que digieren la fibra de la dieta) y reduciendo las bacterias proteolíticas (fermentadoras de proteínas y aminoácidos) en el colon. El principal regulador del metabolismo de las bacterias del colon es la disponibilidad de nutrientes y, específicamente, la tasa de hidratos de carbono fermentables vs. nitrógeno.
Los prebióticos son componentes alimentarios no digeribles que, fermentando selectivamente, permiten cambios específicos en la composición o actividad en la microflora gastrointestinal que confiere beneficios a la salud y bienestar del huésped. Los probióticos estimulan el crecimiento o la actividad de una o de un número limitado de bacterias en el colon, pueden aumentar la tasa de hidratos de carbono fermentables vs. nitrógeno, e incluyen la inulina, fructooligosacáridos, galactooligosacáridos, etc. La inulina enriquecida con oligofructosa reduce la generación de PCS y sus concentraciones séricas en pacientes en hemodiálisis, pero no tiene efectos sobre IS83. El almidón resistente reduce los niveles de IS en pacientes en hemodiálisis y reduce no significativamente el PCS84. En un modelo de ERC en ratas, una dieta rica en almidón resistente a la amilasa retrasaba la progresión de la ERC y atenuaba el estrés oxidativo y la inflamación85. Actualmente un ensayo clínico, aleatorizado, cruzado, doble ciego, en fase 2 analiza el efecto de la suplementación de arabinoxilan-oligosacáridos en pacientes con ERC estadios 3b-4 sobre los niveles plasmáticos de PCS y derivados del indol, sobre su excreción urinaria y la resistencia a la insulina86.
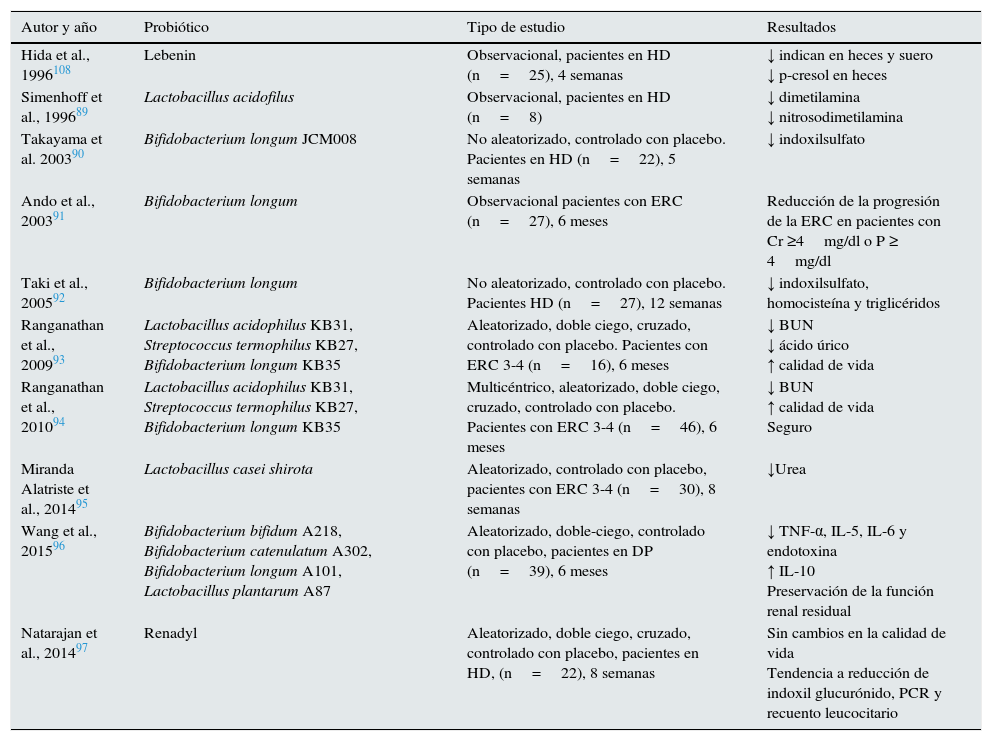
Los probióticos se definen como «microorganismos vivos» que cuando se administran en cantidades adecuadas proporcionan un beneficio para la salud del huésped. Una reciente revisión evalúa los posibles beneficios de los probióticos en general y especialmente en la ERC87. La eficacia de los probióticos para disminuir los niveles de toxinas urémicas y retrasar la progresión de la ERC ha sido investigada en modelos in vitro, modelos animales y en pacientes con ERC. Sin embargo, no existen hasta la fecha estudios de intervención de calidad a gran escala y sobre eventos clínicos que avalen su uso generalizado. Solo existen pequeños estudios que observan una disminución de los niveles de toxinas urémicas en su mayoría88,92–95, aunque no en todos97. La administración de Bifidobacterium longum en cápsula entérica a pacientes con ERC tuvo mínimos efectos sobre la progresión de la enfermedad en pacientes con ERC91. Sin embargo, un ensayo aleatorizado, doble ciego en pacientes en diálisis peritoneal observó una reducción significativa de los niveles de endotoxinas y citocinas proinflamatorias en suero, un aumento en los niveles séricos de IL-10, y la preservación de la función renal residual tras 6 meses de tratamiento con un probiótico96 (tabla 4).
Tabla 4.Estudios clínicos con probióticos en pacientes con ERC y sus efectos
Autor y año Probiótico Tipo de estudio Resultados Hida et al., 1996108 Lebenin Observacional, pacientes en HD (n=25), 4 semanas ↓ indican en heces y suero
↓ p-cresol en hecesSimenhoff et al., 199689 Lactobacillus acidofilus Observacional, pacientes en HD (n=8) ↓ dimetilamina
↓ nitrosodimetilaminaTakayama et al. 200390 Bifidobacterium longum JCM008 No aleatorizado, controlado con placebo. Pacientes en HD (n=22), 5 semanas ↓ indoxilsulfato Ando et al., 200391 Bifidobacterium longum Observacional pacientes con ERC (n=27), 6 meses Reducción de la progresión de la ERC en pacientes con Cr ≥4mg/dl o P ≥ 4mg/dl Taki et al., 200592 Bifidobacterium longum No aleatorizado, controlado con placebo. Pacientes HD (n=27), 12 semanas ↓ indoxilsulfato, homocisteína y triglicéridos Ranganathan et al., 200993 Lactobacillus acidophilus KB31, Streptococcus termophilus KB27, Bifidobacterium longum KB35 Aleatorizado, doble ciego, cruzado, controlado con placebo. Pacientes con ERC 3-4 (n=16), 6 meses ↓ BUN
↓ ácido úrico
↑ calidad de vidaRanganathan et al., 201094 Lactobacillus acidophilus KB31, Streptococcus termophilus KB27, Bifidobacterium longum KB35 Multicéntrico, aleatorizado, doble ciego, cruzado, controlado con placebo. Pacientes con ERC 3-4 (n=46), 6 meses ↓ BUN
↑ calidad de vida
SeguroMiranda Alatriste et al., 201495 Lactobacillus casei shirota Aleatorizado, controlado con placebo, pacientes con ERC 3-4 (n=30), 8 semanas ↓Urea Wang et al., 201596 Bifidobacterium bifidum A218, Bifidobacterium catenulatum A302, Bifidobacterium longum A101, Lactobacillus plantarum A87 Aleatorizado, doble-ciego, controlado con placebo, pacientes en DP (n=39), 6 meses ↓ TNF-α, IL-5, IL-6 y endotoxina
↑ IL-10
Preservación de la función renal residualNatarajan et al., 201497 Renadyl Aleatorizado, doble ciego, cruzado, controlado con placebo, pacientes en HD, (n=22), 8 semanas Sin cambios en la calidad de vida
Tendencia a reducción de indoxil glucurónido, PCR y recuento leucocitarioCr: creatinina; DP: diálisis peritoneal; ERC enfermedad renal crónica; HD: hemodiálisis; IL: interleuquina; P: fósforo; PCR: proteína C reactiva.
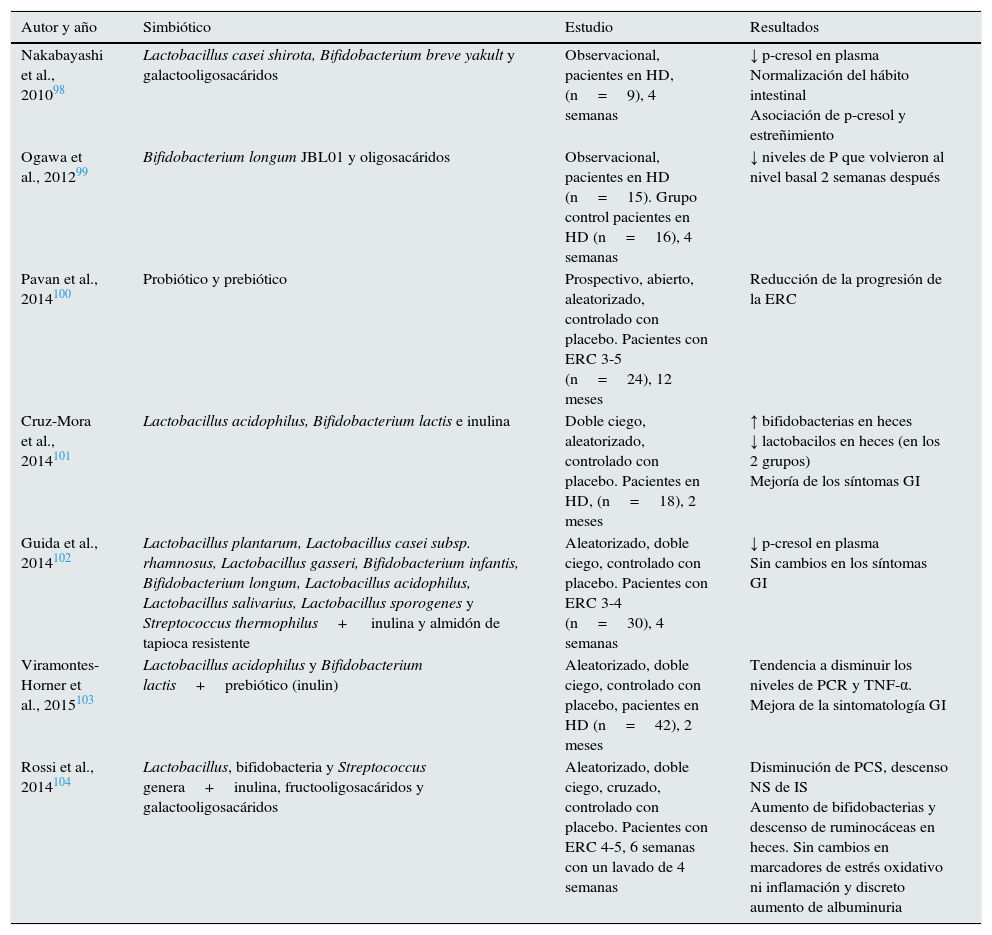
Los simbióticos son suplementos de probióticos combinados con prebióticos. En pacientes en hemodiálisis el tratamiento con un simbiótico disminuyó los niveles de PCS, pero no los de IS98, lo que fue confirmado en otro estudio102. Otro estudio observó un retraso en la progresión de la ERC con el tratamiento con un simbiótico100, mientras otro estudio no observó una mejoría significativa de los marcadores de inflamación103. Finalmente, un estudio aleatorizado, doble ciego, cruzado, en pacientes con ERC104 demostró una reducción de los niveles de PCS, un descenso no significativo de IS y un aumento de bifidobacterias y reducción de rumicocáceas en heces, pero sin cambios en marcadores de inflamación, estrés oxidativo ni endotoxinas; aunque se observó un discreto aumento de la albuminuria (tabla 5).
Tabla 5.Estudios clínicos con simbióticos en pacientes con ERC y sus efectos
Autor y año Simbiótico Estudio Resultados Nakabayashi et al., 201098 Lactobacillus casei shirota, Bifidobacterium breve yakult y galactooligosacáridos Observacional, pacientes en HD, (n=9), 4 semanas ↓ p-cresol en plasma
Normalización del hábito intestinal
Asociación de p-cresol y estreñimientoOgawa et al., 201299 Bifidobacterium longum JBL01 y oligosacáridos Observacional, pacientes en HD (n=15). Grupo control pacientes en HD (n=16), 4 semanas ↓ niveles de P que volvieron al nivel basal 2 semanas después Pavan et al., 2014100 Probiótico y prebiótico Prospectivo, abierto, aleatorizado, controlado con placebo. Pacientes con ERC 3-5 (n=24), 12 meses Reducción de la progresión de la ERC Cruz-Mora et al., 2014101 Lactobacillus acidophilus, Bifidobacterium lactis e inulina Doble ciego, aleatorizado, controlado con placebo. Pacientes en HD, (n=18), 2 meses ↑ bifidobacterias en heces
↓ lactobacilos en heces (en los 2 grupos)
Mejoría de los síntomas GIGuida et al., 2014102 Lactobacillus plantarum, Lactobacillus casei subsp. rhamnosus, Lactobacillus gasseri, Bifidobacterium infantis, Bifidobacterium longum, Lactobacillus acidophilus, Lactobacillus salivarius, Lactobacillus sporogenes y Streptococcus thermophilus+ inulina y almidón de tapioca resistente Aleatorizado, doble ciego, controlado con placebo. Pacientes con ERC 3-4 (n=30), 4 semanas ↓ p-cresol en plasma
Sin cambios en los síntomas GIViramontes-Horner et al., 2015103 Lactobacillus acidophilus y Bifidobacterium
lactis+prebiótico (inulin)Aleatorizado, doble ciego, controlado con placebo, pacientes en HD (n=42), 2 meses Tendencia a disminuir los niveles de PCR y TNF-α. Mejora de la sintomatología GI Rossi et al., 2014104 Lactobacillus, bifidobacteria y Streptococcus genera+inulina, fructooligosacáridos y galactooligosacáridos Aleatorizado, doble ciego, cruzado, controlado con placebo. Pacientes con ERC 4-5, 6 semanas con un lavado de 4 semanas Disminución de PCS, descenso NS de IS
Aumento de bifidobacterias y descenso de ruminocáceas en heces. Sin cambios en marcadores de estrés oxidativo ni inflamación y discreto aumento de albuminuriaERC: enfermedad renal crónica; GI: gastrointestinal; HD: hemodiálisis; NO: no significativo; P: fósforo; PCR: proteína C reactiva; PCS: p-cresil sulfato.
Una de las principales limitaciones de la terapia con probióticos o simbióticos es que ningún estudio ha demostrado todavía la supervivencia sostenida de los probióticos en el colon disbiótico de los pacientes con ERC. Tampoco hay estudios que hayan evaluado el efecto de estos tratamientos sobre los niveles de TMAO en esta población. En la elección de probióticos debe considerarse la contribución de bacterias que poseen ureasa, ya que pueden incrementar la generación de amonio intestinal, que puede dañar las tight-junctions epiteliales, aumentando la permeabilidad intestinal al paso de endotoxinas desde la luz intestinal33,34.
- c)
Terapias adsortivas: el uso de sorbentes orales podría disminuir las toxinas urémicas o endotoxinas circulante de origen intestinal. El sorbente oral AST-120 disminuye los niveles de IS de forma dosis-dependiente105. Además, se ha descrito una reducción de los niveles de IS, PCS o fenil sulfato y de estrés oxidativo en pacientes en hemodiálisis106. Otros autores han descrito que la administración de AST-120 mejora la respuesta eritropoyética a CERA107. El AST-120 mejora la disfunción de la barrera intestinal y disminuye los niveles plasmáticos de endotoxinas, marcadores de inflamación y estrés oxidativo en un modelo de ERC en ratas108.
Aunque pequeños estudios aleatorizados y controlados en animales de experimentación y estudios retrospectivos en pacientes han señalado un efecto nefroprotector de AST-120, (revisado por Schulman et al.109), un gran ensayo aleatorizado y controlado posterior en pacientes con ERC no lo pudo confirmar109. Este estudio tenía algunas limitaciones metodológicas, pero también planteaba la posibilidad de que el objetivo de tratar unas toxinas urémicas específicas pudiera no ser suficiente. Sin embargo, otro estudio retrospectivo sobre los efectos a largo plazo de AST-120 en pacientes con ERC estadios 3-5 objetivó una disminución del riesgo de progresión a diálisis, de mortalidad, de eventos cardíacos y de accidente vascular vs. aquellos pacientes que no lo recibieron110.
Aunque se ha descrito un efecto beneficioso de sevelamer sobre IS y PCS en estudios in vitro, estudios in vivo en ratones o pacientes no han demostrado una reducción en los niveles de estas toxinas urémicas111. Sin embargo, sevelamer sí reduce los niveles de endotoxinas y la inflamación sistémica en pacientes en hemodiálisis112,113.
- 1.
En la ERC existe una disbiosis de la microflora intestinal.
- 2.
La microflora intestinal genera toxinas urémicas que son absorbidas y se acumulan en la ERC, las cuales se asocian con un aumento del estrés oxidativo y la inflamación.
- 3.
En la ERC existe un aumento de la permeabilidad de la barrera intestinal que permite el paso a la circulación sistémica de endotoxinas y otros productos bacterianos que agravan el estado inflamatorio de la ERC.
- 4.
Cambios en la composición de la dieta podrían mejorar la disbiosis de la microflora en la ERC, reducir los niveles de toxinas urémicas o restaurar la permeabilidad de la mucosa intestinal en pacientes con ERC.
- 5.
El uso de probióticos, prebióticos o simbióticos abre una alternativa en el tratamiento de la disbiosis intestinal asociada a la ERC, y puede jugar un papel papel en el enlentecimiento de la progresión de la ERC y en la prevención de complicaciones relevantes asociadas, como la mortalidad y el riesgo cardiovascular
Los autores declaran no tener ningún conflicto de intereses.
Este trabajo ha sido financiado con becas del Fondo de Investigaciones Sanitarias (PI16/01298) y de la Sociedad Madrileña de Nefrología y REDinREN.