El diagnóstico de tuberculosis en pacientes en hemodiálisis es a veces complejo, debido a la presencia de síntomas inespecíficos y a la prevalencia de presentación extrapulmonar. Se describe el caso de un paciente de 80 años en hemodiálisis que presentó nódulo laterocervical de crecimiento rápido sin afectación sistémica. La infiltración de la lesión hasta plano muscular, la imagen radiológica de conglomerado adenopático, los cultivos habituales negativos, la anatomía patológica negativa para neoplasia y la no mejoría con tratamiento antibiótico hicieron pensar en infección tuberculosa. La consulta a Enfermedades Infecciosas recomendó obtener diagnóstico de certeza con técnica de proteína C reactiva (PCR) para micobacterias y cultivo Lowenstein antes de iniciar tratamiento tuberculostático. La PCR fue negativa; sin embargo, el cultivo fue positivo, diagnosticándose tuberculosis ganglionar. La ausencia de sintomatología sistémica y la inespecificidad anatomopatológica retrasaron la realización de la técnica de elección para el diagnóstico de certeza, el cultivo Lowenstein. El obtener un alto índice de sospecha de infección tuberculosa previo al tratamiento, incluyendo entre las medidas la colaboración del especialista en Enfermedades Infecciosas para la valoración del paciente, contribuye a la disminución de resistencias al tratamiento y a una respuesta optimizada.
Los pacientes con enfermedad renal crónica (ERC) avanzada en diálisis presentan un riesgo entre 6 y 16 veces superior de padecer infección tuberculosa, secundaria a las alteraciones de inmunidad celular. El diagnóstico de tuberculosis en ellos es a veces complicado, debido a la presencia de síntomas inespecíficos y a la prevalencia de presentación extrapulmonar1.
Se describe el caso de un paciente de 80 años en hemodiálisis (ocho años) con antecedentes de ERC secundaria a enfermedad poliquística autosómica dominante (EPQAD), hipertensión arterial, fibrilación auricular paroxística, ateromatosis calcificada, leucoencefalopatía vascular, polirradiculitis sensitivo-motora de predominio axonal en miembros inferiores, hiperparatiroidismo, virus de la hepatitis B, virus de la hepatitis C y virus de la inmunodeficiencia humana negativos.
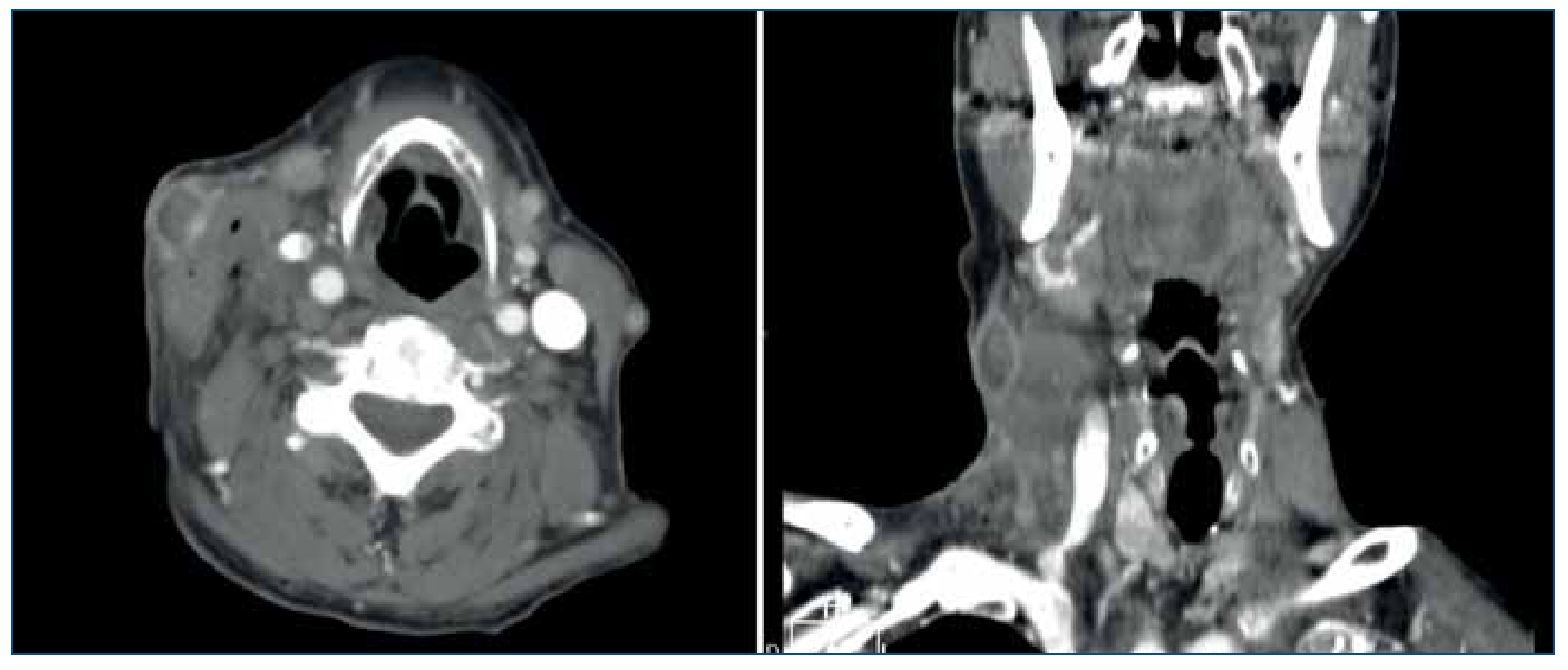
Presenta nódulo laterocervical derecho de crecimiento rápido (tres días), indoloro, sin signos inflamatorios ni repercusión sistémica. Ante la sospecha de un absceso cutáneo, se realiza incisión con drenaje sanguinolento, comenzando tratamiento antibiótico empírico. Valorado por Dermatología, establece el diagnóstico de sospecha de queratoacantoma. En la incisión quirúrgica se encuentra tumor muy friable, blanquecino, vascularizado e infiltrado hasta plano muscular superficial. La lesión es descrita histológicamente como proceso inflamatorio granulomatoso y supurativo con hiperplasia epidérmica pseudoepiteliomatosa, tractos de drenaje, áreas de necrosis, agregados epitelioides y células gigantes multinucleadas de tipo cuerpo extraño fagocitando fibras elastósicas, llegando a tejido muscular esquelético, compatible con pioderma blastomicoide. Los cultivos con y sin antibioterapia (vancomicina-ceftazidima) resultan negativos. Se realiza tomografía computarizada, observándose conglomerado adenopático laterocervical medio e inferior derecho con importante componente de partes blandas asociado, sugestivo de proceso neoformativo frente a proceso inflamatorio infeccioso (figura 1).
Figura 1.Tomografía computarizada inicial.
El paciente permanece asintomático y apirético, y la exploración física general no muestra hallazgos. En la analítica destaca leve anemización, proteína C reactiva (PCR) elevada e hipoalbuminemia. Los marcadores tumorales fueron negativos.
La repetición del estudio anatomopatológico mediante punción ecoguiada se reafirma en el diagnóstico previo.
Ante la infiltración y la no mejoría, Dermatología sospecha infección tuberculosa, realizándose Mantoux (negativo), interferon gamma release assays (IGRA) (positivo) y radiografía de tórax (normal). Consultado con Enfermedades Infecciosas, recomienda obtener diagnóstico de certeza con técnica de PCR para micobacterias y cultivo Lowenstein, antes de iniciar tratamiento tuberculostático. El resultado de PCR es negativo, pero el cultivo es positivo para Mycobacterium tuberculosis complex, diagnosticándose de tuberculosis ganglionar con fistulización a partes blandas. Comienza tratamiento con triple terapia: rifampicina (600 mg/24 h), isoniazida (300 mg/24 h) y pirazinamida (20 mg/kg/48 h), y se realiza seguimiento multidisciplinar.
En ausencia de mutaciones de resistencia a isoniacida y rifampicina, se mantuvo doble terapia hasta completar los seis meses de tratamiento.
El paciente refirió visión borrosa y fotofobia, con mayor inestabilidad en la marcha. Se aumentó la dosis de piridoxina tras descartar patología oftalmológica en relación con el tratamiento. En el segundo trimestre del tratamiento presentó una elevación llamativa de fósforo, hormona paratiroidea y ferritina, que mejoró tras la suspensión.
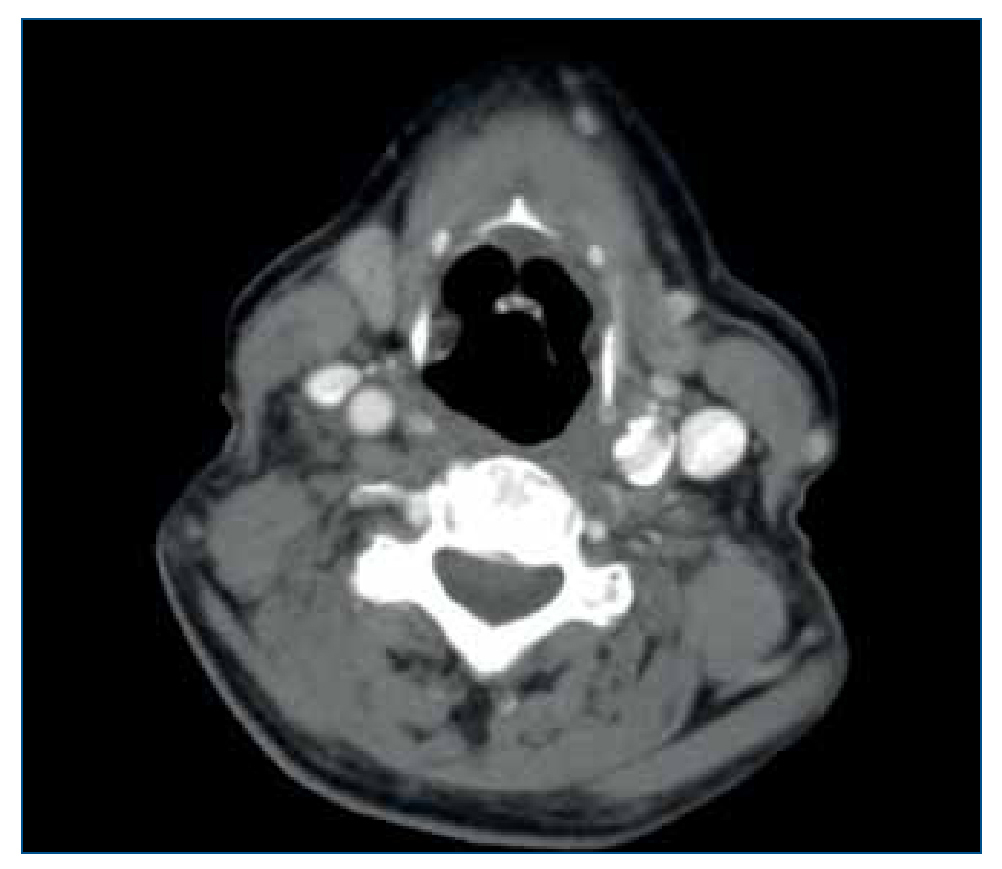
Dos meses tras la retirada de los tuberculostáticos, el estudio radiológico comparativo no observó adenopatías cervicales de tamaño significativo y los planos grasos cervicales estaban conservados (figura 2).
Figura 2.Tomografía computarizada postratamiento.
La presentación extrapulmonar de la infección tuberculosa en el paciente en diálisis puede ser muy diversa. La mayoría de los casos descritos en la literatura suelen afectar a un solo órgano, entre los más prevalentes, el ganglio linfático1. La dificultad de diagnóstico de infección latente o activa mediante la prueba de la tuberculina en estas personas influye aún más en la dificultad, con la conveniencia de otras técnicas, como la detección de gammainterferón2,3.
La ausencia en nuestro paciente de sintomatología sistémica y la inespecificidad anatomopatológica retrasaron la realización de la técnica de elección para el diagnóstico de certeza, el cultivo Lowenstein4,5. La técnica de PCR para micobacterias, aunque más rápida, puede presentar falsos negativos, como ocurrió en nuestro caso.
Se describe que en más del 20 % de los pacientes con diagnóstico clínico de tuberculosis no se obtiene confirmación bacteriológica posterior, de ahí que se deba asegurar un alto índice de sospecha. Para ello, una de las medidas es la colaboración del especialista de Enfermedades Infecciosas en la valoración de estas personas, para así obtener el acceso al juicio clínico y las tecnologías diagnósticas adecuadas3. De esta forma se contribuye a la disminución de resistencias al tratamiento y a una respuesta optimizada.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
doi:10.3265/NefroPlus.pre2015.Feb.12686
Correspondencia:
M. Carmen Ruiz Fuentes
UGC de Nefrología. Hospital Universitario Virgen de las Nieves.
Avda. Fuerzas Armadas, s/n. 18014 Granada.
mamenruizfuentes@telefonica.net
mcarmenrf2005@gmail.com