La hemodiafiltración on-line (HDF-OL) es actualmente la técnica más efectiva. Varios estudios aleatorizados y metaanálisis han observado una reducción de la mortalidad, objetivándose una asociación en relación directa con el volumen convectivo. En el momento presente no está bien establecido si el aumento de superficie del dializador puede suponer mejores resultados en términos de eficacia convectiva y depurativa. El objetivo del estudio fue valorar el efecto del aumento de superficie del dializador sobre el volumen convectivo y la capacidad depurativa.
Material y métodosSe incluyeron 37 pacientes (31 varones y 6 mujeres) que se encontraban en programa de HDF-OL con monitor 5008Cordiax con autosustitución. Cada paciente fue analizado en 3 sesiones en las que solo se varió la superficie del dializador (1,0, 1,4 o 1,8m2). En cada sesión se determinaron la concentración de urea (60Da), creatinina (113Da), β2-microglobulina (11.800Da), mioglobina (17.200Da) y α1-microglobulina (33.000Da) en suero al inicio y al final de cada sesión, para calcular el porcentaje de reducción de estos solutos.
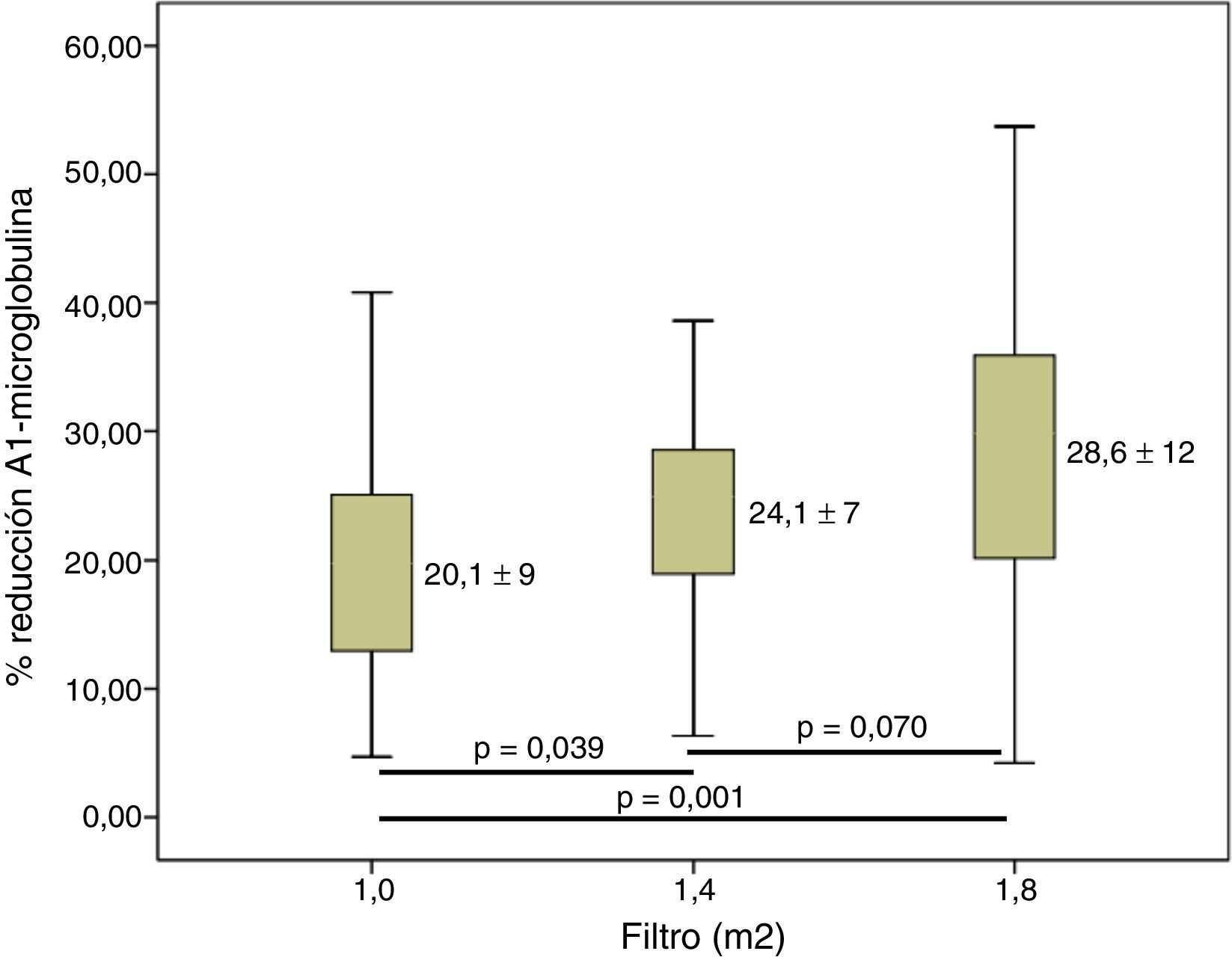
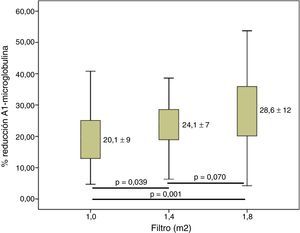
ResultadosEl volumen convectivo alcanzado fue de 29,8±3,0 con 1,0m2, de 32,7±3,1 (incremento del 6%) con 1,4m2 y de 34,7±3,3l (incremento del 16%) con 1,8m2 (p<0,001). El incremento de la superficie del dializador mostró un aumento de la dosis de diálisis y de la depuración de urea y creatinina. El porcentaje de reducción de β2-microglobulina se incrementó de 80,0±5,6 con 1,0m2, a 83,2±4,2 con 1,4m2 y a 84,3±4,0% con 1,8m2. Respecto a la mioglobina y la a1-microglobulina, se observaron diferencias significativas entre la menor superficie (1,0m2) 65,6±11 y 20,1±9,3; y las otras 2 superficies 70,0±8,1 y 24,1±7,1 (1,4m2) y 72,3±8,7 y 28,6±12 (1,8m2).
ConclusiónEl incremento del 40% y el 80% de la superficie conlleva un aumento del volumen convectivo de un 6 y un 16% respectivamente, aunque se evidenció una reducción en su máximo rendimiento, mostrando mínimas diferencias tanto en el volumen convectivo como en la capacidad depurativa cuando el CUF era superior a 45 ml/h/mmHg. Es recomendable optimizar el rendimiento de los dializadores a la mínima superficie posible adecuando la prescripción de tratamiento.
Online hemodiafiltration (OL-HDF) is currently the most effective technique. Several randomized studies and meta-analyses have observed a reduction in mortality as well as a direct association with convective volume. Currently, it has not been well established whether a larger dialyzer surface area could provide better results in terms of convective and depurative effectiveness. The aim of this study was to assess the effect of larger dialyzer surface areas on convective volume and filtration capacity.
Material and methodsA total of 37 patients were studied, including 31 men and 6 women, who were in the OL-HDF program using a 5008 Cordiax monitor with auto-substitution. Each patient was analyzed in 3 sessions in which only the dialyzer surface area varied (1.0, 1.4 or 1.8 m2). The concentrations of urea (60 Da), creatinine (113 Da), β2-microglobulin (11800 Da), myoglobin (17200 Da) and α1-microglobulin (33000 Da) were determined in serum at the beginning and end of each session in order to calculate the percent reduction of these solutes.
ResultsThe convective volume reached was 29.8 ± 3.0 with 1.0 m2, 32.7 ± 3.1 (an increase of 6%) with 1.4 m2, and 34.7 ± 3.3 L (an increase of 16%) with 1.8 m2 (p<.001). The increased surface of the dialyzer showed an increase in the dialysis dose as well as urea and creatinine filtration. The percentage of β2m reduction increased from 80.0 ± 5.6 with 1.0 m2 to 83.2 ± 4.2 with 1.4 m2 and to 84.3 ± 4.0% with 1.8 m2. As for myoglobin and a1-microglobulin, significant differences were observed between smaller surface area (1.0 m2) 65.6 ± 11 and 20.1 ± 9.3 and the other two surface areas, which were 70.0 ± 8.1 and 24.1 ± 7.1 (1.4 m2) and 72.3 ± 8.7 and 28.6 ± 12 (1.8 m2).
ConclusionThe 40% and 80% increases in surface area led to increased convective volumes of 6 and 16% respectively, while showing minimal differences in both the convective volume as well as the filtration capacity when the CUF was higher than 45 ml/h/mmHg. It is recommended to optimize the performance of dialyzers with the minimal surface area possible when adjusting the treatment prescription.
El estudio ESHOL1 ha demostrado una mayor supervivencia en aquellos pacientes que recibían hemodiafiltración (HDF) on-line (HDF-OL) posdilucional y recientes metaanálisis han confirmado la disminución de la mortalidad global y cardiovascular2,3. En análisis post hoc en los 3 ensayos clínicos que tenían la mortalidad como variable principal1,4,5 observaron una asociación entre el volumen convectivo y la supervivencia. A raíz de estos resultados se ha recomendado conseguir un volumen convectivo total superior a 23l por sesión a falta de evidencia científica más concluyente6. Los principales factores limitantes en la consecución de altos volúmenes convectivos son el flujo de sangre (Qb), el tiempo y el dializador.
En un estudio previo7 se valoró que el aumento del Qb probablemente sea la mejor opción para alcanzar el mayor volumen convectivo, con un aumento de más de medio litro por hora por cada 50ml/min. El Qb aumenta la capacidad depurativa de las moléculas pequeñas, favorece la de la β2-microglobulina (β2-m) y la mioglobina, y no influye en moléculas superiores.
La industria farmacéutica ha mejorado los dializadores optimizando el tamaño del poro y el diámetro interno para conseguir mayores volúmenes de sustitución y mejores aclaramientos8. Sin embargo, no está bien establecida la elección de la superficie del dializador. En España algunos grupos trabajan con superficies entre 1,8 y 2,1 m29,10 y otros grupos, como el nuestro, trabajan con superficies entre 1,4 y 1,8m211,12. En otros países europeos con larga tradición con terapias convectivas utilizan superficie elevadas, entre 1,8 y 2,3m213–15.
Si tenemos en cuenta que la mayoría de los dializadores mantienen un coeficiente de ultrafiltración (CUF) superiores a 40ml/h/mmHg y elevados coeficientes de cribado para la β2-m y/o mioglobina, el objetivo del estudio fue valorar en pacientes en tratamiento con HDF-OL el efecto de la variación de la superficie del dializador sobre el volumen convectivo y su capacidad depurativa.
Pacientes y métodosEstudio monocéntrico en pacientes estables en hemodiálisis. Se incluyeron 37 pacientes (31 varones y 6 mujeres) con una edad media de 64,7±13 años (intervalo 41-89años) que se encontraban en programa de HD con un promedio de 39±35meses. La etiología de la insuficiencia renal crónica fue: 4 glomerulonefritis crónica (10,8%), 8 nefropatía diabética (21,6%), 4 poliquistosis (10,8%), 3 nefropatía vascular (8,1%), 3 causas urológicas (8,1%), 2 enfermedades sistémicas (5,4%), una nefropatía tubulointersticial (2,7%) y 12 de etiología no filiada (32,4%). Todos los pacientes se dializaron a través de fístula arteriovenosa, excepto un catéter central tunelizado.
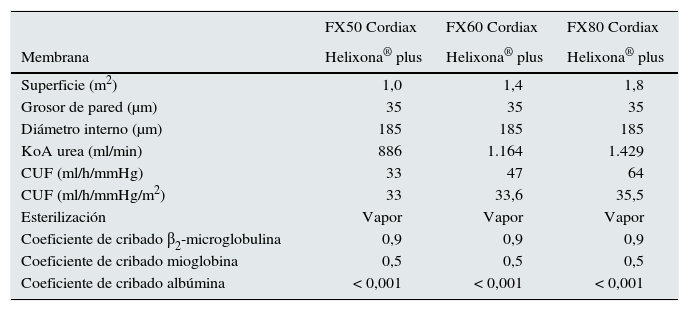
Cada paciente recibió 3 sesiones diferentes de diálisis, siempre a mitad de semana, en la que solo varió la superficie del dializador: 1,0, 1,4 o 1,8m2 (las características de los dializadores están recogidas en la tabla 1). Se mantuvieron constantes en cada una de las sesiones estudiadas los demás parámetros dialíticos: membrana de helixona plus, tiempo de diálisis, 293±16min (240-300min); Qd 500ml/min; monitor 5008Cordiax, HDF-OL posdilucional con sistema de autosustitución. Se aleatorizó el orden de la sesiones.
Características de los dializadores
| FX50 Cordiax | FX60 Cordiax | FX80 Cordiax | |
|---|---|---|---|
| Membrana | Helixona® plus | Helixona® plus | Helixona® plus |
| Superficie (m2) | 1,0 | 1,4 | 1,8 |
| Grosor de pared (μm) | 35 | 35 | 35 |
| Diámetro interno (μm) | 185 | 185 | 185 |
| KoA urea (ml/min) | 886 | 1.164 | 1.429 |
| CUF (ml/h/mmHg) | 33 | 47 | 64 |
| CUF (ml/h/mmHg/m2) | 33 | 33,6 | 35,5 |
| Esterilización | Vapor | Vapor | Vapor |
| Coeficiente de cribado β2-microglobulina | 0,9 | 0,9 | 0,9 |
| Coeficiente de cribado mioglobina | 0,5 | 0,5 | 0,5 |
| Coeficiente de cribado albúmina | < 0,001 | < 0,001 | < 0,001 |
CUF: coeficiente de ultrafiltración; KoA: coeficiente de transferencia de masas por superficie.
Los parámetros de diálisis recogidos en cada sesión fueron: tiempo programado, duración real, dializador, Qb, calibre de las agujas, flujo de baño de diálisis, Kt medido automáticamente por dialisancia iónica, índice de recirculación medido por el módulo de temperatura, presión arterial (PA), presión venosa (PV), presión transmembrana (PTM), hemoglobina inicial y final, ultrafiltración, volumen de sangre procesada y volumen de sustitución.
Analíticamente se determinaron las concentraciones de urea (60Da), creatinina (113Da), β2-m (11.800Da), mioglobina (17.200Da) y α1-microglobulina (α1-m) (33.000Da) en suero al inicio y al final de cada sesión para calcular el porcentaje de reducción de estos solutos. Las concentraciones de urea y creatinina se midieron por espectrometría de absorción molecular en el analizador ADVIA 2400 Chemistry System (Siemens Healthcare Diagnostics, IL, EE.UU. La β2-m y la α1-m se midieron por inmunonefelometría con el analizador BNII (Siemens Healthcare Diagnostics). Las concentraciones de mioglobina se midieron por enzimoinmunoanálisis tipo sándwich con el analizador Dimension EXL (Siemens Healthcare Diagnostics). En todos los casos se utilizaron reactivos dedicados.
Para corregir la hemoconcentración durante la diálisis, los porcentajes de reducción en plasma pre/postratamiento de la β2-m, mioglobina y α1-m se calcularon usando la fórmula de Bergström y Wehle16.
El análisis estadístico se realizó en el programa estadístico SPSS versión 20.0 y los resultados se expresaron como la media aritmética+desviación típica. Para el análisis de la significación estadística de parámetros cuantitativos se ha empleado el test de la t de Student para datos pareados, o el test de ANOVA para datos repetidos. Se ha considerado estadísticamente significativa una p<0,05.
ResultadosTodas las sesiones de diálisis se realizaron sin incidencias clínicas destacables. No hubo ninguna sesión con coagulación de las líneas o del dializador. La anticoagulación utilizada fue heparina sódica en un 24,3%, heparina de bajo peso molecular nadroparina (32,4%) o tinzaparina (29,7%), y el 13,5% de las sesiones restantes sin heparina.
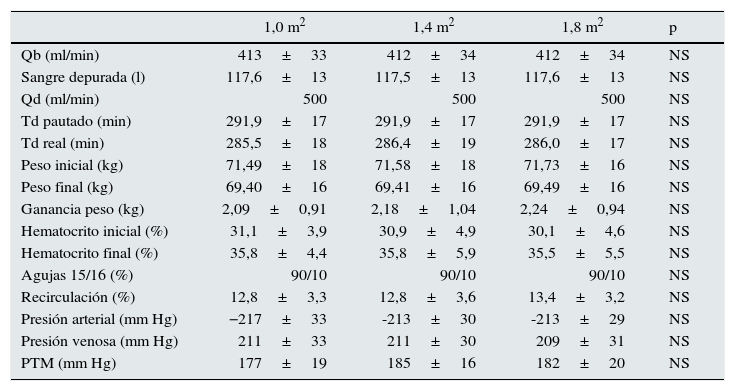
No hubo diferencias en los parámetros de diálisis, Qb, sangre total procesada por el monitor, flujo del baño, duración real de las sesiones, peso inicial, peso final, ganancia de peso, mediciones por el propio monitor de diálisis del hematócrito inicial y final, tamaño de las agujas, recirculación del acceso vascular, PA, PV o PTM (tabla 2).
Comparación de los parámetros de diálisis en las 3 situaciones de estudio con variación de superficie de dializador (n=37)
| 1,0 m2 | 1,4 m2 | 1,8 m2 | p | |
|---|---|---|---|---|
| Qb (ml/min) | 413±33 | 412±34 | 412±34 | NS |
| Sangre depurada (l) | 117,6±13 | 117,5±13 | 117,6±13 | NS |
| Qd (ml/min) | 500 | 500 | 500 | NS |
| Td pautado (min) | 291,9±17 | 291,9±17 | 291,9±17 | NS |
| Td real (min) | 285,5±18 | 286,4±19 | 286,0±17 | NS |
| Peso inicial (kg) | 71,49±18 | 71,58±18 | 71,73±16 | NS |
| Peso final (kg) | 69,40±16 | 69,41±16 | 69,49±16 | NS |
| Ganancia peso (kg) | 2,09±0,91 | 2,18±1,04 | 2,24±0,94 | NS |
| Hematocrito inicial (%) | 31,1±3,9 | 30,9±4,9 | 30,1±4,6 | NS |
| Hematocrito final (%) | 35,8±4,4 | 35,8±5,9 | 35,5±5,5 | NS |
| Agujas 15/16 (%) | 90/10 | 90/10 | 90/10 | NS |
| Recirculación (%) | 12,8±3,3 | 12,8±3,6 | 13,4±3,2 | NS |
| Presión arterial (mm Hg) | −217±33 | -213±30 | -213±29 | NS |
| Presión venosa (mm Hg) | 211±33 | 211±30 | 209±31 | NS |
| PTM (mm Hg) | 177±19 | 185±16 | 182±20 | NS |
PTM: presión transmembrana; Qd: flujo líquido de diálisis; Qb: flujo de sangre; Td: tiempo de diálisis.
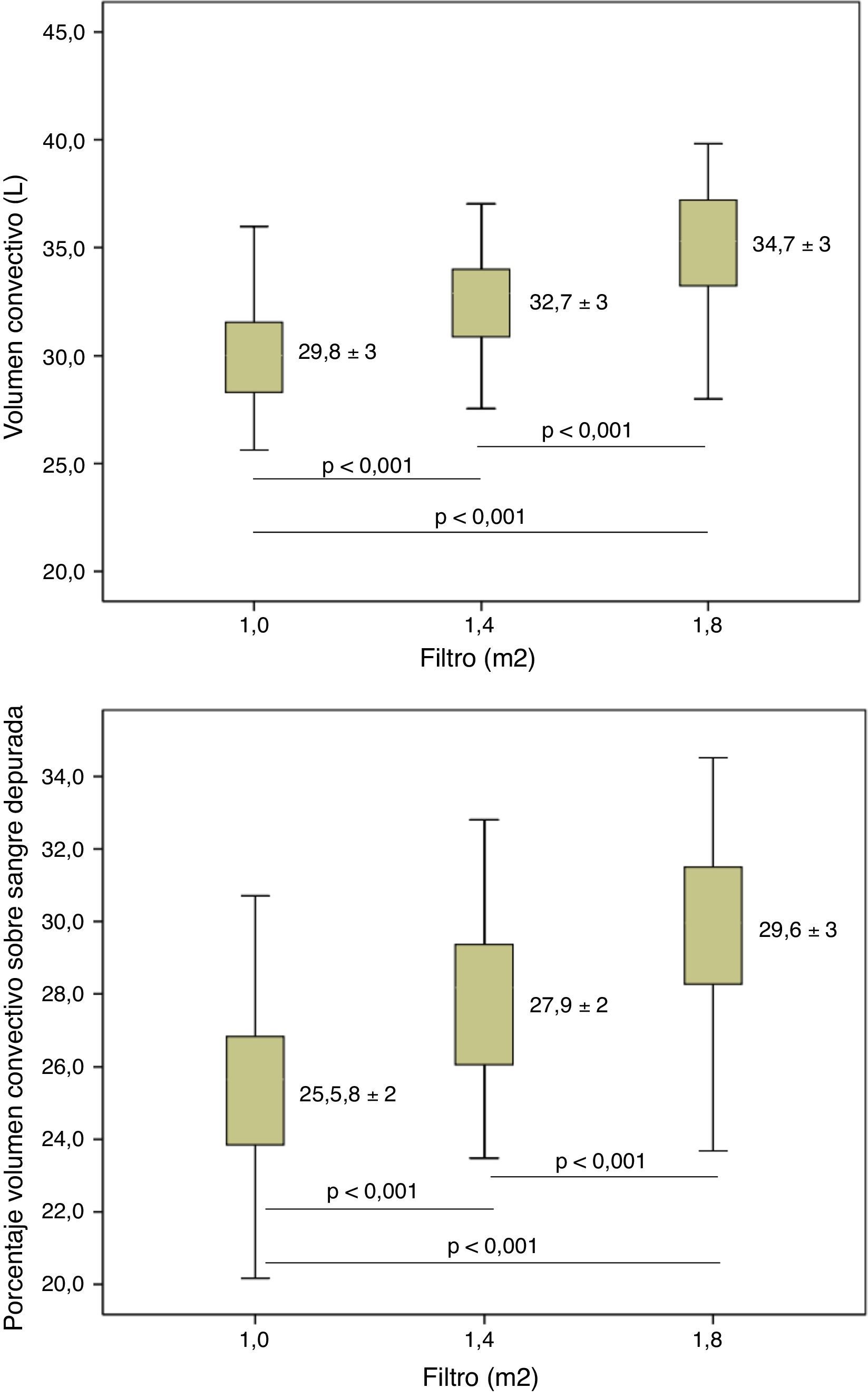
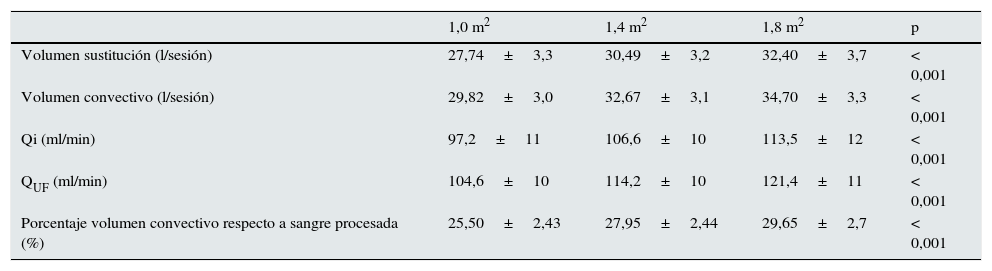
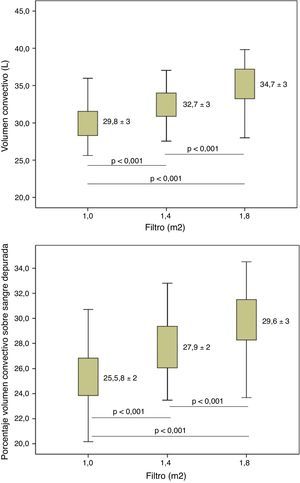
El volumen de sustitución fue significativamente superior con el incremento de la superficie del dializador (tabla 3). En la misma tabla se expresa también el volumen convectivo total (volumen de sustitución más ganancia de peso) incrementando de 29,82l con 1,0m2 hasta 32,7l (incremento del 9,5%) con 1,4m2 y 34,7l con 1,8m2 (incremento del 16% respecto a 1,0m2 y del 6% respecto a 1,4m2); el Qi promedio en cada una de las situaciones, incrementado de 97,2ml/min con 1,0m2 hasta un 113,5ml/min con 1,8m2; y el flujo de ultrafiltración (QUF). Al calcular el porcentaje del volumen convectivo efectivo sobre la sangre total procesada se observó que este valor fue significativamente superior cuando utilizamos superficies más altas, de un 25,50±2,43% con 1,0m2 hasta un 29,65±2,7% con 1,8m2 (fig. 1).
Comparación de volumen de sustitución, volumen convectivo total, flujo de infusión, flujo de ultrafiltración y porcentaje volumen convectivo sobre sangre depurada a diferentes superficies del dializador (n=37)
| 1,0 m2 | 1,4 m2 | 1,8 m2 | p | |
|---|---|---|---|---|
| Volumen sustitución (l/sesión) | 27,74±3,3 | 30,49±3,2 | 32,40±3,7 | < 0,001 |
| Volumen convectivo (l/sesión) | 29,82±3,0 | 32,67±3,1 | 34,70±3,3 | < 0,001 |
| Qi (ml/min) | 97,2±11 | 106,6±10 | 113,5±12 | < 0,001 |
| QUF (ml/min) | 104,6±10 | 114,2±10 | 121,4±11 | < 0,001 |
| Porcentaje volumen convectivo respecto a sangre procesada (%) | 25,50±2,43 | 27,95±2,44 | 29,65±2,7 | < 0,001 |
Qi: flujo de infusión; QUF: flujo de ultrafiltración.
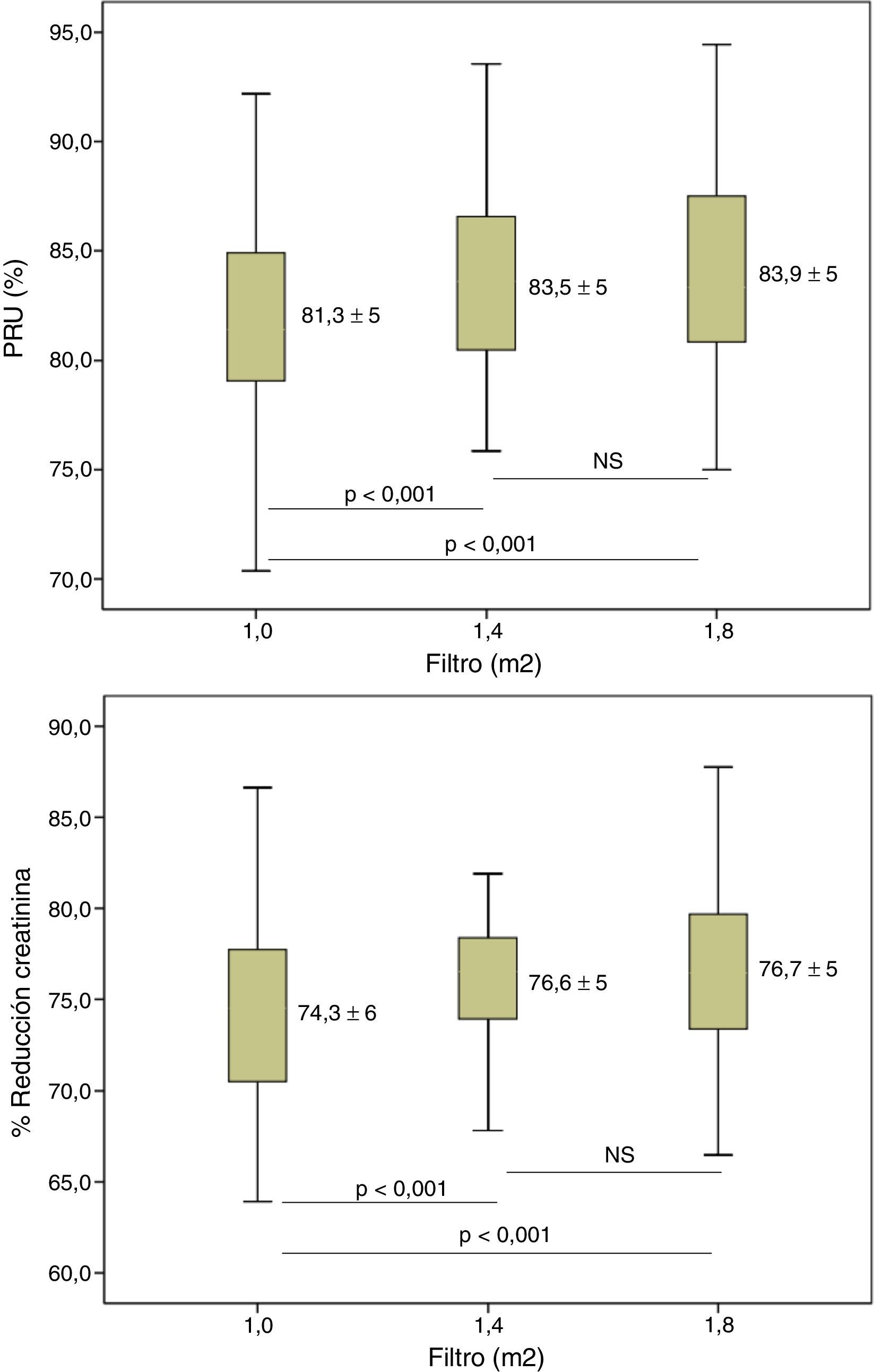
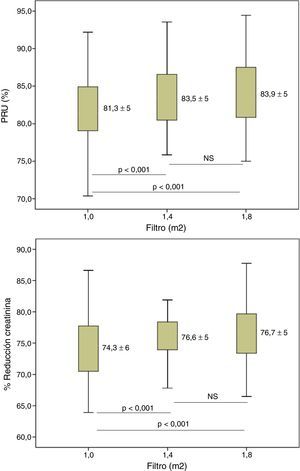
El incremento de la superficie del dializador mostró un aumento de la dosis de diálisis y de la depuración de moléculas pequeñas. El Kt se incrementó de 68,6±6,7l con 1,0m2 hasta 72,5±6,8 y 75,3±7,2l, con 1,4 y 1,8m2, respectivamente, p<0,001 en todas las situaciones. En la figura 2 se observan las diferencias entre el porcentaje de reducción de urea y creatinina, con diferencias estadísticamente significativas entre 1,0m2 y las otras dos superficies; no hubo diferencias entre las superficies de 1,4 y 1,8m2.
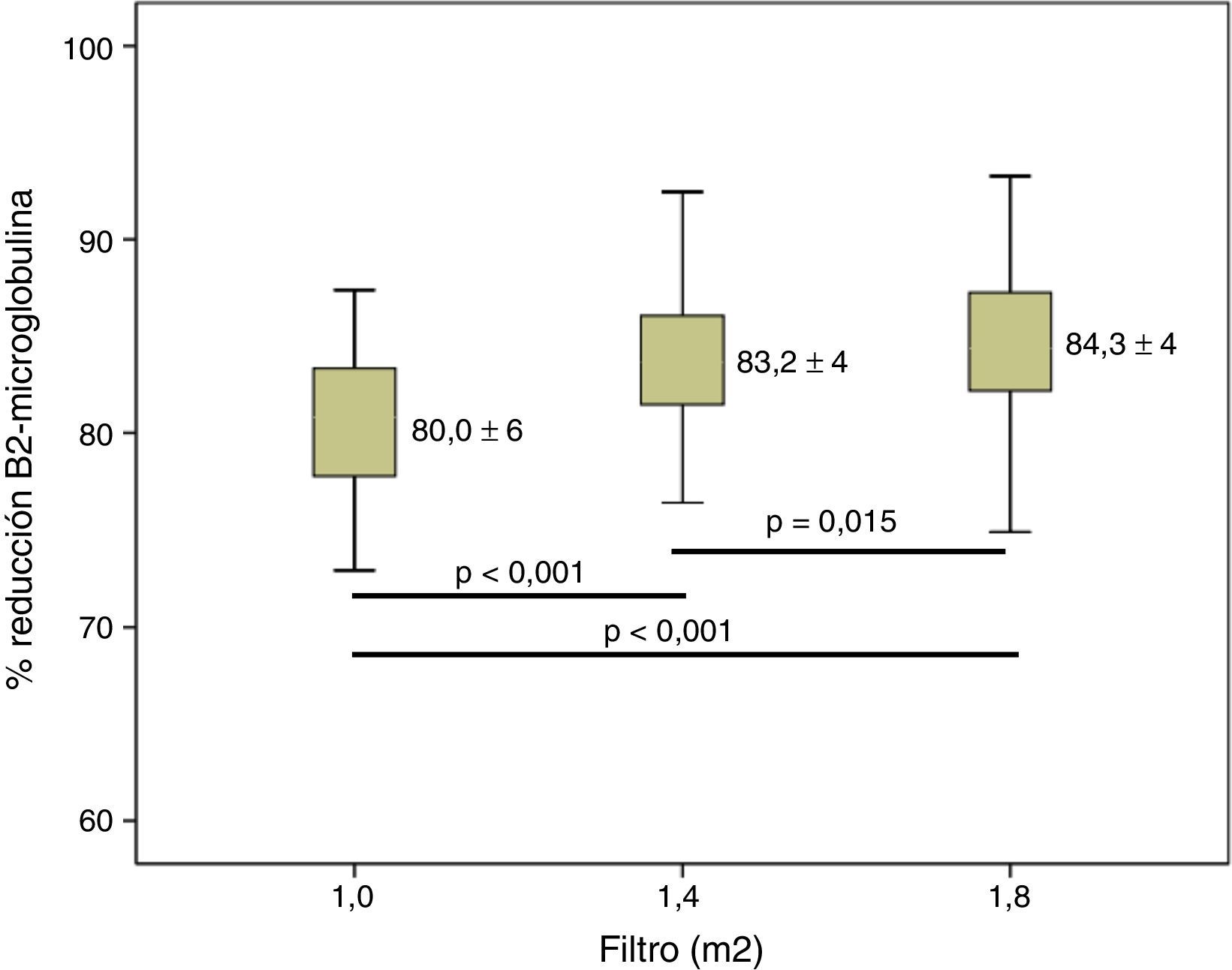
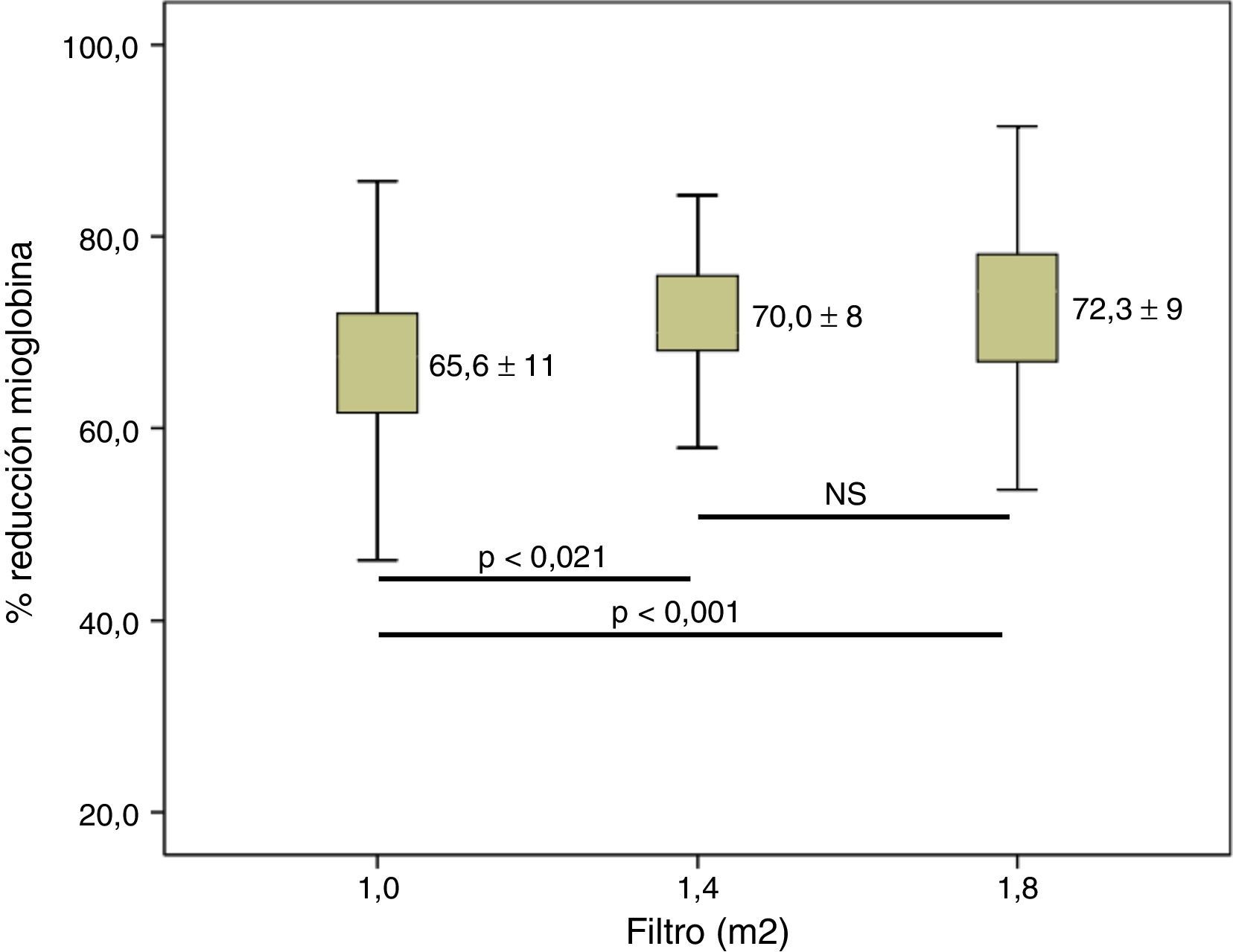
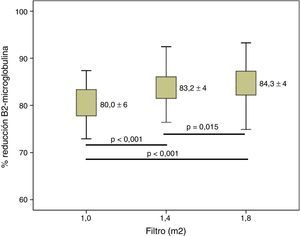
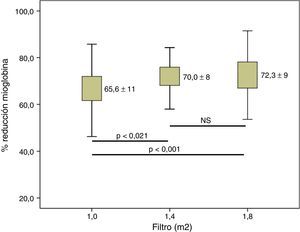
Cuando valoramos la depuración de β2-m se observó que, a medida que la superficie aumentaba, esta se incrementaba significativamente (fig. 3). Respecto a la mioglobina y la α1-m, se observaron diferencias significativas entre 1,0m2 y las otras 2 superficies (figs. 4 y 5), pero no entre 1,4 y 1,8m2.
Este estudio muestra en HDF-OL posdilucional la comparación de un mismo dializador en 3 superficies diferentes (1,0, 1,4 o 1,8m2), observando que un incremento del 40 y del 80% de la superficie conlleva un aumento del volumen convectivo de un 6-10% y un 16%, respectivamente. La capacidad depurativa expresada como porcentaje de reducción aumentó entre el 1 y el 3% para la urea (aunque expresado como Kt entre el 4 y el 9,7%) y creatinina como marcadores de moléculas pequeñas; y entre el 1 y el 5% de la β2-m. En el caso de moléculas de mayor peso molecular, mioglobina y la α1-m, se observó una mayor depuración solo en las sesiones realizadas con dializadores de mayor superficie respecto a las de 1,0m2.
La HDF-OL es una técnica segura, mejora la tolerancia hemodinámica intradiálisis4,17 y aumenta la supervivencia4-6. El grupo EuDial redefinió la HDF como el tratamiento de depuración sanguíneo que combina el transporte difusivo y convectivo utilizando un dializador de alto flujo con un CUF superior a 20ml/h/mmHg/m2, un coeficiente de cribado para la β2-m mayor de 0,6 y con un porcentaje de transporte convectivo efectivo superior al 20% del total de sangre procesada18, sin ninguna especificación referente a la superficie del mismo.
Los principales factores limitantes en la consecución de altos volúmenes convectivos son el Qb, el tiempo de diálisis y la hemoconcentración en el dializador. Gracias al desarrollo en el diseño de los dializadores se ha conseguido aumentar el volumen convectivo con el aumento del tamaño del poro o del diámetro de las fibras capilares8. El presente trabajo intenta abordar el papel que juega la superficie del dializador en la consecución del volumen convectivo objetivo y sobre la eficacia depurativa. El volumen convectivo alcanzado varió de los 30l con 1,0m2 a 35l con 1,8m2, o, expresado como flujo de ultrafiltración, entre 105 y 121ml/min, representando una dosis convectiva adecuada en todas las situaciones de estudio. Por tanto, parece razonable la individualización de la superficie a cada paciente teniendo en cuenta que disponemos de dializadores con elevados CUF, entre 33 y 64ml/h/mmHg en este trabajo, aunque muchos de los dializadores comercializados llegan hasta 100ml/h/mmHg. Esto significa que con una PTM de 200mmHg, permite un Qi de 110, 157 y 213ml/min con los 3 CUF utilizados, flujos en los 2 últimos superiores a los que realmente se pueden utilizar, ya que para alcanzar el Qi de 213ml/min en el filtro de 1,8m2 con la limitación del cociente Qi/Qb del 33% sería necesario usar un Qb de al menos 650ml/min, lo cual está al alcance de pocos accesos vasculares y rara vez se utiliza en la mayoría de unidades. En otras palabras, disponemos de dializadores con gran capacidad convectiva, y la limitación del Qi se debe principalmente al Qb (25-33% del mismo), y en un pequeño porcentaje la limitación está en el CUF del dializador. Por tanto, la cuestión que se plantea es si se aprovecha adecuadamente el dializador. En este trabajo, con una PTM promedio de 200mmHg, significa que de su capacidad convectiva teórica descrita arriba se aprovecharía el 95, el 73 y el 57% con las 3 superficies utilizadas. El cambio de 1,4 a 1,8m2 consigue aumentar un 6% el volumen convectivo, y en un trabajo previo7 se observó que aumentar el Qb 50ml/min significaba un incremento de alrededor del 10%; el nefrólogo deberá decidir entre un aumento del Qb o el cambio de dializador, según sus necesidades o posibilidades.
Una cuestión no resuelta hasta el momento es si el aumento de la superficie del dializador en pacientes tratados con HDF-OL aporta un beneficio añadido en términos de depuración de moléculas de mediano peso molecular, muy relacionadas con la morbimortalidad de los pacientes en diálisis19,20. El aumento de la superficie del dializador aumenta la capacidad depurativa. Un discreto aumento entre el 1 y el 3% de la depuración de moléculas pequeñas ha sido corroborado esencialmente por el efecto difusivo que conlleva este aumento del área. Valorado como Kt, esta diferencia es entre 3 y 7l (entre el 4 y el 10%), por lo que el médico prescriptor debe valorar que se alcance una adecuada dosis mínima. El efecto convectivo se aprecia con una mejoría de la depuración de la β2-m entre el 1 y el 5%. En el caso de moléculas de mayor peso molecular solo se observaron diferencias cuando utilizamos superficies superiores respecto a los de 1,0m2.
Si el factor limitante es el coeficiente de ultrafiltración, cuando este CUF es superior a 45ml/h/mmHg, las diferencias obtenidas en el volumen convectivo y la capacidad depurativa serían mínimas. Por tanto, parece razonable cuestionar el beneficio de dializadores con mayor o menor superficie con CUF superiores a 45ml/h/mmHg, ya que pueden obtener un flujo de ultrafiltración superior a 8,1l/h o 135ml/min, por encima de lo habitualmente utilizado.
En la década de los noventa, con el objetivo de reducir la duración de la diálisis se aumentó el Qb, el Qd y las superficies de los dializadores, utilizándose de forma rutinaria superficies entre 1,8 y 2,4m2. Posteriormente las guías clínicas nacionales21 e internacionales22 para recuperar la importancia del tiempo de diálisis recomiendan un mínimo de 12h semanales. Sin embargo, a pesar de recuperar el factor tiempo, se ha mantenido la tendencia de utilizar dializadores de mayor superficie. Como efectos secundarios, dializadores de mayor superficie pueden presentar una mayor incidencia de cefaleas23, especialmente en mujeres, una mayor pérdida de albumina por adsorción24, alteración plaquetaria determinada como una trombocitopenia25, y podrían provocar un mayor estímulo inflamatorio derivado del contacto de la sangre de los pacientes con una mayor superficie de membrana. En varios trabajos se ha objetivado que las células del sistema inmunitario, incluso de sujetos sanos, al contactar con las membranas de diálisis son activadas inmunológicamente26,27, contribuyendo esta activación a perpetuar el estado de microinflamación de los pacientes en hemodiálisis. Por tanto, a la hora de elegir el dializador para un paciente parece razonable escoger aquel que con menor superficie permita conseguir un mismo objetivo de convección y depuración. Esta reducción de la superficie se acompaña de una reducción en el precio, porque se mejorará la eficiencia.
ConclusiónCon los dializadores de alto flujo de que se dispone actualmente para las modalidades de HDF-OL es necesario valorar la elección de la superficie del dializador en el coste-eficacia. Una menor superficie puede reducir efectos secundarios y disminuir la respuesta inflamatoria e inmunológica siempre presente en hemodiálisis. En este trabajo se ha observado el aprovechamiento de la capacidad convectiva entre el 57 y el 95% entre los dializadores utilizados, mostrando mínimas diferencias tanto en el volumen convectivo como en la capacidad depurativa cuando el CUF es superior a 45ml/h/mmHg. Es recomendable optimizar el rendimiento de los dializadores a la mínima superficie posible adecuando la prescripción de tratamiento, especialmente del Qb y la duración.
Conflicto de interesesFM ha participado como ponente en reuniones organizadas por Amgen, Gambro y Fresenius. El resto de los autores declaran no tener ningún conflicto de intereses.
Este estudio ha sido realizado con el soporte de la red REDINREN RD012/0021.