La podocitopatía lúpica (PL) no se incluye, como un subtipo diferenciado, en la clasificación de la nefropatía lúpica (NL) de la ISN/RPS 20031. Actualmente, su frecuencia, pronóstico y tratamiento no están bien establecidos2,3.
Describimos el caso de una mujer de 34 años, sin antecedentes de interés, que presentó una trombocitopenia severa y un síndrome nefrótico, sin otra clínica asociada. En la analítica destacaba: plaquetas 36.000/μl, hemoglobina 12,1g/dl, creatinina 0,61mg/dl, colesterol 258mg/dl, albúmina sérica 2,7g/dl; haptoglobina y LDH normales; proteinograma sin alteraciones significativas. En la orina, el sedimento fue normal y la proteinuria de 7g/día con proteinuria de Bence Jones negativa. Los ANA fueron + a título de 1/320, los IgG anti-DNA 98 UI/ml (valor normal <15), anti-La + y anti-Ro +++, con Coombs, C3, C4, anticuerpos antifosfolípidos, ANCA, anti-MBG, crioglobulinas, inmunoglobulinas, serologías para hepatitis B y C, VIH, normales o negativas. La biopsia renal contenía 42 glomérulos, 2 de ellos esclerosados, y en la mayoría no existían alteraciones a nivel óptico, solo y de forma muy focal, en algunos, existía ligera proliferación mesangial. No había alteraciones tubulointersticiales ni vasculares. En la inmunofluorescencia había depósitos granulares mesangiales de IgG de intensidad moderada y fue negativa para IgA, IgM, C3, C1q, kappa y lambda y fibrinógeno. No se dispuso de microscopia electrónica.
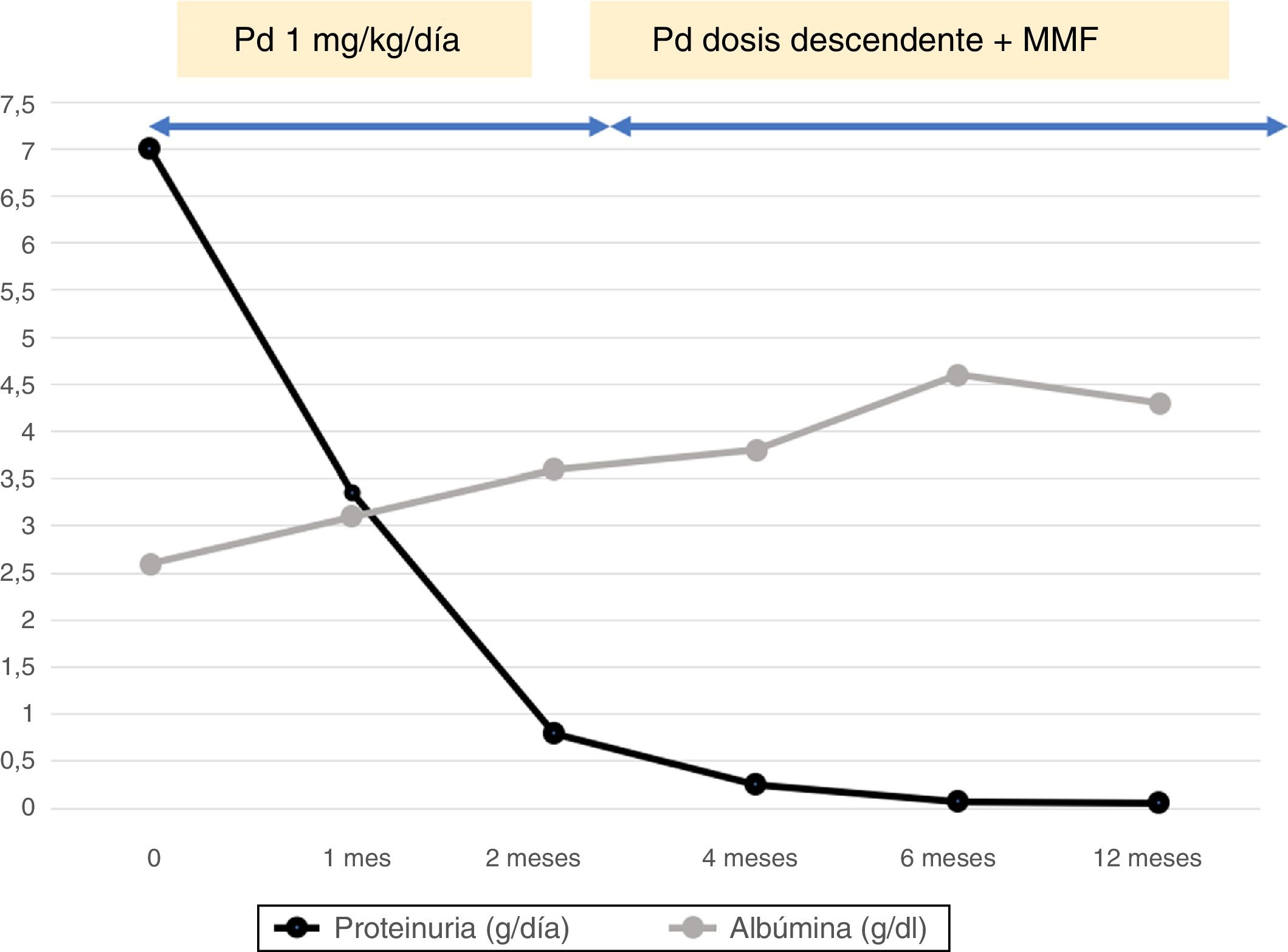
Se sospechó una PL y se inició tratamiento con hidroxicloroquina y prednisona a dosis de un 1mg/kg al día, que se mantuvo hasta 2 semanas tras la remisión del síndrome nefrótico (conseguida a los 2 meses) (fig. 1). En dicho momento, se inició el descenso lento y progresivo de prednisona y se asoció micofenolato mofetil (MMF). A los 18 meses, la paciente seguía en remisión completa, se suspendió la prednisona y se mantuvo el MMF. A lo largo de todo el seguimiento, la paciente estuvo normotensa, el filtrado glomerular y el complemento fueron normales y persistieron positivos los ANA y anti-ADN, pero a menor título. Las plaquetas se recuperaron parcialmente, tras administrar romiplostim, antes de la biopsia renal y, después, con el tratamiento, se mantuvieron en rango normal durante todo el seguimiento. No hubo otras manifestaciones clínicas extrarrenales que las hematológicas.
La PL se caracteriza por un síndrome nefrótico con glomérulos normales o con ligera proliferación mesangial, o rara vez, una glomerulosclerosis segmentaria y focal, en el contexto de un lupus eritematoso sistémico (LES). Los criterios imprescindibles para su diagnóstico son: 1) ausencia de proliferación endocapilar; 2) ausencia de depósitos en la pared capilar (pueden existir en el mesangio) y 3) fusión difusa de pedicelos podocitarios. Algunos autores4, cuando existen depósitos mesangiales, solos o acompañados de proliferación mesangial, prefieren diagnosticar una NL de tipo i o ii, respectivamente, asociada a la podocitopatía. La PL suele presentarse al inicio del LES, y, generalmente, los ANA son positivos, pero los anti-DNA pueden ser negativos y el complemento, normal5,6. Dentro de las manifestaciones extrarrenales más frecuentemente asociadas están las cutáneas y las hematológicas5,6.
Nuestra paciente presentó un síndrome nefrótico junto con 3criterios de LES (trombocitopenia, ANA y anti-ADN positivos)7. En la biopsia, no existió proliferación endocapilar, ni engrosamiento de la pared capilar y los depósitos de IgG fueron exclusivamente mesangiales, con lo cual se excluyó una NL proliferativa (iii, iv) y membranosa (v). Por otra parte, la presencia de IgG mesangial indicó que no se trataba de una enfermedad de cambios mínimos idiopática. Por lo que, a pesar de carecer de microscopia electrónica, se diagnosticó, por exclusión, una probable PL versus una NL I/II con podocitopatía. Dicho diagnóstico, por una parte, permitió concluir que nuestra paciente presentaba un LES7 y, por otra parte, tuvo implicaciones terapéuticas. El tratamiento de la PL no está definitivamente establecido8,9. A pesar de que su pronóstico es incierto, presenta una elevada tasa de recaídas, las cuales parecen ser menores y más tardías si se añade un inmunosupresor5,6. Por lo que, probablemente, se requiera un tratamiento de mantenimiento, además del tratamiento de inducción. Para la inducción se usan corticoides, sin estar definitivamente establecida su pauta5,6,8,9. En nuestra paciente, se consiguió la remisión a los 2 meses, tras mantener 1mg/kg al día de prednisona. Respecto al tratamiento de mantenimiento, no existe suficiente evidencia para recomendar ninguno en particular (se han usado anticalcineurínicos, azatioprina, MMF o ritxumab, entre otros)5,6,10. En la serie de Hu et al.5,6, los pocos pacientes tratados con MMF no tuvieron recaídas. En nuestro caso, tras la remisión, se añadió MMF, junto con un descenso progresivo de la prednisona, hasta su suspensión a los 18 meses, sin que apareciera recaída.
Actualmente, se desconoce la conexión patogénica entre podocitopatía y LES, pero identificar una PL tiene implicaciones diagnósticas y terapéuticas, como muestra nuestro caso. Por último, teniendo en cuenta lo anterior y que se han descrito casos de recaída en los que la PL se ha transformado en otro tipo de NL, posiblemente estaría justificado incluirla como un subtipo en la clasificación de la NL. Todo ello permitiría, en un futuro, definir la frecuencia, el pronóstico y tratamiento para dicha dolencia.