El trasplante renal anticipado es la terapia renal sustitutiva (TRS) de elección en la infancia y debe ser ofrecido a todos los niños y adolescentes que desarrollan una enfermedad renal crónica estadio 5 y no tienen contraindicaciones. Es más, cuando se inicia cualquier modalidad de diálisis en un paciente pediátrico, siempre debe haber expectativas de trasplante renal [1]. En España, la incidencia anual de enfermedad renal crónica estadio 5 en menores de 18 años es de 8,1 nuevos casos por millón de habitantes; de ellos, un 30% reciben un trasplante renal de donante vivo o de cadáver como primera modalidad de TRS [2] [3] [4].
Desgraciadamente, no siempre es posible la realización de un trasplante renal anticipado por diversas razones: enfermedad renal terminal de comienzo súbito, infección activa, necesidad de reparación quirúrgica de la vía urinaria, vacunaciones y control clínico de la enfermedad subyacente. Además, por regla general, en los pacientes menores de dos años, el trasplante renal se demora hasta el fin del segundo año con objeto de reducir el riesgo quirúrgico vascular. En todas estas situaciones y aunque siempre debemos ofrecer ambas técnicas de TRS, hemodiálisis (HD) y diálisis peritoneal (DP), esta última constituye una alternativa válida y eficaz para conseguir mantener al niño, en la mayoría de los casos, con un correcto control metabólico y nutricional hasta el trasplante [5] [6] [7] [8] [9]. Pese a que en el estado español la población mayor de 18 años incidente en DP es tan sólo de un 6,15%, un 40% de los niños que inician TRS lo hacen con dicha modalidad terapéutica. Este hecho es todavía más frecuente en el grupo de edad menor de dos años en el que prácticamente la totalidad de los pacientes inician TRS mediante DP [4].
Diálisis peritoneal Ventajas y desventajas de la DP frente a la HDLa DP constituye en nuestro medio una técnica de gran simplicidad y baja mortalidad con una excelente relación riesgo-beneficio y con una indicación primordial en lactantes y niños muy pequeños como primer tratamiento sustitutivo antes del trasplante [2] [3] [4] [10]. Las principales ventajas de la DP frente a la HD son la ausencia de acceso vascular, una mayor estabilidad hemodinámica, gracias a la existencia de una ultrafiltración constante, y el mantenimiento prolongado de la función renal residual (hasta un 70% de los niños españoles en DP mantienen función renal residual en el momento del trasplante). La DP contribuye a un mayor bienestar del paciente con menor estancia hospitalaria, mejoría de la escolarización y ausencia de veno-punciones.
Tres características del niño tienen una repercusión directa sobre el tratamiento con DP: a) Las particularidades especiales de la membrana peritoneal; b) el crecimiento, desarrollo y composición corporal que obligan a continuos cambios en la prescripción y c) la dependencia de los padres, al menos hasta el inicio de la adolescencia. Un reciente estudio pediátrico español [4], confirma que la supervivencia a 5 años del paciente pediátrico en DP en España es del 98,5% y la de la técnica del 70 %; si bien el 80 % de los pacientes reciben un trasplante renal con éxito antes de 2 años. Las principales desventajas de la DP frente a la HD residen en el complicado control del volumen plasmático y de la presión arterial en el paciente anúrico con baja ultrafiltración y en el mayor número de infecciones.
Contraindicaciones de la DPLas contraindicaciones absolutas de la DP en pediatría son escasas (Tabla 1) y con frecuencia debidas a malformaciones congénitas o a defectos de la pared abdominal: gastrosquisis, onfalocele, hernias intratables, extrofia vesical y cirugía abdominal reiterada, reciente o que curse con adherencias peritoneales. Son además contraindicaciones la derivación ventrículo-peritoneal y el fracaso depurativo o de ultrafiltración de la membrana peritoneal. La DP no está indicada en caso de negativa familiar, enfermedad psiquiátrica grave y entorno familiar inestable. La presencia de gastrostomía o ureterostomía añaden dificultad y riesgo de infección al tratamiento pero no son contraindicaciones absolutas. Si es necesario realizar una gastrostomía endoscópica por malnutrición o incapacidad de ingestión oral, ésta debería realizarse previamente a la implantación del catéter peritoneal, para evitar extravasación del contenido gástrico y ulterior peritonitis.
Finalmente, debemos considerar el periodo de la adolescencia como un momento de riesgo especial para el inicio de cualquier modalidad de tratamiento médico y en especial de la DP, ya que si bien constituye una terapia que a priori favorece el autocontrol y el tiempo libre para la rehabilitación social y el aprovechamiento escolar, el importante grado de incumplimiento terapéutico en esta época de la vida favorece las complicaciones infecciosas y las relacionadas con el control del volumen hídrico del paciente.
Membrana peritoneal en pediatría: características especiales y evaluación funcionalLa relación entre superficie y peso corporales está aumentada en la infancia y es extrema en el recién nacido y prematuro originando como consecuencia mayores pérdidas insensibles de agua y electrolitos a través de la piel, pulmón y tracto digestivo. La membrana peritoneal es proporcionalmente mayor en lactantes y niños pequeños (522 cm2/Kg) que en adultos (280 cm2/Kg) y su estructura histológica presenta asimismo mayor área capilar por centímetro cuadrado de superficie; ambos hechos condicionan un transporte aumentado de pequeños solutos y una menor ultrafiltración [11]. Existe una correlación inversa entre la edad del individuo y el coeficiente de transferencia de masa peritoneal de urea y creatinina; además, el aclaramiento de pequeñas moléculas resulta mayor si se expresa por kilogramo de peso que por superficie corporal [11] [12]. No podemos influir en el área anatómica, que varía con la edad y el crecimiento, pero sí en las áreas de contacto e intercambio merced a algunos elementos: a) volumen de infusión, b) postura, c) fluido de diálisis y d) tiempo de permanencia del fluido en la cavidad abdominal. La prescripción individualizada de dichos elementos tiene por objeto conseguir un buen rendimiento depurativo y de ultrafiltración, y en la práctica clínica se basa en dos pruebas funcionales [11] [12] [13] [14]: la determinación de la presión hidrostática intraperitoneal con diferentes volúmenes [15] [16] [17] [18] y el test de equilibrio peritoneal [19]. La primera nos proporciona información sobre el volumen y la segunda sobre el tiempo idóneo de permanencia del fluido en la cavidad peritoneal, y por ende, sobre la modalidad idónea de DP.
Determinación de la Presión Hidrostática Intraperitoneal (PHP)Este sencillo e incruento test aporta valiosa información sobre el correcto volumen de infusión en cada paciente. Desgraciadamente, las diferentes guías de práctica clínica para niños en DP señalan un amplio margen de volumen de infusión (800 – 1200 ml/m2 de superficie corporal) y no todas consideran la edad ni la postura durante el intercambio [20] [21] [22] [23]; estos hechos proporcionan interpretaciones erróneas de las pruebas cinéticas de transporte de agua o solutos que, a su vez, condicionan errores prescriptivos importantes y finalmente un rendimiento inadecuado de la técnica.
La evaluación de la PHP se basa en el procedimiento descrito por Durand en 1996 [24] que consiste en la determinación de la presión que ejerce el fluido intraperitoneal sobre la pared abdominal y que es transmitida a la misma línea de drenaje del paciente. Para ello, determinamos los centímetros de fluido que se elevan sobre el punto medio abdominal localizado entre la intersección de la línea umbilical y la línea medio axilar. Este procedimiento se realiza con diferentes volúmenes de infusión y en diferentes posturas en aras de determinar el volumen adecuado en cada posición durante el tratamiento. La PHP debe ser en cualquier caso inferior a 15 cm. de agua. Un volumen óptimo de infusión suele acompañarse de una presión hidrostática de 12 ± 2 cm. El volumen óptimo en sedestación y bipedestación es aproximadamente la mitad que en decúbito.
Test de Equilibrio peritoneal (TEP)En la práctica, la realización del TEP nos informa de las características del transporte peritoneal y nos permite fijar el número de intercambios y el tiempo de permanencia de los mismos. La metodología para la realización de un TEP en pediatría no difiere sustancialmente de la del adulto aunque deberían hacerse algunas consideraciones [21] [22] [23]:
- Los resultados obtenidos en el TEP dependen del volumen utilizado, por lo que este debe ser inferido previamente mediante la determinación de la PHP. En la práctica se sitúa entre 1000 y 1.200 ml/m2 de superficie corporal.
- La concentración de glucosa y el tipo de buffer empleado deberían ser los que habitualmente utiliza el paciente.
- El paciente debe tener un correcto estado de hidratación. Se recomienda la movilización del niño durante el procedimiento para una correcta distribución del fluido por la cavidad peritoneal.
- Se define alto transporte a un D/P de creatinina a las 4 horas superior a 0,81 y/o un D/D0 para la glucosa inferior a 0,26; este tipo de transporte primario en el que se pierde rápidamente la conductancia de la glucosa es más frecuente en lactantes y se asocia con mayores dificultades, especialmente si el niño está anúrico. Cuando esto ocurre, debemos proceder a un exquisito control del sodio y agua corporales y por tanto del volumen plasmático; para ello a veces es necesario un número muy importante de intercambios; no olvidemos que un volumen de infusión inadecuadamente bajo proporciona una falsa información de alto transporte.
- Se define bajo transporte cuando el D/P de creatinina a las 4 horas es inferior a 0,5 o cuando el D/D0 para la glucosa es superior a 0,49. Esta situación, relativamente poco frecuente, no es una contraindicación absoluta para el inicio de la técnica ya que es fácil conseguir criterios mínimos de adecuación si existe función renal residual y una expectativa de trasplante renal a medio plazo. La experiencia nos dice que la evolución natural de la membrana peritoneal es hacia el aumento progresivo de la permeabilidad para pequeños solutos, por lo que estos pacientes podrían ser tratados inicialmente realizando intercambios prolongados mediante diálisis manual o automática.
- Está indicada la realización de un TEP a partir del primer mes de tratamiento, una vez al año y siempre que existan cambios apreciables en el comportamiento del peritoneo.
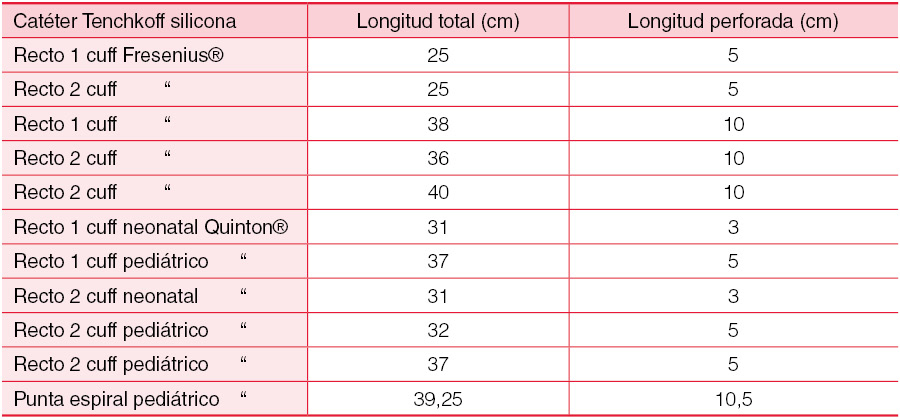
Aunque no hay unanimidad, el catéter de silicona de Tenckhoff de diseño recto o curvo es el más utilizado [9] [13] [21] [25]. Los niños pequeños con escaso panículo adiposo tienen mayor riesgo de extrusión del manguito externo y los grupos pediátricos prefieren utilizar catéteres de un solo manguito. La punta en espiral mejora la función hidráulica y hace más difícil el atrapamiento por el epiplón. En la actualidad existen catéteres peritoneales diseñados para cualquier edad, incluso para neonatos o prematuros. La (Tabla 2) muestra una relación de catéteres disponibles. La implantación se realizará con suficiente antelación (mínimo de 3 semanas antes del comienzo de la diálisis) para permitir la correcta cicatrización. Se debe realizar profilaxis antibiótica con una cefalosporina o un glucopéptido e investigar la presencia de portadores nasales de Staphylococcus aureus en el paciente y en todos los miembros de su familia. En la infancia, la implantación se realiza mediante cirugía con anestesia general. Durante el procedimiento se deben corregir los defectos herniarios y del conducto inguinal y se practicará una omentectomía parcial amplia. El punto de incisión utilizado es la porción media infraumbilical de los músculos rectos. El orificio de salida debe quedar en posición caudal y lo más elevado posible, alejado de la zona del pañal o de posibles ostomías. La implantación laparoscópica del catéter peritoneal permite la omentectomía, siendo el tiempo empleado muy similar al quirúrgico y disminuyendo el riego de hemoperitoneo inicial.
Tras la implantación se evitará el estreñimiento y se inmovilizará el catéter fijándolo a la piel para evitar tracciones. Se realizarán lavados del catéter dos o tres veces por semana con 10 ml/kg de solución de diálisis y heparina hasta el comienzo de la diálisis. Si es necesario comenzar la diálisis, se utilizarán volúmenes muy bajos (15-20 ml/Kg) con el paciente en supino mediante cicladora.
Criterios para el inicio de diálisisUn paciente pediátrico suele requerir tratamiento sustitutivo con diálisis cuando su función renal residual (media aritmética del aclaramiento de urea y creatinina en orina de 24 horas) es inferior a 10 ml/min./1,73m2 o cuando el Kt/V semanal renal residual de urea es inferior a 2 [21] [22]; sin embargo, si el paciente presenta sobrecarga hídrica, alteraciones electrolíticas inmanejables con tratamiento conservador o signos clínicos y/o analíticos de desnutrición resistente a alimentación forzada, deberíamos iniciar la diálisis con anterioridad [6].
Prescripción de DPLa prescripción cualitativa y cuantitativa de la DP se basa en el tipo de fluido, su permanencia y su volumen adecuados. La DPA, modalidad más utilizada en DP pediátrica, permite la realización de diferentes combinaciones de estos tres elementos para conseguir una diálisis ajustada a las necesidades del niño.
Volúmenes, intercambios y tiempos de permanenciaDe forma orientativa el volumen de infusión óptimo en decúbito oscila entre 800 ml/m2 en lactantes y 1.200 ml/m2 en adolescentes, ambos con PHP inferior a 15 centímetros de agua [12] [15]. Si la modalidad de diálisis es DPA el volumen de infusión durante el día debe ser un 50 % inferior al nocturno. La infusión de un volumen superior en niños muy pequeños puede condicionar una tensión importante de la pared abdominal provocando hernias, reflujo gastroesofágico, anorexia e inadecuada ultrafiltración. La mayor superficie de la membrana peritoneal en el lactante en comparación con el niño mayor o el adulto no implica mayor volumen proporcional de infusión por metro cuadrado de superficie, puesto que la relación superficie/volumen está aumentada a esta edad; es decir, volúmenes de infusión relativamente pequeños condicionan áreas de contacto mayores.
El cálculo de la permanencia idónea de un fluido en la cavidad peritoneal, o lo que es lo mismo, el número de intercambios de dicho fluido, persigue evitar una excesiva exposición a la glucosa y a las soluciones hipertónicas, conseguir una ultrafiltración suficiente que permita un adecuado control del volumen plasmático evitando la deshidratación y la pérdida salina y, simultáneamente, proporcionar aclaramientos de urea y creatinina adecuados así como un buen control metabólico. El tiempo de permanencia medio en la cavidad peritoneal del fluido se estima a partir de la intersección entre las curvas de absorción de glucosa y de eliminación de creatinina obtenidas a partir del TEP con un volumen de infusión adecuado a la postura corporal del paciente. El recién nacido y el lactante muy pequeño tienen de forma primaria un peritoneo hiperpermeable con fallo intrínseco de ultrafiltración que obliga, si no existe función renal residual, a la realización de un importante número de intercambios con permanencias a veces tan cortas como de veinte-treinta minutos o incluso menos. Hoy en día no hay problemas especiales para acortar la permanencia tanto como sea necesario, evitando una exposición excesiva a la glucosa hipertónica y optimizando el balance negativo de agua y sodio. A medida que el niño crece, el transporte peritoneal cambia, y a partir de los seis u ocho años de vida su comportamiento es muy parecido al del adulto con mayor porcentaje de transportadores promedios altos y bajos; en esta época de la vida y en las posteriores es posible realizar un menor número de intercambios con permanencias de 120 minutos o superiores.
FluidosNo existen fluidos de diálisis específicos para pacientes pediátricos y las nuevas soluciones han contribuido en los niños a una mayor protección de la membrana peritoneal y a un mejor control metabólico y del volumen plasmático. La combinación de soluciones con bicarbonato y aminoácidos durante la terapia nocturna y el mantenimiento de un prolongado intercambio diurno con icodextrina en diálisis automatizada son la base actual del tratamiento de niños con DP. No obstante, debemos señalar algunas circunstancias clínicas relacionadas con el uso de distintas soluciones en niños:
- Concentración de calcio: Se escogerá la solución de 1,75 mmol/L o la de 1,25 mmol/L en función de la necesidad de balance neto positivo de calcio, niveles de fósforo y necesidad de quelantes del fósforo y vitamina D. Durante los dos primeros años de vida y durante la adolescencia la velocidad de crecimiento es muy elevada por lo que con frecuencia es necesario utilizar soluciones con concentración de calcio de 1.75 mmol/L.
- Buffer bicarbonato: La sustitución parcial o total del lactato por bicarbonato, para mejorar la biocompatibilidad, reducir el dolor a la infusión y corregir la acidosis, ofrece similares ventajas en niños y en adultos y aunque su utilización en lactantes con peritoneo hiperpermeable puede producir alcalosis metabólica, su combinación con aminoácidos reduce este riesgo pudiendo tener además un potencial efecto positivo sobre la nutrición [26] [27].
- Aminoácidos: Aunque su efecto sobre el balance nitrogenado y la nutrición del enfermo no está totalmente demostrado, su utilización en niños en combinación con soluciones de bicarbonato es de valiosa ayuda para proteger la membrana peritoneal y reducir la exposición a la glucosa [28].
- Icodextrina: Esta solución, capaz de mantener la ultrafiltración durante permanencias de 12 horas o más, es sin duda una de las que más ha contribuido al bienestar de los pacientes con terapias continuas en DP, en especial lactantes y niños anúricos [29] con alto transporte de solutos y fallo relativo de ultrafiltración. El uso diario de un intercambio de icodextrina con 12-14 horas de permanencia [12] [15] [21] [22] mejora la depuración semanal de urea y creatinina así como la extracción de sodio sin la toxicidad de los metabolitos absorbidos (maltosa, maltotriosa y maltotetraosa).
DP continúa ambulatoria (DPCA)
Esta modalidad de DP ha sido progresivamente abandonada en niños debido al éxito de la DPA que se adapta mejor a las necesidades del paciente y de la familia. Su utilización en situaciones especiales (viajes, dificultades técnicas para la DPA) consiste generalmente en intercambios diarios de 900-1.100 ml/m2 empleando icodextrina en la permanencia nocturna y soluciones con glucosa y bicarbonato durante los intercambios diurnos.
DP automática (DPA) y sus variantes
Es la modalidad de elección en pediatría y con mucho la más utilizada [4] [12] [15] [21] [22]. Permite una prescripción individualizada del volumen, la permanencia y el tipo de fluido empleado. Desde su instauración en la década de los noventa, han sido los lactantes y neonatos, que habitualmente necesitan permanencias muy cortas, los que más se han beneficiado de esta modalidad. Otro efecto positivo es la integración escolar del niño y socio-laboral de sus padres, lo que contribuye a mejorar la calidad de vida de la familia.
La sub-modalidad más utilizada es la DPCC (Diálisis Peritoneal Continua Cíclica). Si además el paciente requiere un ciclo diurno adicional la modalidad se denomina DPCC-Plus o DPCC Optimizada. En ambas, la terapia nocturna consiste en un número de ciclos variable (3 a 18) dependiendo de la edad y tipo de transporte. La duración de la terapia nocturna también varía entre 9 horas en adolescentes y 14 horas en lactantes y recién nacidos. Las soluciones empleadas consisten en una combinación de glucosa y aminoácidos con buffer preferentemente bicarbonato durante los intercambios nocturnos e icodextrina durante el día. La determinación de la PHP [12] [17] nos permite individualizar el volumen de infusión en decúbito (nocturno) y en bipedestación y sedestación (diurno).
Otras sub-modalidades de DPA menos utilizadas son la DPNI (Diálisis Peritoneal Nocturna Intermitente) y la DPT (Diálisis Peritoneal Tidal). La primera difiere de la DPCC en que no utiliza intercambio diurno y ha quedado relegada al tratamiento de niños con hernias, escapes o fugas de fluido. La segunda combina la eficacia de un elevado número de intercambios como en la DPNI y de unos tiempos de permanencia largos como en la DPCA. Se prescribe un volumen de reserva sobre el que se realizan intercambios rápidos o ciclos "tidal" vaciando completamente el peritoneo una o dos veces durante la terapia nocturna. El volumen tidal representa un 50% del volumen total. En un principio, esta técnica fue utilizada para evitar dolor a la infusión en algunos pacientes coincidiendo con el vaciado completo del peritoneo pero en el momento actual este fenómeno ha desaparecido casi por completo con la utilización de soluciones que contienen bicarbonato como buffer.
Por último, recientemente se ha sugerido que una nueva modalidad de DPA, que combina volúmenes y permanencias diferentes al inicio y durante el tratamiento, podría mejorar la ultrafiltración y la depuración del niño en DP. Efectivamente, la llamada Diálisis Peritoneal Adaptada (APD-A) [15] combina ciclos con volúmenes inicialmente muy bajos (800 ml/m2) y permanencias tan cortas como 45 minutos o menos (para incrementar la ultrafiltración inicial, favorecida por un gradiente osmótico alto y auxiliada por una PHP baja) con ciclos posteriores en los que se aumentan la permanencia del fluido a 150 minutos (3 ó 4 veces el tiempo del APEX) y el volumen de infusión hasta 1.500 ml/m2 con el fin de promover una mayor depuración de toxinas urémicas. Esta modalidad que combina en una misma programación objetivos de ultrafiltración y depuración podría resolver en un futuro problemas de niños con baja función renal residual.
NutriciónLa malnutrición energético-proteica afecta al 30% de los niños en DP siendo en un 8% grave [1] [13] [30]. Su origen reside en la pérdida de nutrientes por el dializado y en la ingesta inadecuada de los mismos secundaria a la anorexia asociada a determinados efectos negativos de la técnica: infecciones, aporte continuo de glucosa, distensión abdominal, trastorno en el vaciamiento gástrico y efecto irritante del fluido dializante. Además, algunas causas de malnutrición en niños en DP son independientes de la técnica y están relacionadas con la propia insuficiencia renal: enfermedad primaria, resistencia a la insulina, hiperparatiroidismo, déficit de 1-25-dihidroxicolecalciferol, acidosis sistémica, acumulación de agentes anorexígenos y fracaso metabólico renal.
Las pérdidas proteicas peritoneales son más importantes en niños pequeños (0,3 a 0,7 gramos por kilogramo de peso) y están asociadas al tipo de transporte (altos transportadores). Asimismo los episodios de peritonitis, también más frecuentes en lactantes, contribuyen en gran medida a la malnutrición a través un incremento de las pérdidas proteicas en el efluente, una mayor liberación de citoquinas anorexígenas, un incremento de la absorción de glucosa por pérdida del efecto barrera y un fracaso de ultrafiltración que finalmente limitará en cierta medida el margen de aporte de nutrientes. ¡Un lactante puede llegar a perder entre 4 y 10 gramos diarios de proteínas en el dializado durante los primeros días de una peritonitis! La malnutrición en niños en DP se asocia a retraso de crecimiento y alteraciones en el desarrollo neurológico [1]. Debemos prevenir a toda costa un estado de malnutrición en el niño en DP mediante técnicas de alimentación forzada o paso transitorio a hemodiálisis.
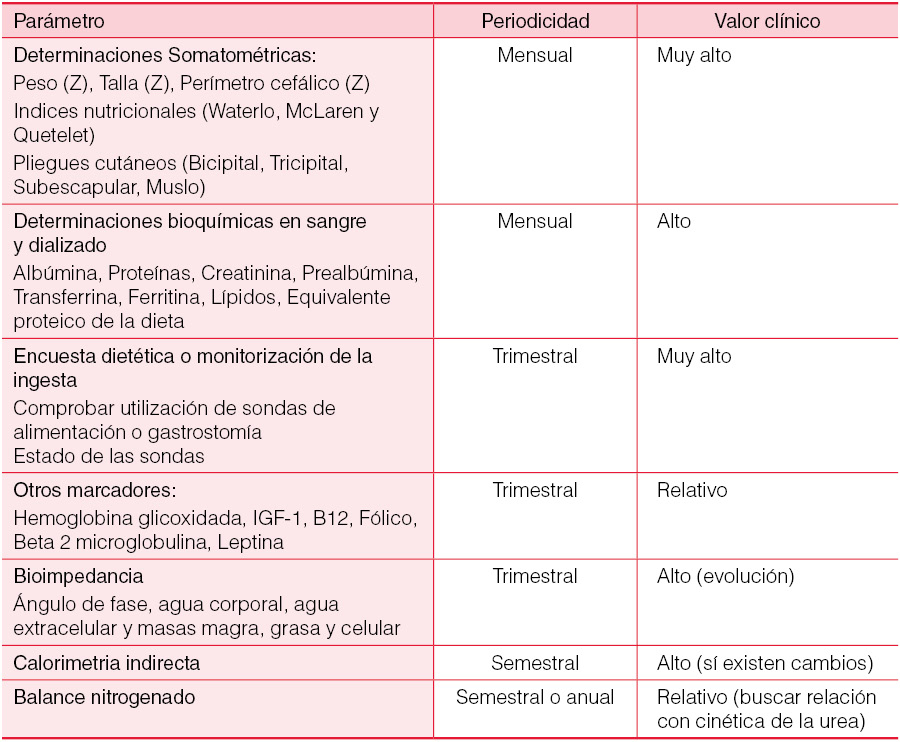
El seguimiento de parámetros clínicos (presencia de anorexia y/o vómitos, encuesta dietética), somatométricos (peso, talla, velocidad de crecimiento, índice de masa corporal, pliegues cutáneos), bioeléctricos (ángulo de fase, agua corporal, agua extracelular y masas magra, grasa y celular) y bioquímicos (albúmina, prealbúmina, leptina, transferrina, homocisteína y equivalente proteico de la dieta {NPA}) permite la detección precoz de alteraciones nutritivas (Tabla 3). Por su simplicidad y gran valor clínico la determinación de estos parámetros en cada visita nos ayuda a prevenir la malnutrición que podría condicionar por sí misma daños irreversibles. Aunque no hay evidencia absoluta de un efecto positivo sobre la malnutrición proteica, las soluciones con icodextrina y aminoácidos permiten disminuir la oferta peritoneal de glucosa y reducir el hiperinsulinismo y el efecto inflamatorio. Por otra parte, se han descrito efectos beneficiosos sobre la nutrición de las soluciones con bicarbonato.
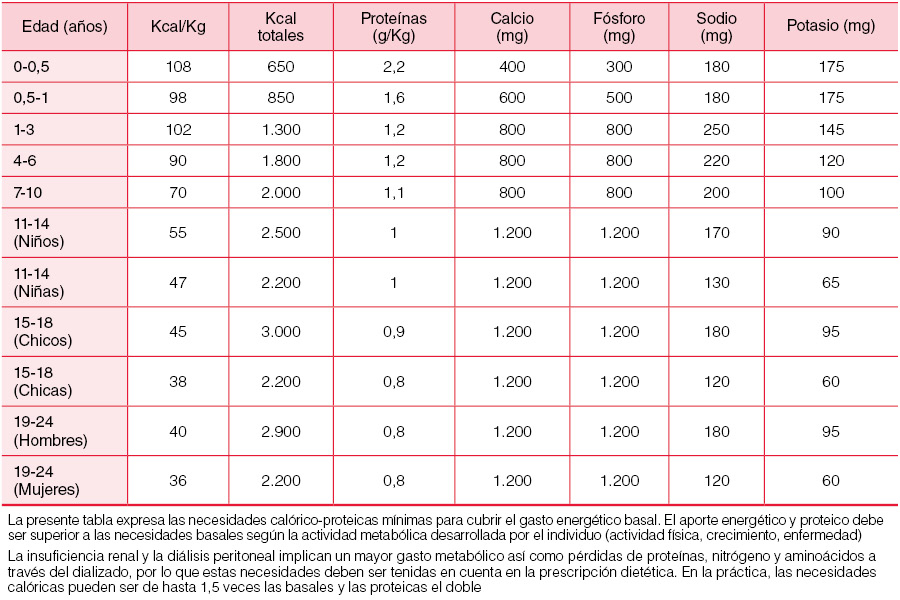
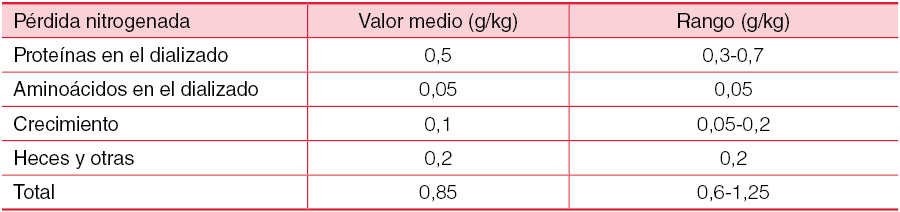
El aporte calórico total deberá repartirse en forma de carbohidratos (55%); grasas (30%) y proteínas (15%). Se deben incluir ácidos grasos poli insaturados (linoléico y linolénico), y mono insaturados (ácido oleico). El aporte proteico será de alto valor biológico, incrementándose en las peritonitis. Consideraremos suplementos de hierro, fólico y vitaminas D y B12. La (Tabla 4) muestra las necesidades nutricionales mínimas de lactantes, niños y adolescentes. Hay que tener en cuenta que el aporte proteico debe ser suplementado con las pérdidas peritoneales obligatorias (Tabla 5), manteniendo las calorías no proteicas por gramo de nitrógeno ofrecido; en definitiva y de una forma práctica los requerimientos basales mostrados en la (Tabla 3) deben ser incrementados en un 150% [1] [31]. La utilización de sonda naso gástrica o gastrostomía para prevenir la malnutrición es frecuente en niños en DP. La utilización de gastrostomía incrementa el riesgo de peritonitis e infección de orificio aunque no condiciona la supervivencia de la técnica [31] [32].
CrecimientoLos datos del registro pediátrico europeo de diálisis señalan que un 50% de los pacientes que iniciaron diálisis antes de los 15 años de edad tuvieron una talla adulta 10 centímetros inferior a la de la población general [2] [3] [4]. Durante los dos primeros años de vida, el crecimiento normal representa un tercio del crecimiento total que experimenta un niño antes de la pubertad y su regulación se basa en el aporte calórico y proteico. En los años escolares, el crecimiento es menor, se mantiene constante con un promedio de seis centímetros anuales y depende fundamentalmente de la actividad de la hormona de crecimiento (GH). Finalmente en la pubertad el crecimiento está regulado fundamentalmente por el incremento de las hormonas sexuales.
La patogénesis del retraso del crecimiento es multifactorial: edad de comienzo y duración de la enfermedad renal, grado de función renal residual, malnutrición calórico-proteica, anomalías hidroelectrolíticas, acidosis metabólica, y factores endocrinológicos como la alteración del metabolismo de la PTH y la vitamina D y las anomalías del eje somatotropo y gonadotropo. A pesar de que la diálisis corrige parcialmente el estado de uremia, no se observa una recuperación de la estatura y la mayoría de los niños con DP no presentan un fenómeno de recuperación de talla perdida o “catch-up”; algunos grupos han observado que los lactantes y niños de corta edad con tratamiento nutricional agresivo y DPA mantienen una curva de crecimiento estatural favorable [33].
El tratamiento con hormona de crecimiento recombinante humana (rh-GH) en niños en diálisis crónica está indicado cuándo la talla es inferior a dos desviaciones estándar (DS) para la edad cronológica o cuando la velocidad de crecimiento es asimismo inferior a dos DS; siempre y cuando exista potencial de crecimiento (cartílago de crecimiento fértil con epífisis óseas abiertas) y no existan contraindicaciones [22] [32]. Previamente a la administración se deben corregir otros factores relacionados con el retraso de crecimiento como la malnutrición, la acidosis, la anemia, la hiperfosfatemia y el hiperparatiroidismo
AnemiaA partir del año de vida, tras la anemia fisiológica del lactante, los valores de hemoglobina aumentan hasta alcanzar las cifras del adulto. La anemia se define por un nivel de hemoglobina inferior a 2 DS para la edad y sexo [20] [22]: de una forma general y después del primer año de vida coincide con hemoglobina inferior a 12 g/dl. Los valores diana de hemoglobina son de 11 a 12 g/dl. El tratamiento consiste en la administración de un agente estimulante de la eritropoyesis (eritropoyetina alfa, beta o darbepoetina), asociado con hierro oral o endovenoso con objeto de mantener depósitos de hierro óptimos (índice de saturación de transferrina superior al 30% y ferritina sérica entre 200 y 500 ng/ml). La corrección de la anemia mejora la actividad física, la función cardiaca, el apetito, la asistencia escolar, la calidad de vida y el crecimiento.
Metabolismo mineral y prevención de la osteodistrofia y raquitismoLa enfermedad renal crónica en la infancia produce una alteración del metabolismo mineral que afecta a la modelación, remodelación y crecimiento óseos, singularidad del paciente pediátrico con fallo renal. Estas alteraciones pueden condicionar alteraciones irreversibles del esqueleto y de la estatura adulta. Además, las calcificaciones vasculares pueden originarse precozmente en el niño con enfermedad renal influyendo en la morbimortalidad futura. El espectro de lesiones óseas observadas en el adulto: alto turnover óseo (osteítis fibrosa y lesiones moderadas de hiperparatiroidismo), y bajo turnover óseo (osteomalacia y lesión adinámica ósea) pueden observarse también en la infancia. Los factores que influyen en las lesiones de alto turnover son la hipocalcemia, hiperfosfatemia, síntesis disminuida de calcitriol, hiperparatiroidismo y acidosis metabólica. Por el contrario, el déficit de calcitriol, la toxicidad alumínica, o la supresión excesiva de la PTH se asocian con bajo turnover óseo.
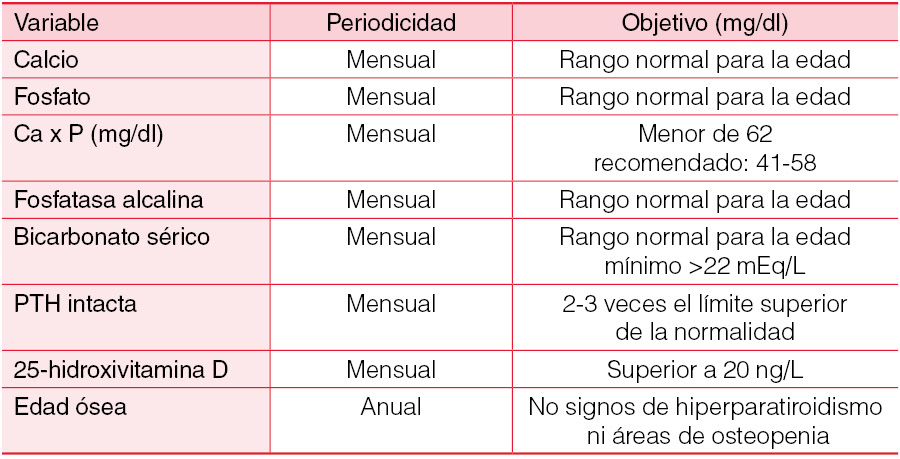
Las manifestaciones clínicas de la osteodistrofia renal en niños con DP son el retraso del crecimiento y las deformidades óseas, si bien gracias al tratamiento precoz son poco frecuentes. El control adecuado del paciente pediátrico en diálisis necesita la determinación seriada de calcio, fósforo, fosfatasa alcalina, niveles de calcitriol, vitamina D, paratohormona y ocasionalmente radiología y densitometría óseas [20] [21] [22]. La (Tabla 6) hace referencia a la periodicidad de estas determinaciones y a los niveles recomendados. Los quelantes de fósforo más utilizados en niños son las sales cálcicas que además permiten mantener un balance positivo de calcio. Hay buena experiencia con Sevelamer y menos con Carbonato de Lantano. La administración sistemática de calcitriol, paracalcitol o calciferol se emplea para controlar el hiperparatiroidismo en los niveles deseados. Finalmente, y aunque la experiencia es más limitada, el tratamiento con Cinacalcet puede ser un arma terapéutica cuando el hiperparatiroidismo es resistente a la administración de quelantes del fósforo y derivados de la vitamina D.
AdecuaciónUna diálisis es adecuada si cumple criterios de purificación y ultrafiltración, mantiene en lo posible la función renal residual, se asocia a una ganancia adecuada de peso y talla y consigue una integración social, familiar y escolar correcta.
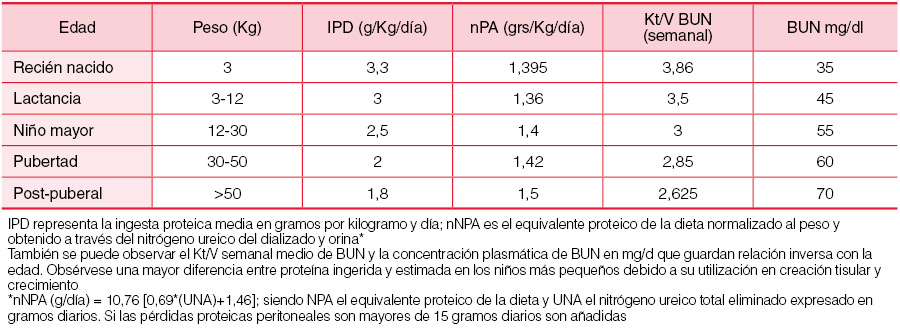
La depuración peritoneal debe suplementar la función renal residual, que irá declinando progresivamente, hasta conseguir alcanzar como mínimo el grado de función renal con la que el niño inició la diálisis. Los aclaramientos de urea y creatinina tienen un valor de calidad mayor cuando proceden de la función renal residual que cuando derivan de la depuración peritoneal. Si medimos el aclaramiento de solutos, los resultados del Kt/V de urea son superiores a los obtenidos en adultos y tienen una relación inversamente proporcional con la edad. La (Tabla 7) muestra datos propios del Kt/V semanal de urea obtenidos en 100 niños de diferentes edades, así como resultados reales de ingesta proteica (IPD) y de estimación proteica de la ingesta obtenida a partir de la urea total eliminada en el dializado y en la orina (NPA). De estos datos se pueden inferir dos importantes conclusiones: el Kt/V se relaciona con la edad del niño y es tanto mayor cuanto menor es el paciente y la NPA es significativamente menor que la IPD, siendo la diferencia tanto mayor cuanto menor es el paciente; la proteína que se ingiere (IPD) y que no se cataboliza a urea (NPA), llamada “proteína desaparecida” o hiato proteico, corresponde a la proteína utilizada en el crecimiento.
Aunque las guías de práctica clínica nos orientan a conseguir un Kt/V de urea superior a 2.1 y un aclaramiento de creatinina mayor de 60 litros por cada semana y 1,73 m2 de superficie corporal, son guías de mínimos [20] [21] [22] y no de máximos, de tal forma que el incremento del rendimiento de la diálisis con valores netamente superiores mejorará aspectos nutritivos, metabólicos y de crecimiento. En los niños que reciben tratamiento con DPA (la mayoría) existe discordancia entre los parámetros de adecuación utilizados ya que, debido al mayor peso molecular de la creatinina y a la frecuente realización de permanencias cortas, el Kt/V semanal de urea suele tener valores óptimos mientras el aclaramiento de creatinina suele ser netamente inferior. La ultrafiltración debe ser siempre suficiente como para garantizar un aporte adecuado de nutrientes. Este aspecto que no es tenido en cuenta cuando el paciente tiene función renal residual es fundamental en el paciente anúrico, siendo el objetivo medio de 35 mililitros por kilogramo de peso y día.
Complicaciones asociadas a la técnicaAfortunadamente la causa más frecuente de interrupción de un programa de DP lo constituye el trasplante renal; sin embargo y en nuestro medio el fracaso de la técnica ocurre en un 15% de todos los pacientes que inician DP. La causa del fracaso es atribuida a ultrafiltración insuficiente para conseguir un correcto mantenimiento del volumen hídrico (21%), problemas relacionados con el catéter (41%) y finalmente infección (37%) [4].
Déficit de ultrafiltraciónSe define como un balance hídrico peritoneal neto inferior a 30 mililitros por kilogramo de peso y día en el paciente anúrico. El mecanismo subyacente es el transporte rápido de solutos, que conduce a la desaparición precoz del gradiente osmolar transmembrana. Puede ser:
- Primario. Relativamente frecuente en lactantes y niños pequeños con transporte peritoneal de solutos intrínsecamente elevado.
- Adquirido. Secundario a efectos prolongados sobre la membrana de los fluidos (glucosa, pH de la solución, lactato o productos de degradación de la glucosa).
- Iatrogénico. En relación con una prescripción inadecuada a las características del paciente: intercambios con volúmenes muy pequeños o prolongados en el tiempo. Recordemos que la prescripción nunca debe ser empírica y sí individualizada.
En el paciente oligoanúrico la sobrecarga de volumen caracterizada por edemas, derrame pleural, edema pulmonar y/o hipertensión arterial puede condicionar el paso transitorio o definitivo a hemodiálisis.
Complicaciones asociadas al catéter: hernias, fugas y escapes de fluido peritoneal, hidrotórax y mal función del catéterLa incidencia de hernias, fugas, hidrotórax y edema genital o de pared es muy superior a la de los adultos y está frecuentemente asociada a presión abdominal elevada [12] [16] [17] [18] por lo que ésta debe mantenerse en todo caso por debajo de 15 centímetros de agua [21]. La incidencia de hernias se observa entre un 12 y un 53% de los pacientes sometidos a DP y su frecuencia es mayor en lactantes varones debido a la permeabilidad del conducto peritoneo-escrotal Aunque el tratamiento preferente es el quirúrgico, la disminución del volumen de intercambio nocturno y la sustitución de la modalidad CCPD por DPIN pueden ser medidas transitoriamente útiles.
Los escapes y fugas de dializado representan una complicación temprana en el 28% de los pacientes; afortunadamente suelen ser transitorios y estar asociados a la utilización inmediata del catéter; la mayoría se resuelven disminuyendo el volumen de infusión o con DPIN. El hidrotórax es una complicación potencialmente grave que puede cursar de forma silente o producir fracaso respiratorio. Es más frecuente en el lado derecho coincidiendo con un defecto diafragmático no detectado que requiere cirugía.
Pese a la realización de una omentectomía parcial, hasta un 8% de los niños en DP son transferidos a HD por mal función del catéter. El tipo más frecuentemente asociado con mal función es el Tenckhoff curvo de un cuff, con un túnel recto y orificio lateral, probablemente por ser el más utilizado en lactantes.
Infección en DP: Peritonitis infecciosa e infección de orificio y túnelLos episodios de peritonitis son más frecuentes que en adultos variando la incidencia desde 1 episodio por paciente y 12 meses de tratamiento en lactantes hasta 1 episodio cada 24 meses en adolescentes [4]. Con respecto al microorganismo responsable existe un predominio global de cocos grampositivos, especialmente Staphylococcus aureus y Staphylococcus epidermidis excepto en el grupo de lactantes y niños pequeños en los que se observa una mayor incidencia de bacilos gramnegativos: Escherichia coli y Pseudomonas aeruginosa [1] [34] [35] [36]. Los hongos, en otro tiempo muy frecuentes, han disminuido su incidencia gracias a las nuevas soluciones con bicarbonato.
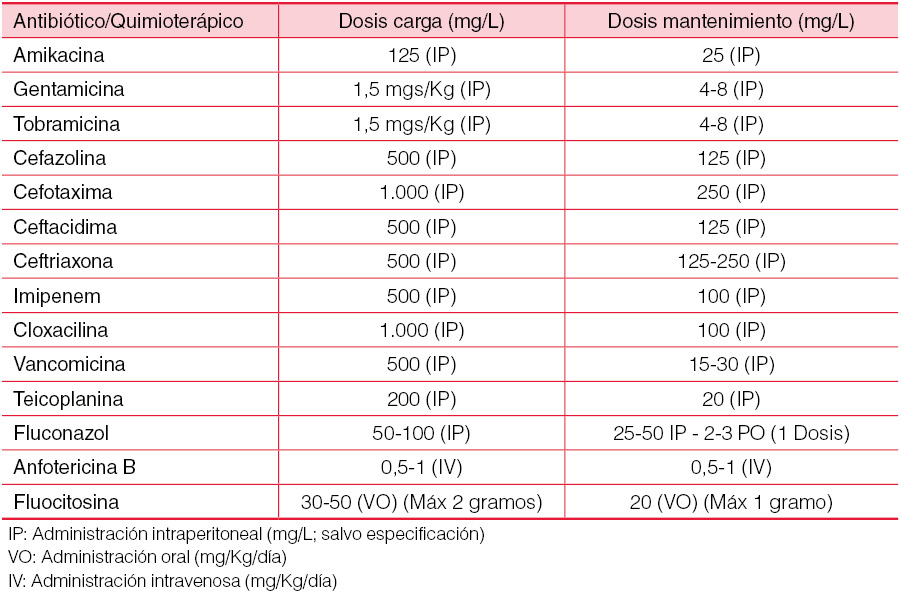
Con objeto de evitar agravamientos del cuadro clínico, como la extensión septicémica en lactantes o las alteraciones irreversibles en la membrana peritoneal, ante la presencia de efluente peritoneal de aspecto turbio es necesario establecer un diagnóstico rápido mediante un recuento celular superior a 100 leucocitos por micro litro (más de 50% de polinucleares) e iniciar un tratamiento empírico. El tratamiento con DPA dificulta en ocasiones el diagnóstico por el efecto lavado. La (Tabla 8) muestra los antibióticos y antifúngicos más frecuentemente utilizados en niños, así como la dosis y ruta de administración.
La pauta antibiótica intraperitoneal [37] [38] [39] debe ser continua por el rápido metabolismo farmacológico de los niños pequeños. Por su potencial ototoxicidad y nefrotoxicidad debemos evitar los aminoglicósidos. La administración de heparina intraperitoneal, 500-1.000 UI/L, evita la obstrucción del catéter favorecida por la aparición de fibrina en el efluente, aportando además propiedades bacteriostáticas y antiinflamatorias. Es imprescindible la administración de analgésicos y vigilar el estado de hidratación y nutrición. Es importante la instauración de profilaxis antifúngica con Nistatina o Fluconazol en los primeros días de tratamiento. Valoraremos la retirada del catéter peritoneal en peritonitis resistentes a partir del cuarto día, en especial si se trata de una peritonitis por hongos.
La Infección de orificio de salida de catéter (IOS) es muy frecuente en niños pequeños y una causa importante de peritonitis. Debemos fijar nuestra atención en aislar posibles ostomías (pielostomía, vesicostomía o gastrostomía) del orificio de salida manteniéndolas en las mejores condiciones. El cambio frecuente de pañales o la utilización de doble pañal en pacientes con vesicostomía ayuda a mantener el orificio del catéter en buenas condiciones. Los síntomas, clasificación de tipo de orificio y tratamiento de la infección no difieren del adulto.
Hemodiálisis Introducción: Datos demográficos, indicaciones y contraindicacionesGracias al desarrollo de los nuevos catéteres y equipos de hemodiálisis (HD) pediátrica, ésta se puede realizar hoy en día en la mayoría de los niños, incluyendo los de corta edad. Durante los últimos años, la HD ha sido el primer tipo de TRS en España en el 35% de los niños, y de hecho, es el más frecuente de inicio en la segunda infancia y en la adolescencia [2] [3]. Aunque la DP constituye una técnica idónea para lactantes y niños muy pequeños, también se obtienen buenos resultados con HD en este grupo de pacientes. La elección de uno u otro tratamiento obedece a criterios médicos, familiares, sociales y culturales. La HD es preferida a la DP como técnica de depuración crónica en la infancia en niños en los que existen malformaciones que afectan a la pared abdominal o requieren derivaciones intestinales o cirugía abdominal reiterada como la atresia rectal o la extrofia vesical; también otros procesos asociados a la enfermedad renal como hernias diafragmáticas congénitas, enfermedad pulmonar severa o determinada patología gastrointestinal requieren HD. Asimismo, está indicada en aquellos procesos en los que existe incapacidad difusiva o de ultrafiltración del peritoneo. La malnutrición adquirida en DP requiere paso transitorio a HD a ser posible de forma intensificada o incluso diaria hasta su mejoría. Finalmente y como técnica rápida es de elección en procesos agudos que cursen con sobrecarga cardiocirculatoria, estados hipervolémicos, hiperamonemia, lisis tumoral e intoxicaciones por metanol, etilenglicol, fenobarbital, etanol, litio o salicilatos [40]. Muchos adolescentes prefieren realizar tratamiento con HD para no alterar su propia imagen corporal con la presencia de un catéter abdominal. Las limitaciones de la HD están relacionadas con la dificultad para la obtención de un acceso vascular o con la intolerancia a cambios rápidos del volumen plasmático, lo que es especialmente importante en lactantes o niños pequeños que deberán ser tratados preferentemente con DP.
Accesos vasculares pediátricos para HDEl acceso vascular es la piedra angular del éxito de un programa de HD en niños. Aunque la mayoría de las guías clínicas señalan que la fístula arteriovenosa radiocefálica de Brescia y Cimino en el antebrazo no dominante es el acceso vascular de elección en niños de más de 20 kilogramos [41], la realidad es muy diferente y en España, según datos del registro de enfermedad renal crónica, un 80 % de los pacientes pediátricos recibe tratamiento a través de un catéter tunelizado. Resulta erróneo concluir de estos datos que el uso de catéteres tunelizados supone una pobre calidad del tratamiento. La realidad es otra ya que la edad media al inicio del tratamiento sustitutivo es 9 años (10% menor de 2 años) y además, el tiempo de espera hasta el trasplante renal es habitualmente inferior a 1 año. Estos dos factores: corta edad y oferta a corto plazo de un trasplante renal determinan que el acceso vascular no sea un acceso permanente en la mayoría de los casos.
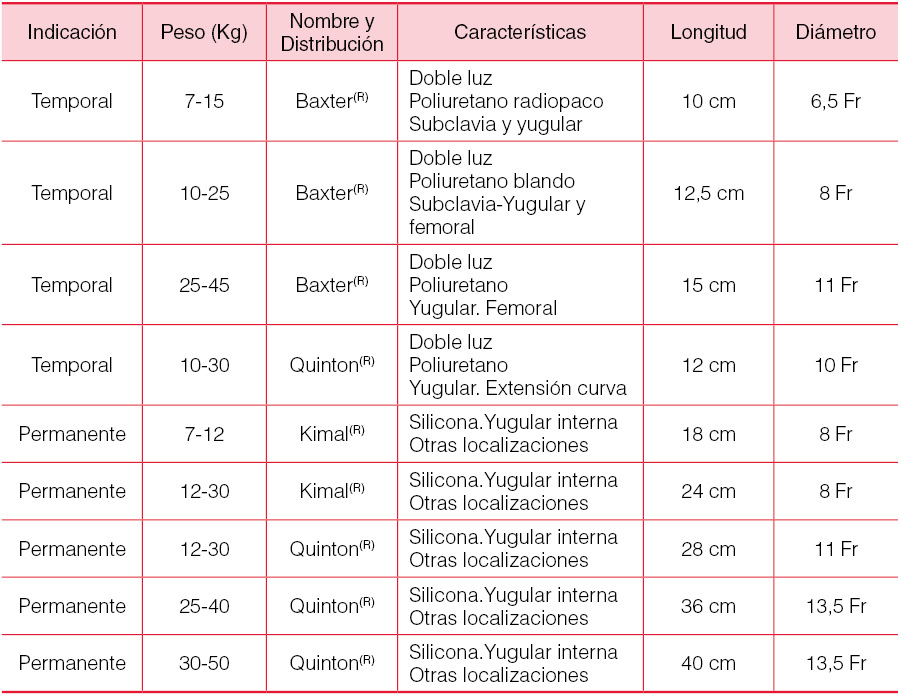
La complicación más importante de la fístula arteriovenosa es la trombosis. Este fenómeno es muy frecuente en niños pequeños, por lo que su realización está desaconsejada en aquellos con menos de 20 kilogramos. Un fenómeno que favorece la trombosis son los episodios de hipotensión que se deben evitar a toda costa haciendo una cuidadosa programación de la pérdida de peso durante la sesión. En la infancia, el problema más importante es el dolor a la punción. Para reducir la ansiedad y el dolor recomendamos la utilización de una pomada anestésica en cura oclusiva durante treinta minutos antes de la punción. Los catéteres venosos más utilizados en pediatría y sus características pueden verse en la (Tabla 9).
Los catéteres permanentes ofrecen una buena supervivencia con una tasa relativamente baja de complicaciones. La vena femoral, por el riesgo de infección y de trombosis de los vasos iliacos necesarios para el trasplante, y la subclavia, por el riesgo de trombosis, no son aconsejables, por lo que, con excepción de los neonatos en los que se podrían utilizar los vasos umbilicales, la cateterización de la vena yugular interna es la más aconsejada en hemodiálisis pediátrica, colocada mediante punción con control radiológico por el método de Seldinger.
Equipos de diálisis pediátricaLos monitores utilizados en pediatría son esencialmente los mismos que en adultos a los que se ha incorporado un software pediátrico, como por ejemplo el monitor 4008 S de Fresenius ®.
Las condiciones de un monitor necesarias para su utilización en pediatría son:
- Segmento de bomba arterial rectificado para poder utilizar flujos progresivamente crecientes desde 10 hasta 500 mililitros por minuto.
- Control exacto de la ultrafiltración con valores muy bajos.
- Posibilidad de realizar diferentes perfiles de ultrafiltración pese a que ésta sea mínima durante la sesión.
- Software de cálculo de KT y KT/V por medida de la dialisancia iónica ajustable a pesos inferiores a 20 kilogramos. Posibilidad de modificar el volumen de distribución de la urea de forma manual (no siempre son correctos los cálculos obtenidos a partir de peso y talla).
- Cálculo del volumen plasmático del paciente, a través de cambios en la concentración del hematocrito durante la diálisis, ajustado a pesos corporales bajos con software específico (el volumen sanguíneo total varía con la edad y también la forma de calcularlo)
- Clamps de seguridad con márgenes muy estrechos. Nivel de alarma por flujo bajo modificable a las necesidades del niño.
- Diferentes sets de líneas arterial y venosa con diferente volumen extracorpóreo para cada edad.
Es un elemento clave para un buen funcionamiento de un programa de HD. El cambio constante de la composición corporal y del peso y talla del paciente hace que la prescripción, lejos de empírica, sea individualizada con cambios muy frecuentes de peso seco, ultrafiltración, perfusión y medicación intradiálisis [40] [41]. Esto no es posible sino con una excelente interrelación paciente-médico-enfermera.
Modalidad de hemodiálisisHasta el momento actual, no hay estudios suficientes o con un considerable número de pacientes pediátricos que permitan detectar diferencias significativas en aspectos nutricionales o de crecimiento en niños tratados con diferentes modalidades de HD basadas en procesos convectivos como la hemodialfiltración “on line” o difusivos como la hemodiálisis convencional o de alta eficacia. Los pocos estudios que actualmente existen señalan algunas ventajas de la hemodiálisis convectiva frente a la difusiva en términos de crecimiento [41] [42], si bien estos estudios son de un pequeño número de pacientes y están realizados con diálisis convectiva frecuente frente a diálisis difusiva convencional.
Sin embargo, hay dos factores importantes que pueden modificar la tolerancia a las sesiones por una parte y mejorar el crecimiento y la nutrición por otra: el primer factor es la mayor duración de las sesiones que permiten un control óptimo del peso seco y del balance hídrico del individuo; el segundo factor es la periodicidad de las mismas; en efecto, estudios iniciales en niños demuestran que el incremento del número de sesiones semanales a 4, 5 ó 6 no sólo mejora el crecimiento [42] y la nutrición del paciente sino que además, permite un balance negativo de fósforo, incluso sin quelantes [42].
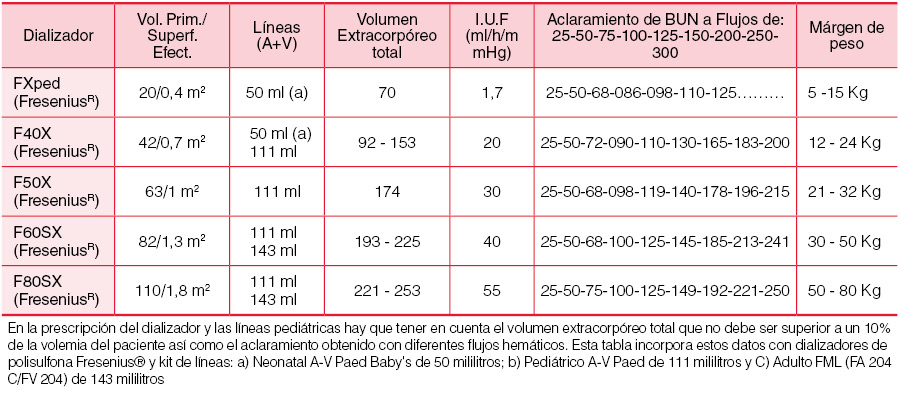
Elección del dializador y sistema extracorpóreoPor su mayor biocompatibilidad, índice de ultrafiltración y óptimo KoA para flujos plasmáticos bajos, los dializadores capilares de polisulfona se adaptan bien a las necesidades pediátricas. Además, su estructura les hace poco o nada compliantes y el volumen total de la cámara hemática es relativamente pequeño. En la (Tabla 10) se encuentran representados los dializadores pediátricos de polisulfona con sus respectivos volúmenes de primado y las líneas pediátricas correspondientes; la columna de la derecha representa el límite superior e inferior del peso del niño para el que pueden ser utilizados. El volumen total extracorpóreo debe situarse entre un 7 y un 12% de la volemia del paciente. Por ejemplo, si queremos dializar a un lactante de 9 kg de peso con un volumen plasmático aproximado de (9kg x 80) 720 ml, el circuito extracorpóreo debe tener entre 50 y 86 ml (7 y 12% del volumen plasmático, respectivamente). El dializador FXPed de Fresenius® posee un volumen de primado de 20 ml y existen líneas de 12 ml (arterial) + 21 ml (venosa) = 33 ml ajustables para monitores Fresenius®. Por tanto, el volumen total será de 20 + 33 = 53 ml, lo que se encuentra dentro de los límites tolerables.
Programación del flujo sanguíneo y del baño en hemodiálisis difusiva convencional y en hemodiafiltración “on line”Hemodiálisis convencional
En la (Tabla 10), se puede observar el aclaramiento de urea obtenido con diferentes dializadores de polisulfona mediante flujos hemáticos crecientes durante una HD convencional. Si el flujo sanguíneo es inferior a 50 ml/min, la relación con el aclaramiento de urea es proporcional y directa (relación 1 a 1); mientras que si el flujo es superior, el aclaramiento obtenido dependerá directamente de las características de la membrana del dializador y de su superficie, es decir de su KoA. La programación del flujo de sangre está en relación con la dosis de diálisis prescrita que a su vez depende del aclaramiento de urea deseado y de la duración de la sesión. En condiciones normales, oscilará entre 4 ml/kg/min en lactantes y 5 ml/kg/min en adolescentes para sesiones de hemodiálisis difusiva de 4 horas de duración. El flujo de baño de diálisis debería ser al menos el doble del flujo hemático. El cálculo del volumen de distribución de la urea puede hacerse a través de fórmulas convencionales o de estudios con bioimpedancia pero si no disponemos de ella recomendamos utilizar un volumen de distribución uniforme de 600 ml/kg. El siguiente ejemplo nos permitiría, de forma orientativa, programar una sesión de hemodiálisis en cualquier niño:
Ejemplo: ¿Qué valores de flujo plasmático y de baño necesitaría un niño de 12 kilogramos al que queremos prescribir una dosis de diálisis (Kt/V) de 1.5 por sesión de 4 horas de duración?
En aras de simplificar y prescindiendo del aclaramiento convectivo ligado a la ultrafiltración para obviar fórmulas complejas como la de Daurgidas podríamos asumir que:
• Kt/V ~ Ln (BU;1/BU;2)
• Si Kt/V programado = 1,5
• 1,5 = K*240 min/12*600
• K = (1,5 * 7.200 ml)/240 min = 45 ml/min (± 3,75 ml/Kg/min)
Una vez definido el aclaramiento de urea deseado buscaremos qué flujo de sangre proporcionará dicho aclaramiento que en la mayoría de los dializadores pediátricos será de 50 ml/min.
El flujo de baño de diálisis sería al menos de 2 a 3 veces el valor obtenido; es decir 150 ml/min. De hecho, en una unidad de hemodiálisis infantil, la mayoría de los monitores tienen por defecto ajustados los flujos de baño a 500 ml/min cuando el tratamiento es hemodiálisis convencional y 800 ml/min en hemodiafiltración “on line”.
Hemodiafiltración “on line”
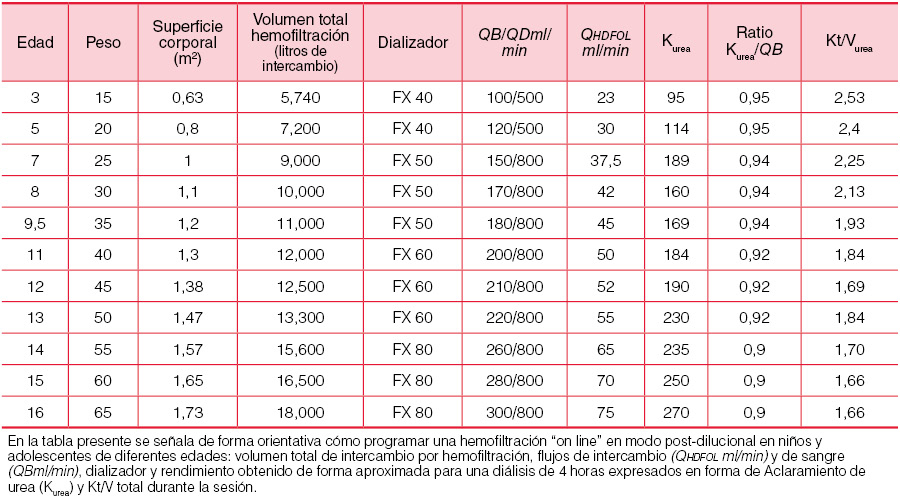
Aunque la HD convencional asegura un nivel de supervivencia óptima hasta el trasplante [42], es un hecho probado que la intensificación del régimen de diálisis en niños mejora la nutrición y el crecimiento. Aunque no hay estudios suficientes que permitan extrapolar estos hallazgos al tratamiento con diálisis basada en el transporte convectivo, es de suponer que la mayor depuración alcanzada con la hemodiafiltración en línea frente a la HD convencional pueda suponer en el futuro la modalidad de elección de tratamiento con HD en la infancia. De las tres modalidades existentes (post-dilucional, pre-dilucional y mixta) la más utilizada es la primera. El volumen total de infusión es de 10 litros por metro cuadrado y sesión en modo post-dilucional y aproximadamente el doble en pre-dilucional [43]. La (Tabla 11) señala los valores de programación en modo post-dilucional en niños y adolescentes de diferentes edades: volumen total de infusión, flujos de intercambio (QHDFOL ml/min) y de sangre (QBml/min), dializador y rendimiento aproximado en una diálisis de 4 horas expresado en forma de Aclaramiento de urea (Kurea) y Kt/V total durante la sesión. Las necesidades para poder desarrollar esta modalidad son:
• Acceso vascular apropiado para conseguir flujos de extracción e infusión suficientes.
• Agua de diálisis ultra pura y con ausencia de endotoxinas
• Peso superior a 15 kilogramos
• Dializadores de alta permeabilidad
• Personal médico y de enfermería formado
Ultrafiltración y perfil de sodio.La programación exacta de la ultrafiltración en cada sesión es imprescindible en lactantes y niños [40] [41] [43] por lo que recomendamos monitores con control automático. El perfil de ultrafiltración más utilizado es el progresivo. La monitorización secuencial del volumen plasmático permite ajustar la ultrafiltración sin provocar hipotensión, individualizando el balance horario a las necesidades del paciente. No es inhabitual que durante las primeras sesiones de niños con poliuria tengamos que infundir sueros salinos isotónicos para prevenir cambios en el volumen plasmático. Además, debemos ajustar la concentración de sodio del baño a lo largo de la sesión; más alto inicialmente y más bajo en la última hora. El puesto de hemodiálisis (cama o cuna) debe incorporar un sistema de control de peso [44] que será comparado con la ultrafiltración real que marca el monitor. Es necesario además, un control riguroso por parte de la enfermería de la ingesta sólida y líquida del niño durante la sesión. La ganancia de peso ínterdiálisis no debería exceder del 5% del peso seco establecido. Las modificaciones del peso seco se realizan con carácter semanal en los niños mayores y diario en los lactantes y siempre que exista variación del estado clínico.
AnticoagulaciónLa administración de heparina sódica horaria o en bomba de infusión ha sido prácticamente abandonada y sustituida por heparinas de bajo peso molecular (HBPM) que tienen la ventaja de poseer una mayor biocompatibilidad [45], no alterar los tiempos de coagulación y disminuir el riesgo de sangrado. Sus principales desventajas radican en la permanencia del efecto anticoagulante una vez finalizada la sesión de diálisis y el mayor coste económico. Si se decide este tipo de anticoagulación, recomendamos la administración de enoxaparina a dosis de 0,5 a 1 mg/kg (50 a 100 unidades/kg) en la línea arterial al inicio de la sesión. Aunque no está recomendado sistemáticamente, en algunos pacientes con HD diaria en los que las dosis acumuladas de HBPM puede inducir riesgo de hemorragia por acumulación se puede determinar actividad anti factor Xa con objeto de dosificar las dosis de heparinización sucesivas [45].
Adecuación. Diálisis intensificada en pediatríaDe igual forma que en DP, los criterios de adecuación no serán exclusivamente numéricos sino que también serán valorados parámetros clínicos como la nutrición y el crecimiento. Aunque las guías de práctica clínica recomiendan que el Kt/V mínimo por semana sea superior a 4,5 (1,5 por sesión en hemodiálisis convencional de tres sesiones semanales) hoy sabemos que el incremento de estos valores hasta alcanzar niveles de Kt/V de 8, 9 o incluso más como resultado de un incremento del número de sesiones semanales, duración de las mismas o ambas, se asocia con una espectacular mejoría de los parámetros de nutrición y crecimiento [43] así como un mejor control de la acidosis y del fosfato sérico. Con dos limitaciones básicas: social y económica, la intensificación del régimen de diálisis debería ser planteado en todos los pacientes.
Para el cálculo del Kt/V utilizaremos la fórmula de Daurgidas de segunda generación:
Kt/V = Ln [(BU;1/BU;2)-0,008* Tdh] + (4-3,5*[BU;1/BU;2])* (UF/peso seco)
Donde Tdh sería la duración en horas de la sesión de diálisis y UF la ultrafiltración en litros. El peso seco post diálisis se expresaría en kilogramos. Ésta fórmula permite un cálculo más exacto de la dosis de diálisis y tiene una excelente correlación con las obtenidas a través de los cambios en la dialisancia iónica de los modernos monitores de diálisis, existiendo buena experiencia en niños.
Aspectos específicos de la hemodiálisis pediátrica: nutrición; crecimiento; anemia y alteraciones del metabolismo óseo y mineralLas consideraciones realizadas en el apartado de DP sobre aspectos específicos de la diálisis pediátrica son en general válidas también para la HD con algunas matizaciones.
- Nutrición. Las recomendaciones dietéticas para la DP son válidas también para la hemodiálisis (Tabla 4). Aunque no están presentes las pérdidas peritoneales de proteínas ni los efectos de la solución de diálisis sobre la anorexia, cada sesión de hemodiálisis constituye una agresión metabólica por lo que las recomendaciones dietéticas deben ser suplementadas en un 150% por vía oral o enteral. La diálisis diaria mejora la nutrición.
- Crecimiento. El aumento del número de sesiones semanales mejora el crecimiento [43]; el efecto es sumatorio al de la rh-GH. Los criterios para la utilización de somatropina recombinante son los mismos que en DP.
- Anemia. Los niveles de hemoglobina y los objetivos de ferritina sérica o índice de saturación de la transferrina son idénticos a los señalados en DP [46] [47]. La corrección de la anemia mejora el riesgo cardiovascular de los niños en HD.
- Metabolismo mineral. Las consideraciones son similares a las tratadas en el apartado de DP. Se puede individualizar la concentración de calcio en el baño de diálisis según las necesidades, intentando conseguir un balance positivo de calcio [48] y evitando a toda costa la calcificación vascular [49]. Lactantes y adolescentes suelen requerir una concentración del calcio en el baño de diálisis de 1.75 mmol/L. El incremento del número y/o duración de las sesiones de diálisis tiene efectos positivos sobre la depuración de fosfato [43].
Pese a una correcta valoración del peso seco y un adecuado perfil de ultrafiltración, es la complicación más frecuente. Las manifestaciones clínicas pueden ser difíciles de valorar en lactantes por lo que se recomienda la monitorización de la presión arterial y la frecuencia cardiaca de forma continua. Es una práctica habitual monitorizar con un pulsioxímetro la frecuencia cardiaca del lactante durante la sesión. Un aumento de la frecuencia cardiaca suele preceder al accidente hipotensor. El tratamiento se realiza con suero salino 1 molar 1-2 mEq/Kg. Durante la hipotensión, la ultrafiltración debe interrumpirse. Se debe emplear manitol preventivo o ultrafiltración aislada si la ganancia ponderal excede del 5 % del peso seco.
HipotermiaLa mayor superficie corporal con relación al peso, los flujos sanguíneos relativamente bajos y la ultrafiltración aislada son factores de riesgo de hipotermia. Se debe elevar la temperatura del baño o realizar ultrafiltración aislada tan sólo en periodos cortos de tiempo.
Síndrome de desequilibrioEl cambio osmolar rápido que acompaña a las primeras sesiones puede producir este síndrome neurológico caracterizado por nauseas, vómitos, cefalea, hipertensión y convulsiones. Para minimizar el riesgo de síndrome de desequilibrio durante las primeras sesiones de diálisis y en pacientes con valores de nitrógeno ureico superiores a 100 mg/dl, se recomiendan aclaramientos de 1,5 a 2 ml /Kg (Kt/V de BUN por sesión de 0.6 a 0,8) y la administración preventiva de manitol a 0,5 g/Kg.