Sr. Director:
La glomerulonefritis postinfecciosa (GNPI) IgA dominante es una variante morfológica de la GNPI cada vez más habitual en nuestro medio. A diferencia de la GNPI postestreptocócica clásica, en la cual hay depósito de C3 e IgG o de C3 únicamente, se caracteriza por el depósito dominante de IgA a nivel glomerular1. La mayoría aparecen de forma concurrente a una infección por Staphylococcus aureus, sobre todo cutánea, aunque también se asocian a estafilococos coagulasa negativos y raras veces a bacilos gramnegativos. Afecta sobre todo a varones de edad avanzada, con distintas comorbilidades, principalmente diabetes mellitus, pero también procesos tumorales, alcoholismo o infección por VIH2. Son más agresivas que la variante clásica, tienen mal pronóstico y comienzan con fracaso renal agudo, proteinuria, hematuria e hipocomplementemia en la mayoría de los casos (70-80%). Se debe hacer el diagnóstico diferencial con la GNPI postestreptocócica y con la nefropatía IgA3. En cuanto al tratamiento, se basa en la erradicación de la infección y en medidas generales de soporte, existiendo poca evidencia que justifique el tratamiento inmunosupresor.
Presentamos el caso de un varón de 70 años con GNPI IgA dominante secundaria a infección cutánea por SARM, que comenzó con fracaso renal agudo severo. Entre sus antecedentes destacaba únicamente hipertensión arterial y una fractura de peroné derecho traumática asociada a síndrome compartimental y rabdomiólisis 5 meses antes, que había precisado varias sesiones de hemodiálisis aisladas, con recuperación de la función renal (al alta, creatinina de 1,09mg/dl).
Ingresó en el Servicio de Cirugía Plástica 5 meses después por infección de la herida y osteomielitis por SARM en el pie derecho, que se complicó con sobreinfección por Pseudomonas aeruginosa. Se inició tratamiento antibiótico con linezolid y piperacilina-tazobactam. A las 2 semanas comenzó con edemas con fóvea en los miembros inferiores, hipertensión arterial, datos de sobrecarga de volumen progresivos, hematuria macroscópica y orinas espumosas. Todo ello, asociado a deterioro de la función renal (fracaso renal agudo), proteinuria en rango nefrótico y tendencia a la acidosis metabólica hiperpotasémica. Se realizó una ecografía renal, que mostró unos riñones de tamaño y morfología normal, con una adecuada diferenciación cortical. Las serologías fueron negativas y el estudio inmunológico, completamente negativo (niveles de complemento normales). Ante la sospecha de un síndrome nefrítico secundario a GNPI se manejó inicialmente de forma conservadora con tratamiento antibiótico, diurético intravenoso y antiproteinúrico con bloqueantes del SRAA. No obstante, a pesar de la buena evolución de la infección, persistía el deterioro de la función renal hasta una creatinina de 3,54mg/dl, hematuria microscópica y proteinuria en rango nefrótico (con un índice proteínas/creatinina de 5,36mg/mg), por lo que se decidió iniciar tratamiento con corticoides a dosis de 1mg/kg (prednisona 60mg) y realizar una biopsia renal.
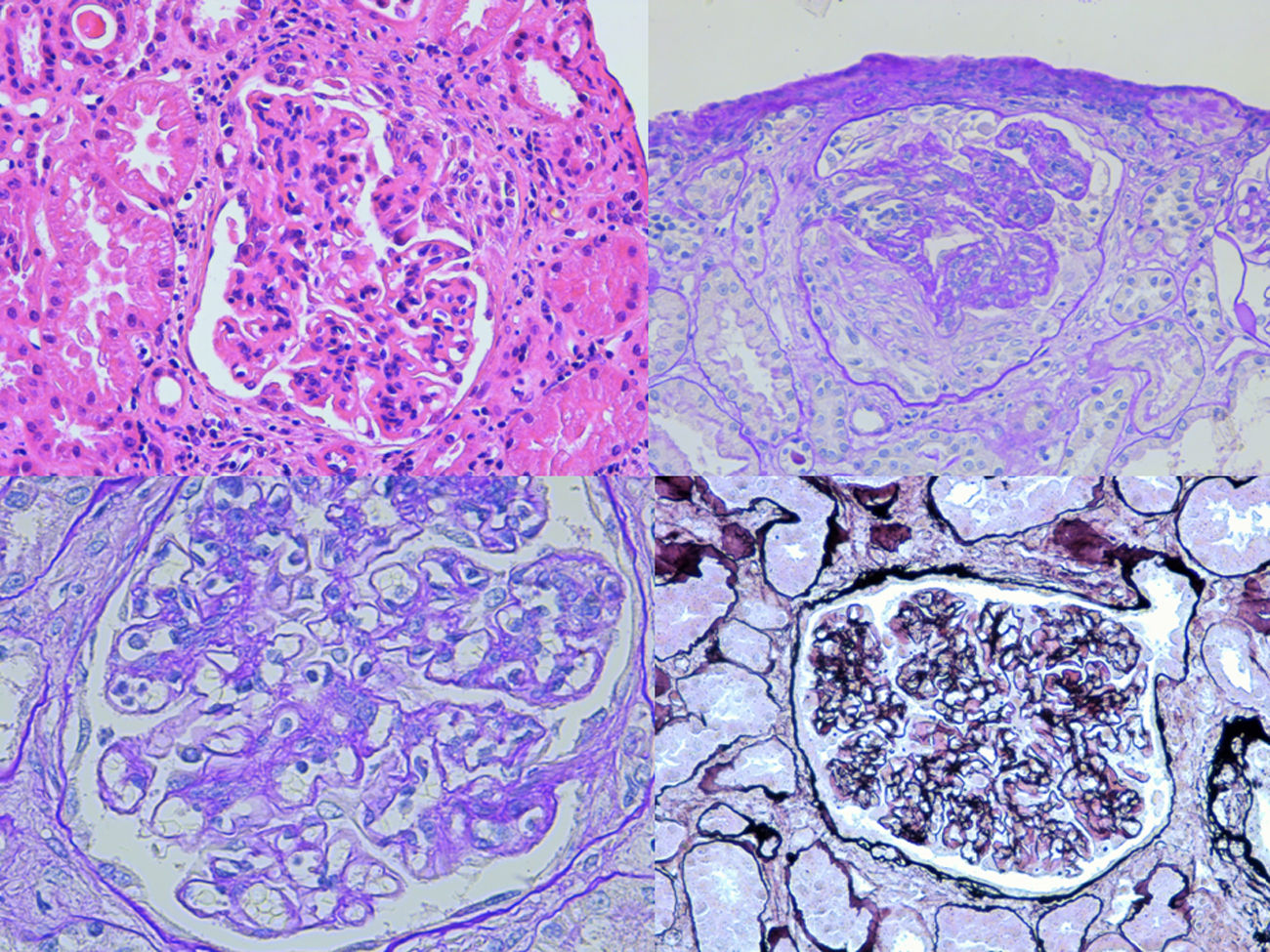
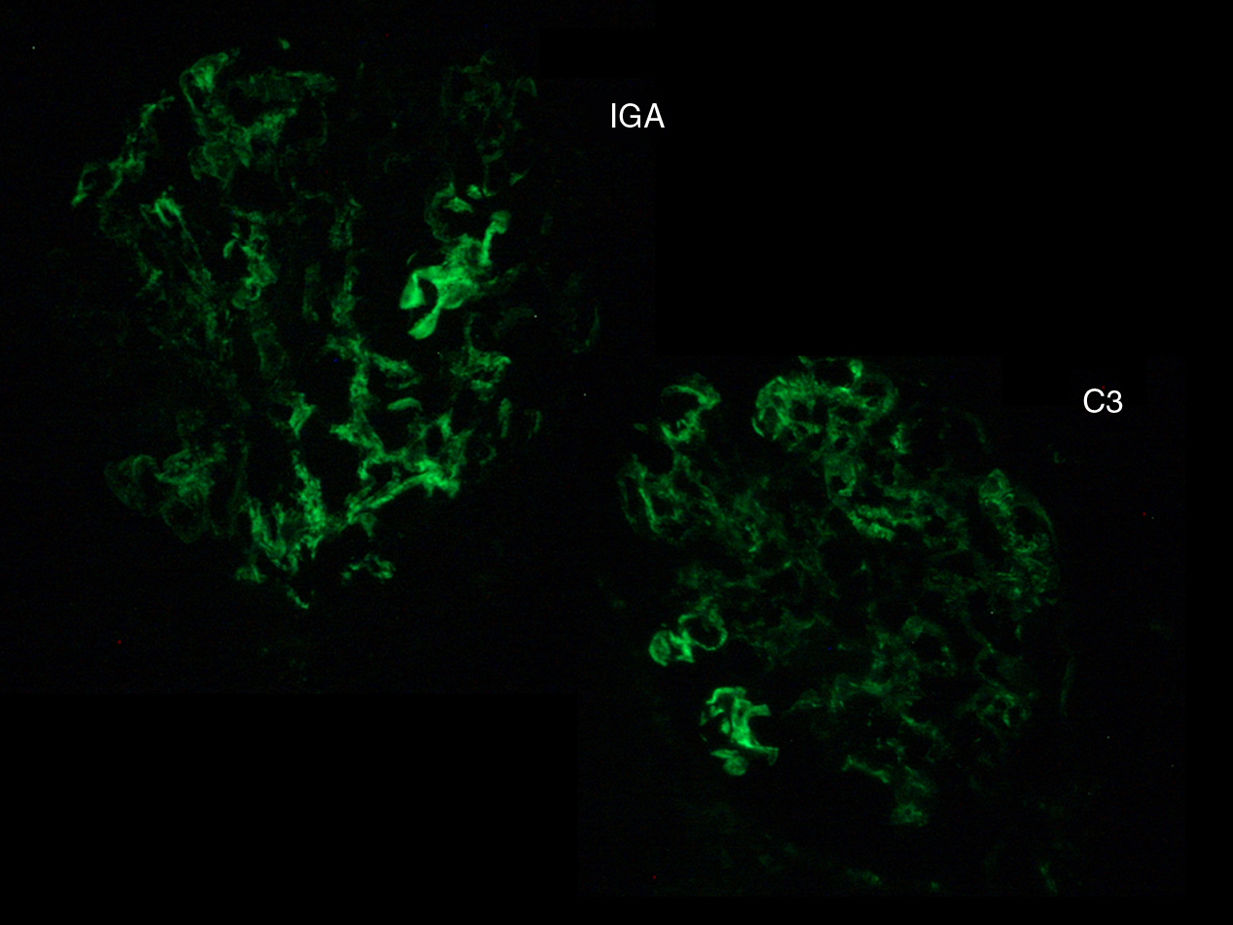
La biopsia era compatible con GNPI IgA dominante; mostraba una expansión de la matriz mesangial de manera global y difusa, con un incremento focal de la celularidad mesangial, así como un patrón exudativo de las asas capilares glomerulares. Además, un 17% de los glomérulos mostraba una proliferación extracapilar con semilunas de tipo celular (fig. 1). En la inmunofluorescencia directa se observó depósito con un patrón granular, a nivel mesangial y en las paredes de los capilares glomerulares, de IgA (+++) y de C3 (++), sin restricción de cadenas ligeras, siendo negativas para IgG, IgM, C1q y fibrinógeno (fig. 2). Aunque en nuestro caso no se hizo, en la GNPI IgA dominante la microscopia electrónica suele mostrar depósitos electrón-densos subepiteliales (humps) y mesangiales1,4.
La evolución con el tratamiento corticoideo fue adecuada, con disminución de la proteinuria (índice proteínas/creatinina de 0,7mg/mg), buen control tensional, desaparición de los edemas y mejoría de la función renal (al alta, creatinina de 2,08mg/dl), si bien la hematuria microscópica persistió. Tras completar 8 semanas de tratamiento antibiótico para la osteomielitis y la realización de un injerto en la zona de la herida, fue dado de alta con corticoides en pauta descendente.
Con base en los datos disponibles en la literatura, no existe evidencia que recomiende el uso de esteroides en el tratamiento de la GNPI IgA dominante. De hecho, el uso de inmunosupresores puede aumentar la mortalidad en pacientes con infección activa. Por tanto, el manejo inicial debe estar basado en el tratamiento etiológico con antibioterapia y en medidas generales para el control de los edemas y la tensión arterial, siguiendo el mismo esquema que en enfermedades semejantes (restricción de sal, diuréticos de asa y uso de bloqueantes del SRAA)1,5.
Sin embargo, el tratamiento con corticoides se debe considerar en las GNPI IgA dominantes que se presenten con fracaso renal agudo y sin mejoría tras un tratamiento antibiótico adecuado. Existen solo algunas series de casos recogidas en la literatura en las que el tratamiento esteroideo mejora el pronóstico renal6,7. En el caso que presentamos, tras el fracaso de la terapia antibiótica se observó una aceptable respuesta al tratamiento esteroideo, con una mejoría progresiva de la función renal.